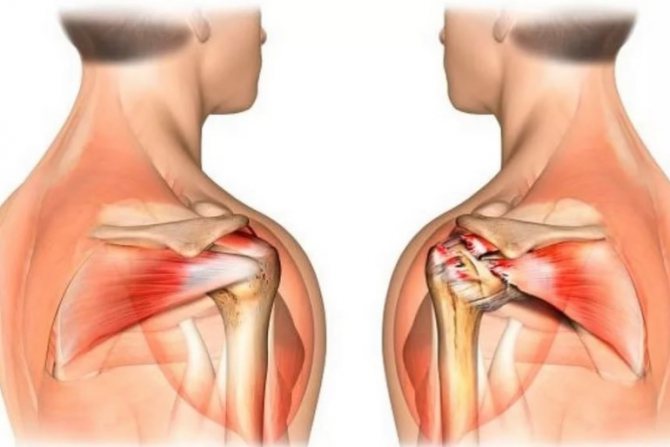
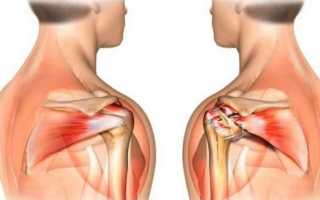
УЗИ плечевого сустава (ультрасонография) — высокоинформативный современный метод исследования, которые применяется для выявления ревматологических патологий, протекающих на фоне деструктивно-дегенеративных изменений. С помощью диагностической методики устанавливается степень повреждения костных и хрящевых тканей после падения, ушиба или длительного сдавливания. Ультрасонография используется для определения ранних признаков воспалительного процесса и патологической деструкции мягкотканных элементов плечевого сустава.
Суть метода
Метод представляет собой использование ультразвуковых волн высокой частоты, с целью генерирования подвижного и точного изображения. Частота, которую выдают используемые во время процедуры приборы, не является вредной для организма. Она составляет порядка 2−10 МГц.
Сферы применения ультразвука в диагностике делают его практически универсальным средством. Что можно обнаружить на УЗИ плечевого сустава: самые различные анатомические структуры и процессы человеческого организма, от расположения сухожилий и мышц, до особенностей кровообращения обследуемого участка.
Что лучше: УЗИ или МРТ
Ультразвуковая и магнитно-резонансная томография имеют совершенно различные принципы своего действия. Первый метод основывается на ультразвуковых волнах, которые проходят в ткани, отражаются от структур и возвращаются к датчику, который их считывает. УЗИ подходит для развернутой клинической картины, людям, страдающим клаустрофобией.
Второй строится на взаимодействии с магнитным полем, на которое отвечают атомы водорода человека. Аппарат испускает электромагнитную стимуляцию, считывает данные, выстраивая трехмерное изображение.
МРТ более чувствительная методика, более дорогостоящая, оборудование занимает больше площади. Она показана для трудных случаев переломов, вывихов, инородного тела внутри сустава, когда необходима качественная визуализация тканей.
Артроз крупных суставов информативнее определяется на МРТ, чем по УЗИ, так как позволяет увидеть начальные структурные изменения.
Выявляемые патологии
Современная аппаратура, используемая при проведении УЗИ, позволяет рассмотреть обследуемый участок в различных плоскостях, а также анатомические структуры, расположенные на различной глубине, которые не обнаружить в рентгеновском снимке. Этот метод диагностики даёт возможность детального рассмотрения и оценки состояния самых различных тканей тела. Что показывает УЗИ плечевого сустава:
- состояние сухожилия двуглавой мышцы;
- функциональное состояние всех мышц плеча;
- степень функциональности всех суставов и хрящей;
- целостность костных тканей;
- количество суставной жидкости;
- особенности кровообращения в области плеча.
На основании наблюдаемых показателей, врач способен обнаружить различного рода патологии и выявить причину скованности движений и болей в плече. Все отклонения от нормы достаточно легко обнаружить, если уметь читать то, что показывает УЗИ суставов плеча.
Можно выделить следующие признаки, отчётливо говорящие о проблеме:
- Тёмные участки изображения УЗИ говорят о разрывах тканей.
- Наличие крови или иных посторонних жидкостей в полости сустава — следствие механических повреждений либо воспалительного процесса. В этом случае необходимо предпринять меры по удалению лишней жидкости.
- Гиперэхогенность связочного аппарата, выявляемая с помощью УЗИ связок плечевого сустава, говорит об уплотнении, вызванном, как правило, воспалительным процессом. Здесь нужно позаботиться о незамедлительном лечении.
- Эрозия, выпот в полость плечевого сустава — патологические процессы ревматоидного артрита.
- Отчётливые неровности костных тканей — перелом.
Цели обследования
УЗИ плечевого сустава применяется при проведении миниинвазивных манипуляций — локальной инъекционной терапии, барботажа субакромиальной сумки, пункционной и аспирационной биопсии. Но его основной целью становиться обнаружение различных патологий. Ультразвуковое исследование плеча назначается в следующих случаях:
- при жалобах пациента на болезненные ощущения в состоянии покоя и (или) при движении;
- при ограничении объема движения, уплотнении мягких тканей, развитии отечности;
- при подозрении на возникновение воспалительного процесса в результате травмирования или деструктивно-дегенеративных изменений, а также для их дифференциации;
- для проведения диагностики на начальной стадии патологии, когда деструкцию тканей невозможно выявить с помощью рентгенографии или магнитно-резонансной томографии;
- для изучения течения деформирующего артроза, остеопороза, ревматоидного артрита для установления стадии патологии, степени его прогрессирования, обнаружения возникших осложнений;
- для оценки эффективности консервативного лечения, заживления тканей после хирургического вмешательства, перед принятием решения о необходимости малоинвазивной или инвазивной операции;
- для определения целесообразности проведения дополнительных инструментальных исследований — артроскопии или сцинтиграфии.
В последнее время ультрасонография стала активно использоваться при подмышечных блокадах с внутрисосудистым введением местных анестетиков. Их частыми осложнениями становятся системные токсические реакции и формирование обширных гематом. Пункция также может приводить к временному спазму артерии и отсутствию ее пульса, а иногда и окклюзии подмышечной вены. Применение УЗИ-контроля позволяет визуализировать каждый нерв, сосуд, положение иглы.
Ультрасонография рекомендована Американским и Европейским обществами регионарных анестезиологов и специалистов по терапии боли для проведения периферических нейроаксиальных блокад. С помощью ультразвука можно контролировать лечебные манипуляции, предупредить развитие осложнений, снизить количество используемого анестетика.
Ультразвук или рентген
Здесь нужно отметить, что если речь идёт о переломе, УЗИ не будет являться лучшим диагностическим средством. Это, пожалуй, единственная сфера, в которой предпочтение стоит отдать рентгеновскому снимку. Последний, в свою очередь, даёт точное изображение костных тканей, что позволяет осуществлять лечение максимально качественно.
Преимуществом же УЗИ перед рентгеновским снимком является отсутствие сильной лучевой нагрузки на организм пациента. Этот аспект позволяет проводить процедуру УЗИ так часто, как это необходимо. Эта же особенность ультразвукового исследования даёт врачу возможность обследовать плечо пациента как в состоянии покоя, так и в движении.
УЗИ позволяет также обнаружить целый ряд заболеваний ещё задолго до их появления, благодаря чему появляется возможность предпринять меры, предупреждающие болезнь. Однако сделать это может только опытный специалист. Врач, не имеющий определённого навыка в этой области, рискует совершить ошибку при диагностике такого рода.
Ход процедуры
Пациент находится в положении сидя, руки опущены вниз. Врач находится напротив больного так, чтобы был доступ к плечевой области. Датчик изначально располагается перпендикулярно срединной линии тела. В такой позиции в области плечевого сустава можно обнаружить следующие анатомические образования:
- двуглавая мышца;
- сухожилие двуглавой мышцы;
- головка плечевой кости;
- дельтовидная мышца;
- субкапсулярная мышца.
Передвигая датчик вверх и вниз, меняя угол его наклона по отношению к телу, можно более детально рассмотреть на УЗИ плечевого сустава его составные части.
После обнаружения всех требуемых ориентиров датчик поворачивают параллельно средней линии тела. Так ультразвуковые волны идут вдоль сухожилий двуглавой мышцы.
Аналогично предыдущей позиции отчетливо видна яркая гиперэхогенная головка плечевой кости. Над ней — волокна субкапсулярной мышцы, еще выше — сухожилие двуглавой мышцы. В таком положении врач отмечает, как сухожилие соединяется с суставом.
Чтобы оценить структуры вдоль и поперек, врач разворачивает поверхность датчика, меняет область исследования и угол наклона. Клинически значимыми являются такие структуры, как:
- клювовидный отросток;
- коракоакромиальная связка;
- ключица;
- внутрисуставная жидкость;
- поддельтовидная и подакромиальная сумки;
- надостная мышца;
- капсульная связка.
Методика предусматривает оценку эхогенности, четкости контуров, наличия нехарактерных включений в тканях, объема и размеров образований.
Важным диагностическим моментом является выполнение УЗИ плеча при изменении положения руки пациента. Врач может попросить поднять конечность вверх, отвести ее назад или развернуть поверхность руки и кисти вправо-влево. Для удобства проведения манипуляции используется вращающийся стул. Для исключения двустороннего поражения врач проводит исследование здорового сустава.
Показания к назначению
УЗИ плечевых суставов рекомендуется выполнить в следующих случаях:
- наличие в плече боли и скованности неясной этиологии;
- уплотнение тканей, составляющих плечо;
- изменение формы плечевого сустава, его покраснение, отек;
- подозрение на травму плеча;
- динамическое наблюдение за ходом проводимого лечения;
- контрольный осмотр в ходе диспансеризации пациентов;
- определение необходимости выполнения рентгенографии, МРТ, сцинтиграфии;
- уточнение состояния анатомических структур перед оперативными вмешательствами, пункциями сустава плеча.
Высокая безопасность процедуры практически исключает наличие противопоказаний. Единственным ограничением является резкая болезненность сустава, которая может усиливаться при надавливании датчиком на поврежденную область. В таком случае рационально применение других методов диагностики, чаще всего лучевых.
Показания к процедуре
Очевидно, что диагностика сустава плеча будет полезна людям, испытывающим определённые нагрузки на эту часть тела. В первую очередь, это касается людей, чьи профессии связаны с тяжёлым физическим трудом (грузчики, спортсмены и др.).
Сюда можно отнести и тех, кто проводит большое количество времени за статичной, монотонной работой. Это могут быть музыканты, слесари, стоматологи и др.
Людям, входящим в эти категории, желательно периодически проходить ультразвуковое исследование, с целью диагностики возможных отклонений от нормальной работы плечевого аппарата. Задуматься о прохождении процедуры стоит также любому человеку, который регулярно сталкивается со следующими симптомами:
- регулярные боли в плече;
- покраснение кожи;
- припухлость либо отёчность;
- снижение подвижности плеча;
Ситуацией, в которой также необходимо проведение УЗИ плеча, является травма мышц, связок или сухожилий плеча. Врачи обязательно проводят процедуру при мониторинге таких заболеваний, как тендовагинит, периартроз, бурсит и др. Возможное попадание крови или иной посторонней жидкости в суставную полость, также проверяется с помощью УЗИ.
Что покажет УЗИ плечевого сустава
УЗИ плеча выявляет изменения:
- Воспалительного характера. Воспаление плечевого сухожилия (тендинит), суставных сумок (бурсит). На мониторе диагност обнаружит изменение размеров структур, уплотнение, тяжистость.
- Нарушение целостности тканей (переломы), их соотношения (вывихи).
- Ревматического характера. Это специфическое аутоиммунное заболевание выглядит как воспаление сустава (артрит). Может быть жидкость внутри сустава.
- Новообразования.
- Патология сосудистой сети.
- Аномалии строения.
- Дегенеративного характера (истончение хрящевой ткани, повреждение мениска).
Проведение исследования
Особенностью, отличающей УЗИ от других диагностических методов, является тот факт, что для его прохождения пациент не должен быть специально подготовлен, соблюдать особую диету, пить ограниченное количество воды и прочее. Для проведения процедуры достаточно лишь обеспечить чистоту поверхности обследуемого участка тела.
Перед проведением исследования, врач просит обследуемого освободить от одежды часть тела, которая будет непосредственно осматриваться. После этого на кожу наносится специальный гель, обеспечивающий максимально плотный контакт ультразвукового датчика с телом пациента.
Для удобства проведения процедуры, обследуемый садится на стул и кладёт руки на колени. После этого начинается изучение состояния пациента, включающее в себя следующие этапы:
- Исследуется головка бицепса. Выявляется состояние этой мышцы в различных плоскостях.
- Пациента просят вытянуть руку, после чего исследуется подлопаточный мускул.
- Обследуемого просят завести свою руку за спину, что позволяет оценить функциональное состояние сухожилия надостницы.
- Обследуется плече-лопаточная область.
- Оценивается состояние задней суставной губы.
- Изучается состояние ключично-акромильного сочленения.
Точно так же обследуется и другая рука. Таким образом, обеспечивается максимальная наглядность отклонения от нормы обследуемого участка. После проведения процедуры гель, нанесённый на тело пациента, удаляется при помощи салфетки.
Как можно заметить, для проведения ультразвукового исследования, необходимо одно важное условие — пациент должен иметь возможность двигаться. При значительных травмах или иных нарушениях, в результате которых движение ограничено либо полностью исключено, проведение УЗИ будет затруднительно, а иногда и вовсе невозможно.
Принцип ультразвукового исследования
Механизм УЗИ базируется на том же принципе, что и работа сонарной системы, используемой летучей мышью или применяемой на корабле, подводной лодке, метеостанции. Когда звуковая волна сталкивается с препятствием, то при ее отражении формируется эхо. При детальном анализе отраженной волны оценивается расположение объектов, их размер, форма и консистенция, которая может быть плотной, смешанной или жидкостной.
В медицинской практике применение ультразвука позволяет с высокой точностью определить изменения в органе, ткани, сосуде, обнаружить патологические образования, например, злокачественные или доброкачественные опухоли.
При проведении ультразвукового исследования датчиком посылаются звуковые волны и принимаются обратно в виде отраженных колебаний. Полученные данные записываются устройством и преобразуются для визуализации в виде изображений. Когда врач нажимает датчиком на плечо, образуются небольшие импульсы неслышимой, высокочастотной звуковой волны, проникающей в организм пациента. Столкновение волны с обследуемыми суставными структурами отмечается чувствительным микрофоном, улавливающим:
- высоту и направление звука;
- изменения параметров звуковой волны.
Компьютерная программа измеряет значения полученных характерных колебаний, что отражается на мониторе в виде изображений. Цель ультрасонографии получение снимка при движении суставных элементов и жидкостей. Записываются также небольшие видео-фрагменты в режиме реального времени.
Составление протокола процедуры
Полученные в ходе исследования данные заносятся в специальный протокол, включающий в себя показатели, необходимые при комплексной оценке состояния плечевого участка. Протокол УЗИ плечевого сустава включает в себя следующие пункты:
- особенности контура головки плечевой кости;
- количество жидкости в суставной полости плеча;
- наличие или отсутствие отклонений у длинной головки бицепса;
- состояние сухожилий надостной мышцы;
- состояние акромио-ключичного сустава;
- количество содержащейся в полости акромио-ключичного сустава жидкости.
Стоит заметить, что заключение, представленное в протоколе, не является окончательным диагнозом. Врач обязательно должен провести расшифровку документа для обследуемого, после чего назначить соответствующее диагнозу лечение.
Как проводится исследование
Положение пациента во время проведения ультрасонографии лежа или сидя на кушетке с опущенными руками. Пациент полностью обнажает больную руку. Доктор располагается напротив нужной области.
Если необходимо выполнить УЗИ левого плечевого сустава, то пациент садится левым плечом к врачу, который затем наносит на кожу специальный контактный гель. Для сравнения результатов иногда требуется обследование здоровой руки.
Датчик устанавливают на области плеча, передвигая по всей его поверхности, захватывая уровень лопатки. Угол наклона изменяется в зависимости от структур сустава. Во время проведения исследования диагност может менять положение руки, попросить поднять ее вверх, развернуть кнаружи. Это улучшит визуализацию.
Описание УЗИ плеча в видео:
Противопоказания и недостатки
На сегодняшний день неизвестно ни одного случая, когда УЗИ стало причиной каких-либо ухудшений состояния здоровья пациентов. Не выявлено также вредных факторов процедуры. Исследование может быть противопоказано только в случае, если пациент испытывает сильные боли при соприкосновении ультразвукового датчика с обследуемым участком тела.
Главные недостатки метода касаются технического аспекта и проблемы квалификации врача:
- Проведение УЗИ будет непросто, а иногда и вовсе невозможно в случае, если пациент не может двигаться. В этом случае лучше будет отдать предпочтение рентгеновской диагностике.
- Данные, отображаемые на мониторе, а также результаты процедуры, занесённые в протокол, могут быть интерпретированы неправильно, если это делается неопытным врачом.
О процедуре обследования
Когда вы войдёте в кабинет, врач предложит вам снять верхнюю одежду, чтобы можно было водить смазанным гелем датчиком по плечу. Доктор предложит вам удобно устроиться на стуле. Повреждённую руку нужно будет положить на колени. Так, её удобнее всего обследовать. Здоровую руку оставляют свободно свисающей.
Чтобы осмотреть плечо со всех сторон, доктор может вертеть вашу руку как во внутреннюю сторону, так и во внешнюю. Если у вас не сильно болит плечо, то доктор может попросить вас отвести плечо в ту или иную сторону. При резких, ноющих болях, процедура вам противопоказана.
«Совет. Если вы чувствуете сильную боль при движении рукой, скажите об этом врачу и вам назначат не УЗИ, а рентген.»
Часто, чтобы доктор смог оценить насколько в плече повреждены мягкие ткани, сухожилья или сустав, он сравнивает одно плечо с другим. Обследование с помощью ультразвука полностью безболезненное и безопасное.
Преимущества для пациента
Процедура является абсолютно безболезненной. Обследование не требует продолжительного времени.
Процедура довольно недорогая. Прохождение обследования в платной клинике будет стоить от 1600 до 2800 рублей. Прохождение УЗИ по направлению в поликлинике по месту проживания осуществляется бесплатно.
УЗИ не оказывает вредного воздействия на организм, что позволяет обследовать также и пациентов младшего возраста. С момента своего появления в середине прошлого века, ультразвуковое исследование показало себя как наиболее достоверный и простой в использовании диагностический метод. На сегодняшний день он является самым востребованным как среди пациентов, так и среди врачей.
Трактовка данных
В плечевом суставе нет много жидкости. Она присутствует лишь в оболочке синовиальной бицепсной длинной головке. Доктор оценивает есть ли повреждения мышечной ткани, хрящей сустава или его капсулы. Нерв в плече 4,6 мм по ширине и 2,3 мм по длине.
Данные о патологиях, полученные с помощью УЗИ, расшифровываются на основе признаков:
- Повреждение ротаторной или вращающей манжеты. К суставу крепятся сухожилия 4 мышц и он отлично двигается. Манжета может разорваться частично или полностью. Части могут находиться одна от другой на разном расстоянии;
- При переломе плеча при обследовании будут заметны неровности и фрагменты кости;
- Тендинит с теносиновитом покажут, что сухожилие гиперэхогенное сейчас в окружении ободка гипоэхогенного;
- Бурсит — сумка сустава увеличена. Стенки у неё разной величины, присутствуют кальцификаты с неоднородной эхоструктурой;
- Разрыв в суставе может быть расположен между ключицей с лопатой. Кости при этом находятся на большем, чем положено, расстоянии друг от друга;
- Повреждения передней либо задней губы сустава. При этом случается разрыв хряща и в сустав бывает выпот;
- Артрит ревматоидный. На кости будут заметны дефекты в виде эрозий, имеющих неправильную форму. В одной из суставных сумок, оказывается жидкость. Мышцы атрофированы и перегородки между ними воспаление. Потому узисту трудно чётко увидеть где начинается и заканчивается каждая из мышц.
В государственной клинике УЗИ-диагностика плеча бесплатная или её проводят за минимальную цену.
Подготовка
Перед процедурой нет необходимости соблюдать диету или отменять привычные препараты. Однако, перед исследованием, включающим пункцию щелевидного пространства сустава, нужно уточнить необходимость отмены мочегонных препаратов.
Справка! УЗИ плеча не требует никакой специальной подготовки.
Собираясь на УЗИ, захватите с собой имеющиеся результаты анализов или рентгеновские снимки, либо снимки МРТ, сделанные ранее. Если планируется обследование в муниципальной поликлинике, необходимо взять полис и направление от лечащего врача. Если же процедура назначена в частном медицинском центре, то пригодится кошелек с определенной суммой.
Как делают?
Пациент освобождает от одежды не только область исследуемого сустава, но и ключицу, а также лопаточную зону.
Справка! Врач предлагает ему занять место на кушетке: во время обследования пациент сидит, а его руки лежат на коленях.
Методика проведения УЗИ плечевого сустава:
- Врач начинает осмотр от синовиальной сумки и комплекса сухожилий и заканчивает определением состояния нервных волокон.
- В ходе процедуры больной отводит руку назад, в сторону или вращает конечностью по просьбе диагноста, в итоге подводя её к телу.
Для полноты картины обследования, изображение сустава визуализируется в нескольких плоскостях. Иногда, с целью сравнительной диагностики, возникает необходимость осмотра и здорового сустава.
В нижеприведённом видео можно посмотреть порядок проведения УЗИ плечевого сустава на конкретном примере:
Длительность манипуляций составляет от 15 до 20 минут, по их окончанию пациент получает заключение с подробным описанием состояния сустава.
УЗИ коленного сустава: что показывает?
Современное УЗИ – точный, безвредный и доступный метод, который значительно ускоряет процесс диагностики заболеваний суставов. Видя непосредственную причину развития заболевания, мы можем быстро начать адекватное лечение и вскоре привести в норму свое состояние и двигательную активность. Здесь мы детальнее остановимся на УЗИ коленного сустава, методике его проведения и основных показаниях.
Раньше единственным методом диагностики опорно-двигательного аппарата была рентгенография. Вот почему множество состояний и заболеваний не могли быть вовремя диагностированы или не имели объективного подтверждения. Ведь что касается обследования связок, мышц, суставных капсул, хрящей, менисков или дисков, то рентгеновское облучение не даст необходимой степени визуализации, не представляя такой полезности в диагностике, как УЗИ или МРТ.
По статистике большая часть травм происходит именно с коленом, это в первую очередь касается спортсменов, особенно футболистов. Их беспокоит боль, невозможность сгибания ноги в колене или изменение конфигурации сустава. Это в большинстве случаев связано с повреждением менисков или связок.
Поэтому можно смело сначала сделать УЗИ, начав диагностику заболевания или характера повреждения именно с этого метода. Если оно оказалось малоинформативным или вы заподозрили повреждение крестообразных связок, костей или менисков, тогда речь пойдет о проведении МРТ, ведь она даст большую степень визуализации и поможет поставить точный диагноз.
ul
Анатомические особенности плеча
Сустав, который соединяет плечевой пояс со свободной верхней конечностью, имеет сложное строение – это позволяет производить большой объем различных движений. Суставное сочленение формирует соединение плечевой и лопаточной костей, множество образований волокон соединительной ткани (сухожилий), пучков коллагеновой ткани (связок) и мышц. Плечевой сустав образован из эпифиза кости, который погружен в суставную впадину лопатки, ротаторной манжеты, сформированной из окружающих связок и сухожилий, которые удерживают кости в физиологическом положении.
В функциональную группу мышц вращательной манжеты входят подлопаточная, подкостная, надкостная, малая круглая плечевая и длинная головка двуглавой мышцы (бицепса). При негативном воздействии различных факторов при движениях верхней конечности ротаторную манжету может повреждать передняя часть латерального конца лопаточной кости (акромиона), клювовидно-ключичная связка (фиксирующая между собой плечевой конец ключицы и акромион лопатки) или акромиально-ключичный сустав.
Ультрасонография повреждений ротаторной манжеты
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Болевой синдром в плечевом суставе, как и боли в коленом суставе, встречается довольно часто среди ортопедических заболеваний, не связанных с травмой. Описано множество специфических синдромов, которые можно различить при тщательном сборе анамнеза и при исследовании. Один из них — болевой синдром в области переднего отдела плечевого сустава — выявляется при латеральном отведении плеча от 45° до 135°. Это отличает импинджмент-синдром от патологии ротаторной манжеты и клювовидно-акромиального отдела. Клинически требуется исключить патологию так называемого «замороженного» плеча, при которой боль возникает при разнонаправленных движениях в плечевом суставе.
К патологическим процессам, которые вызывают болевые ощущения в клювовидно-акромиальном угле, относятся субакромиально-субдельтовидные бурситы и тендопатия сухожилия надостной мышцы. К длительно текущей тендопатии присоединяются повреждения надостной мышцы с вовлечением в патологический процесс сухожилий подлопаточной и подостной мышц. Не следует также исключать костные изменения головки плечевой кости, включая энтезопатию клювовидно-акромиальной связки, заново сформированное костное ложе для сухожилий надостной и двуглавой мышц в области большого бугорка после их травматического повреждения. Хроническое воспаление сухожилия двуглавой мышцы плеча может привести к тендопатиии или его разрыву. Иногда выявляется подвывих сухожилия двуглавой мышцы из-за разрыва сухожилия подлопаточной мышцы или поперечной связки межбугорковой борозды головки плечевой кости.
Первые исследования, результаты которых были опубликованы в середине 80-х годов и в ходе которых сравнивались данные сонографии и хирургические находки, показали высокую точность (92-94% в сериях из 51 и 47 больных) [1, 2] определения разрывов ротаторной манжеты. В более поздних исследованиях эта точность была ниже: 60-84% (в сериях из 38, 10 и 49 больных) [3-5]. Кроме того, только в нескольких работах сравнивалась точность сонографии с артроскопией при определении разрывов ротаторной манжеты [6-9] и в немногих исследованиях выявлялась корреляция величины разрыва ротаторной манжеты с хирургическими данными [6, 9]. В работе [6] при обследовании 61 больного было обнаружено, что при диагностике полнослойных разрывов сонография имеет чувствительность 95% и специфичность 93%. Кроме того, точность сонографии в предсказании объема повреждения при полных разрывах ротаторной манжеты более 4 см составляет 89%, при разрывах 2-4 см — 43% и при разрывах менее 2 см — 70%. При обследовании 225 больных Wienner и Seitz обнаружили, что сонография имеет чувствительность 95% и специфичность 94% для выявления полных разрывов. Для определения величины разрыва чувствительность и специфичность составляли соответственно 91 и 94%.
Цель настоящего исследования состояла в том, чтобы сравнить диагностические возможности сонографии с данными артроскопии для определения степени точности в выявлении разрывов ротаторной манжеты и патологии сухожилия двуглавой мышцы.
Материалы и методы
Было обследовано 100 плечевых суставов с болевым синдромом у 98 пациентов — 54 женщины и 44 мужчины, возраст которых колебался от 14 до 82 лет (средний возраст — 56 лет). Стандартную ультрасонографию выполняли больным до операции с последующим проведением артроскопии.
У 65 пациентов первичным артроскопическим или окончательным клиническим диагнозом был полный разрыв ротаторной манжеты; у 15 пациентов был диагностирован неполный разрыв манжеты, у 12 пациентов — тендинит ротаторной манжеты, у 4 пациентов — «замороженное » плечо, у 2 пациентов — артроз акромиоключичного сустава, у 1 пациента — разрыв верхней губы и у одного пациента кальцифицирующий бурсит. У 2 пациентов были обнаружены полный разрыв и неполное повреждение.
Показаниями для хирургического вмешательства и артроскопического исследования служили боль в плечевом суставе в течение более 6 мес, неэффективность консервативного лечения, которое состояло из физиотерапии, применения нестероидных противовоспалительных препаратов и, по крайней мере, одной инъекции кортикостероидов. Для больных с полным разрывом манжеты показаниями для оперативного вмешательства была интенсивная боль в течение более 3 мес, несмотря на проводимое выше лечение. Больным с III степенью повреждения ротаторной манжеты, которые не могли поднять руку или у которых в анамнезе была свежая травма (менее 3 мес на момент обследования), операция была проведена в ранние сроки после травмы.
Методика исследования плечевого сустава.
Все ультрасонограммы были получены в режиме реального времени на сканнере с использованием линейного датчика с переменной частотой (5-12 МГц). Всем больным была выполнена билатеральная стандартная ультрасонография плечевых суставов.
При выполнении сонографии пациент сидел на стуле, а исследователь стоял сзади пациента. Сначала в поперечной проекции обследовалось сухожилие двуглавой мышцы, начиная от дистального конца акромиона до места перехода сухожилия в мышцу. Затем датчик поворачивали на 90° для обследования вдоль сухожилия. При ротированной кнаружи верхней конечности получали изображение сухожилия подлопаточной мышцы, датчик располагался в поперечной плоскости на уровне малого бугорка и смещался в медиальную сторону сустава.
Изображение сухожилия надостной мышцы получали при разогнутом плече, согнутом в локтевом суставе и при помещении предплечья на крыло подвздошной кости. В этом положении сухожилие надостной мышцы выводится, на сколько это возможно, из-под акромиона. Датчик ориентировали параллельно расположению сухожилия (приблизительно 45° между коронарной и сагиттальной проекциями), чтобы визуализировать волокна сухожилия в продольной проекции (рис. 1 а, б), затем датчик смещали спереди назад, чтобы визуализировать сухожилия надостной и подостной мышц. Для исследования сухожилия в поперечной проекции датчик поворачивали на 90° (рис. 1 в-д).
Рис. 1.
Схемы исследования и сонограммы.
а-д)
1 — надостная мышца, 2 — подостная мышца, 3 — с визуализацией сухожилия двуглавой мышцы.
Ультрасонографические критерии.
Разрывы ротаторной манжеты могут быть полными и частичными, продольными и поперечными (рис. 2). Острые разрывы имеют поперечную конфигурацию, тогда как хронические разрывы большей частью — продольное направление и овальную или треугольную форму.
Рис. 2.
Сонограммы полного повреждения ротаторной манжеты плечевого сустава.
а)
Отсутствие манжеты из-за полного отрыва, ретракция и смещение под акромион.
б)
Фокальный дефект, образованный различной степенью сокращения разорванных концов сухожилия.
в)
Гипо- или анэхогенные включения на месте повреждения ротаторной манжеты (гематома).
г)
Соустья с расширенной субакромиально-субдельтовидной бурсой, оголенный костный контур головки плеча с примыкающей к ней дельтовидной мышцей.
д)
Отсутствие ротаторной манжеты в центре и грыжевое выпячивание дельтовидной мышцы или субакромиально-субдельтовидной бурсы в нее.
Ультразвуковыми критериями разрыва ротаторной манжеты мы считали:
- отсутствие визуализации при больших разрывах, когда манжета отрывалась от большого бугорка и происходила ее ретракция под акромиальный отросток. В этом случае дельтовидная мышца примыкала к головке плечевой кости, а между дельтовидной мышцей и головкой не определялся эхосигнал ротаторной манжеты. Диагностическая точность этого признака разрыва манжеты приближалась к 100%;
- обширная гематома, которая заполняет место между головкой плеча и дельтовидной мышцей. Диагностическая точность этого признака разрыва манжеты прибли жалась к 100%;
- фокальное истончение ротаторной манжеты как следствие отсутствия эхосигнала в результате появления непосредственного контакта мышцы и головки плечевой кости.
Этот признак также имеет высокую диагностическую значимость. Фокальное истончение в ротаторной манжете следует отличать от истончения сухожилий наружных ротаторов плеча при естественном развитии дегенеративного процесса. Дегенеративно-дистрофические изменения суставов (синдром Милуоки) наиболее часто обнаруживается у пожилых женщин. Это проявляется в виде деструктивной артропатии из-за накопления кристаллов гидроксиапатитного или смешанного фосфата кальция. Клинические признаки совпадают с ультразвуковыми данными, которые выявляют изменения хряща и деструкцию кости, субхондральный склероз, повреждение интраартикуллярных тканей, разрыв ротаторной манжеты и деформацию сустава. Некоторые авторы полагают, что начальные проявления данного заболевания — повреждение ротаторной манжеты плеча, вследствие чего происходит высокое стояние головки плечевой кости и соприкосновение с акромионом и суставным концом лопатки (рис. 3). Такие разрывы могут иногда быть бессимптомными.
Рис. 3.
Дегенеративно-дистрофические изменения суставов.
а)
На сонограмме отсутствует ротаторная манжета, видны гипоэхогенные кровоизлияния (стрелки) и эрозия суставной поверхности головки плеча (коронарный срез плеча) (головка стрелки).
б)
На рентгенограмме видно разрушение контура плечевого сустава и обширный субхондральный склероз; определяются изменения дистального конца и хондроматоз акромиона.
в)
На сонограмме видны утолщение стенки бурсы (головки стрелок) и гипоэхогенное кровоизлияние на уровне эрозированного большого бугорка.
Наиболее часто повреждаются сухожилия надостной и подостной мышц, реже подлопаточной мышцы (рис. 4). При разрывах подлопаточной мышцы обычно наблюдается смещение сухожилия длинной головки бицепса.
Рис. 4.
Сонограммы повреждений сухожилий надостной, подостной и подлопаточной мышц.
а)
Острый разрыв сухожилия подлопаточной мышцы. Аксиальная УСГ демонстрирует небольшой остаток сухожилия, прикрепленный к малому бугорку (стрелка).
б)
Вывих сухожилия двуглавой мышцы. Аксиальная УСГ показывает пустую межбугорковую борозду (стрелка). Сухожилие двуглавой мышцы вывихнуто в медиальную сторону (головка стрелки).
в)
Подвывих сухожилия двуглавой мышцы (головка стрелки) без повреждения поперечной связки (стрелка).
г)
На компьютерной артрограмме плеча того же пациента отмечается подвывих сухожилия двуглавой мышцы (стрелка) в проксимальном направлении с пустым межбугорковым углублением.
Полный разрыв ротаторной манжеты при продольном и поперечном сканировании обнаруживается в виде нарушения целостности контуров манжеты.
При неполном разрыве ротаторная манжета уплощается со стороны сумки (неполный разрыв со стороны сумки) или отчетливо выявляется гипоэхогенный (или смешанный гипер-гипоэхогенный) дефект в продольной и поперечной проекциях с суставной стороны ротаторной манжеты (неполный разрыв с суставной стороны) (рис. 5).
Рис. 5.
Сонограммы частичного повреждения сухожилия надостной мышцы.
а)
Небольшой надрыв с фокальной потерей нормальной выпуклости дистального конца сухожилия (стрелка).
б)
Разрыв среднего размера, дефект в дистальном конце сухожилия с прогибанием в дефект дельтовидной мышцы, нормальная выпуклость сухожилия изменена.
в)
Внутриствольное повреждение ротаторной манжеты с образованием небольшой гематомы.
г)
Через всю толщу надостной мышцы проходит гипоэхогенная полоса, свидетельствующая о частичном повреждении.
д)
Частичное повреждение надостной мышцы, видны анэхогенные полосы повреждения и неровность контура большого бугорка.
е)
Небольшой гипоэхогенный фокус на суставной поверхности сухожилия (стрелка).
ж)
Т2-взвешенное коронарное изображение показывает фокус высокого сигнала в дистальном конце сухожилия, распространяющегося к нижней суставной поверхности (стрелка) — свидетельство о неполном разрыве сухожилия надостной мышцы.
Протяженность разрыва ротаторной манжеты определяется при поперечных измерениях. Если разрыв распространяется от внутрисуставной порции сухожилия двуглавой мышцы кзади на 1,5 см или меньше, то данное состояние оценивается как повреждение с вовлечением в патологический процесс только сухожилия надостной мышцы. Если разрыв более 3 см, то он оценивается как повреждение с вовлечением сухожилий надостной и подостной мышц. Сухожилие малой круглой мышцы не оценивается при определении объема повреждения.
Разрыв сухожилия длинной головки двуглавой мышцы регистрируется, когда это сухожилие не идентифицируется внутри или медиальнее межбугорковой бороздки (рис. 6). Вывих сухожилия двуглавой мышцы характеризуется его смещением кпереди или медиальнее малого бугорка плечевой кости.
Рис. 6.
Сонограммы повреждения длинного сухожилия двуглавой мышцы плеча.
а)
При полном повреждении на поперечной проекции отсутствует сухожилие в межбугорковой борозде.
б)
При частичном разрыве сухожилия двуглавой мышцы на поперечной проекции определяется атрофическая эхогенность длинной головки мышцы (стрелка), что свидетельствует о повреждении сухожилия.
в)
Контралатеральная сторона длинной головки мышцы.
г)
Повреждение двуглавой мышцы в месте перехода в сухожильную часть. В зоне повреждения определяется анэхогенная гематома (стрелка). Сухожильная часть мышцы разволокнена (головки стрелок), отсутствует нормальная структуризация мышцы.
Улътрасонографические и артроскопические данные коррелировали между собой относительно наличия или отсутствия полного и неполного разрыва ротаторной манжеты, размера и протяженности разрыва, а также наличия вывиха или разрыва сухожилия двуглавой мышцы. Полные разрывы анализировались относительно их размера и протяженности. Из анализа были исключены 2 из 25 плечевых суставов с полными разрывами, так как в одном случае был резко ограничен объем движений и получены неопределенные данные относительно протяженности разрыва. В другом случае артроскопическое исследование было проведено через 1 год после сонографии.
Результаты
Определение разрывов ротаторной манжеты.
При ультрасонографии точно идентифицированы все 65 полных разрывов ротаторной манжеты, которые были диагностированы при артроскопии. Ложноотрицателъные результаты не выявлены. Неверно был интерпретирован полный разрыв ротаторной манжеты в трех плечевых суставах, в которых при артроскопии были выявлены неполные разрывы; один из этих разрывов был большим (более 50% толщины манжеты) и вовлекал полностью сухожилие надостной мышцы.
Правильно идентифицированы 7 из 15 неполных разрывов ротаторной манжеты, которые были диагностированы артроскопически. В трех плечевых суставах вместо неполных разрывов были идентифицировны полные разрывы. Выявлено 5 ложноотрицательных результатов. В двух из этих суставов ультрасонографическая визуализация ротаторной манжеты была ограничена объемом движений, в трех случаях артроскопия показала только умеренное истончение сухожилия надостной мышцы. Было отмечено 3 ложноположительных результата. В первом случае была выявлена плохо выраженная гипоэхогенная область, что оказалось частичным разрывом в глубине на капсулярной стороне манжеты недалеко от места ее прикрепления. В другом ложноположительном случае было незначительное уплощение сухожилия надостной мышцы на стороне субакромиальной сумки. При сонографии правильно диагностировано отсутствие разрыва в 17 из 20 плечевых суставов, что было подтверждено артроскопически.
В трех случаях ультрасонография выявила полный разрыв, но при артроскопии был определен неполный разрыв. У 3 пациентов сонографически отмечался неполный разрыв, а при артроскопии манжета была нормальной.
Размеры и протяженность разрывов.
Из 63 полных разрывов ротаторной манжеты, проанализированных по этим параметрам, при артроскопическом исследовании в 26 случаях выявлено вовлечение в патологический процесс сухожилия надостной мышцы. Разрывы составляли менее 1,5 см в ширину, а в 37 суставах в повреждение были вовлечены сухожилия надостной и подостной мышц. Величина разрыва составляла более 1,5 см. Только в 7 суставах был выявлен разрыв сухожилия подлопаточной мышцы. При поперечном измерении, выполненном при ультрасонографии, правильно определена протяженность разрыва в 21 случае (81%) из 26 плечевых суставов с изолированным разрывом сухожилия надостной мышцы. В 3 суставах при сонографии ширина разрыва была больше или меньше на 0,5 см и в 2 случаях — на 1,1 и 1,3 см. В первых двух случаях артроскопия подтвердила наличие не только полного разрыва сухожилия надостной мышцы, но и продольный неполный разрыв (более 50% толщины манжеты), распространяющийся на сухожилие подостной мышцы. Однако при сонографии этот разрыв был интерпретирован как полный разрыв.
При поперечном измерении, выполненном с помощью ультрасонографии, правильно определен объем разрыва в 33 (89%) из 37 плечевых суставов, которые имели комбинированный разрыв сухожилий надостной и подостной мышц. В 4 остальных плечевых суставах сонографически была недооценена протяженность разрыва сухожилия подостной мышцы на 1,5 см. В 3 из этих случаев артроскопия показала, что компонент подостной мышцы составлял средний отдел разрыва, медиальнее по отношению места повреждения надостной мышцы. Сонография правильно идентифицировала 6 из 7 разрывов сухожилия подлопаточной мышцы. В целом, при сонографии точно были определены размеры и протяженность разрывов в 86% плечевых суставов с полным разрывом.
В 5 случаях из 37 был выявлен массивный разрыв сухожилия надостной мышцы с ретракцией поврежденного сухожилия под акромион. Во время ультрасонографического обследования проксимальный конец поврежденного сухожилия не был определен.
Вывих и разрыв сухожилия двуглавой мышцы плеча.
Методом сонографии правильно идентифицированы 5 из 6 вывихов сухожилия двуглавой мышцы плеча, которые были диагностированы артроскопически. В одном случае получен ложноотрицательный результат. Это было обусловлено отсутствием сухожилия в межбугорковой борозде и вывих был интерпретирован как разрыв. В общем было получено 94 истинно отрицательных ультрасонограмм. Ложноположительные результаты не были выявлены.
При проведении сонографического исследования правильно идентифицированы 7 из 11 разрывов сухожилия двуглавой мышцы, которые были диагностированы артроскопически. Выявлены 4 ложноотрицательных результата. Два из них показали нормальный эхогенный характер волокон сухожилия в межбугорковой бороздке. В целом получены одна ложноположительная ультрасонограмма и 80 истинно отрицательных ультрасонограмм.
Обсуждение
Высокая разрешающая способность ульрасонографического исследования плечевого сустава недостаточно широко используется хирургами-ортопедами для диагностики и выявления характера патологии ротаторной манжеты. Это, возможно, частично связано с недостаточным количеством ультрасонографических исследований плечевого сустава по сравнению с магнитно-резонансной томографией (МРТ), нередко с отсутствием радиологической проверки данных, а также с трудностями распознавания архивных сонограмм соответствующей анатомической картины и патологических состояний. Кроме того, в некоторых публикациях сообщалось о широких колебаниях чувствительности (57-100%) и специфичности (50-100%) при сонографическом определении разрывов ротаторной манжеты в сериях от 10 до 225 больных, что также снижало доверие к точности этого метода [1-9]. Исследователи, сообщавшие о плохих результатах в диагностике разрывов ротаторной манжеты, использовали ультрасонографические критерии, которые либо больше не применяются, либо усовершенствованы, а также применяли более старое оборудование и датчики с более низкой частотой, чем то оборудование, которое имеется в настоящее время [3-5, 7].
В данной работе точность улътрасонографии плечевого сустава была вновь исследована в контексте с современными усовершенствованиями в технике сканирования и улучшения критериев для диагностики разрыва сухожилий ротаторной манжеты. В противоположность раннее выполненным исследованиям, в которых данные сонографии коррелировались с данными артрографии или открытого хирургического вмешательства, мы сравнивали данные ультрасонографии с данными артроскопии, которая имеет ряд потенциальных преимуществ. Увеличенное артроскопическое изображение может обеспечить точность внутрисуставной визуализации, в том числе сухожилий ротаторной манжеты, выявить неполные внутрисухожильные разрывы, а также наличие внутрисуставной патологии сухожилия двуглавой мышцы плеча.
Мы обнаружили, что ультрасонография является высокоточным методом для выявления полных разрывов ротаторной манжеты в поперечной проекции и для определения протяженности зоны повреждения. Сонография давала неправильный диагноз полного разрыва только в 3 плечевых суставах, при артроскопическом исследовании все они были неполными, в одном случае в разрыв было вовлечено более 50% субстанции манжеты. В нашем исследовании чувствительность составила 100% и специфичность 86%. Наши показатели оказались близки к данным, о которых сообщалось в предыдущих работах (где чувствительность или специфичность, или оба эти показателя равнялись 95% [8, 9], а также к данным, о которых сообщалось в многочисленных работах по МРТ [7, 10-12].
Использование сонографии для определения размера и протяженности разрыва было оценено в работах [6, 9]. Brenneke и Morgan сообщили, что при сонографических исследованиях точно определялись размеры больших разрывов, а для умеренных и малых разрывов точность снижалась [6]. Мы же обнаружили, что при сонографических исследованиях чрезвычайно точно определялась протяженность разрывов любой длины, если измерения проводились в поперечной проекции. Наши данные подтверждают сообщения Wienner и Seitz [9]. В двух плечевых суставах, в которых мы переоценили протяженность разрыва более чем на 1 см, при артроскопическом исследовании был выявлен полный разрыв с выраженным дистальным компонентом сухожилия. Этот дистальный компонент был неправильно интерпретирован как полный разрыв. В обоих суставах локальный дефект был вызван прижатием датчиком дельтовидной мышцы к ротаторной манжете. При неполных разрывах, вовлекающих более 50% манжеты, имеется фокальный дефект (это критерий, которым пользуются для определения полного разрыва). Данный симптом отмечается при полном повреждении, когда дельтовидная мышца заполняет место разрыва. Манипуляции датчиком увеличивали чувствительность сонографии для определения малых (без выраженного дистаза) разрывов, но снижали специфичность метода. При ультрасонографических исследованиях нельзя отличить большие продольные неполные разрывы от полных. В трех плечевых суставах, в которых при ультрасонографии была недооценена протяженность разрыва, артроскопическое исследование выявило разрыв медиальной порции сухожилия надостной мышцы в сухожилии подостной мышцы. Компонент разрыва средней субстанции не был определен, когда мы осматривали только латеральный отдел ротаторной манжеты вблизи места её прикрепления, что свидетельствует о важности положения руки для визуализации ротаторной манжеты не только в месте ее прикрепления, но и более медиально.
В наших исследованиях возможность определения неполных разрывов ротаторной манжеты с помощью сонографии была ограниченна; однако в 2 из 5 плечевых суставов, в которых были ложноотрицательные результаты, был снижен объем движений (больной не мог ротировать руку кнаружи и разогнуть плечевой сустав до уровня ягодиц), что препятствовало оценке манжеты. В третьем случае неполный разрыв, который был идентифицирован артроскопически, обусловлен только умеренным истончением сухожилия надостной мышцы и не мог был выявлен с помощью ультрасонографии. Brenner и Morgan также сообщали о низкой чувствительности сонографии при определении неполных разрывов, в их двух других более поздних исследованиях чувствительность метода составляла более 90% [6, 9].
Патологию сухожилия двуглавой мышцы плеча часто связывают с повреждениями сухожилий ротаторной манжеты. В недавнем исследовании распространенность разрыва сухожилия двуглавой мышцы составила 11%, а вывихов — 6%. Передний или медиальный вывих по отношению к малому бугорку легко выявляется с помощью сонографии. Были правильно диагностировали 5 из 6 вывихов. С другой стороны, мы идентифицировали только 7 из 11 разрывов сухожилия двуглавой мышцы. Прилипание разорванного сухожилия в месте входа в сустав на бороздке — наиболее вероятная причина ложноотрицательных ультрасонограмм. Две ложноотрицательные ультрасонограммы имели нормальную эхогенность для волокон сухожилия внутри бороздки, создавая впечатление интактного сухожилия.
Наша работа была ограничена ретроспективным характером сбора материала, однако, когда возникали разночтения в артроскопических и ультрасонографических данных, для объяснения несоответствий вновь тщательно изучались ультрасонограммы на жестких дисках и артроскопические изображения. Кроме того, до начала этой работы были установлены стандартизованные критерии для определения наличия, локализации и протяженности разрыва сухожилий ротаторной манжеты. Статистический анализ был основан скорее на исходной интерпретации ультрасонографического исследования, чем на ретроспективном обзоре изображений.
Хотя диагностическая артроскопия выполнялась не вслепую, знание хирурга об ультрасонографических результатах до операции были полезны для больного, так как более прицельно оценивалась ротаторная манжета, особенно, когда артроскопические данные не совпадали с данными сонографии. Во всех плечевых суставах, в которых сонографические данные не соответствовали артроскопическим данным, сомнительная область была отмечена во время операции, что позволяло сфокусировать внутрисуставное изображение манжеты, а также изображение манжеты со стороны сумки.
Больным с нормальными сонограммами, у которых наблюдалось купирование болевого синдрома, артроскопия не выполнялась, и эти больные были исключены из нашего исследования. Следовательно, действительное число ложноотрицательных результатов, возможно, могло быть больше, чем то, которое отражено в нашей работе. Больным с нормальными сонограммами, но с длительными болевыми симптомами часто выполнялась артроскопия, и они были включены в наше исследование.
Следует отметить, что ультрасонография является высокоточным и надежным методом для определения полных разрывов ротаторной манжеты и вывиха сухожилия двуглавой мышцы в случае болевого синдрома в плечевом суставе. Высокая точность связана частично с улучшенной разрешающей способностью изображения, оптимизацией техники сканнирования и использованием четко определенных критериев. Однако больше, чем при всех других методах визуализации, которые используются для оценки плечевого сустава, успех сонографического исследования во многом зависит от опыта оператора.
Литература
- Hyvonen P., Paivansalo M., Lebtiniemi H., Leppilahti J., Jalovaara P. Supraspinatus outlet view in the diagnosis of stages II and III impingement syndrome //Acta Radiol.-2001.-Vol.42.-P. 441-446.
- Worland R.L., LeeD., Orozco C.G., SozaRexF., Keenan J. Correlation of age, acromial morphology, and rotator cuff tear pathology diagnosed by ultrasound in asymptomatic patients //J. South. Orthop. Assoc.-2003.-Vol.12.-P. 23-26.
- Prickett W.D., Teefey S.A., et al. Accuracy of ultrasound imaging of the rotator cuff in shoulders that are painful postoperatively //J Bone Joint Surg.-2003.-Vol.85-A.-S.-P.1084-1089.
- van Holsbeeck M.T., Kolowich P.A., et al. US depiction of partial-thickness tear of the rotator cuff//Radiology.-1995.-V.197.-P. 443-446.
- Omari A., Bunker T.D. Open surgical release for frozen shoulder: surgical findings and results of the release //J Shoulder Elbow Surg.-2001.-Vol.10.-P. 353-357.
- Beall D.P., Williamson E.E., et al. Association of biceps tendon tears with rotator cuff abnormalities: degree of correlation with tears of the anterior and superior portions of the rotator cuff//AJR Am J Roentgenol, 2003.-Vol. 180. -P. 633-639.
- Humphreys C.L. Shoulder Injuries & Weight Training //Muscle Mag International.-1999.- Mississauga, ON CA.
- Teefey S.A., Middleton W.D. et al. Sonographic differences in the appearance of acute and chronic full-thickness rotator cuff tears. //J Ultrasound Med.-2000.- 19.- S. 377-378; quiz 383.
- Hashimoto T., Nobuhara K., et al. Pathologic evidence of degeneration as a primary cause of rotator cuff tear. //Clin Orthop Related Res.-2003.-Vol. 415.-P. 111-120.
- Umans H.R., Pavlov H., Berkowitz M., Warren R.F. Correlation of radiographic and arthroscopic findings with rotator cuff tears and degenerative joint disease //J. Shoulder. Elbow. Surg.-2001.-Vol. 10.-P. 428-433.
- Martinoli C., Bianchi S. et al. US of the shoulder: non-rotator cuff disorders //Radiographics.-2003.- 23.-P. 381-401, 534.
- Teefey S.A., Hasan S.A., et al. Ultrasonography of the rotator cuff. A comparison of ultrasonographic and arthroscopic findings in one hundred consecutive cases //J Bone Joint Surg.-2000.-Vol. 82.-P. 498-504.
- Green A. Arthroscopic treatment of impingement syndrome //Orthop. Clin. North Am.-1995.- Vol.26.-P. 631-641.
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Ультразвуковое обследование кисти и пальцев рук
Обследование лучевого сустава и кисти рук имеет массу преимуществ – метод безопасный и его можно повторять необходимое количество раз. Кисть имеет довольно сложное строение за счет большого количества мелких костей и сочленений. Помимо костных структур, обращают внимание на состояние связочного аппарата, мышц кисти, выпот в суставе, при необходимости проводят обследование фаланг нужного пальца. За счет того, что кости пальца имеют мелкие размеры и лишены массивного мышечного аппарата, врач имеет хороший обзор для исследования. Сканирование кистей и пальцев проходит в разных плоскостях – с ладонной и тыльной стороны для оценки состояния мелких костей кисти, палец сканируют в поперечной и продольной плоскости. В ходе обследования проводят различные функциональные пробы для оценки состояния различных групп мышц и связок кисти и пальцев – пациент должен делать несколько движений.
MBST-терапия – инновационный метод лечения плечевого сустава
Оказывая стимулирующее воздействие на поврежденные клетки, MBST-терапия стабилизирует их энергетический потенциал и активирует деление хрящевых клеток, вследствие чего начинается активная выработка коллагенового волокна и протеогликанов. В первые 3 месяца регенерации хрящевая ткань увеличивается примерно на треть, сам же процесс восстановления длится около года.
Лечение плечевого сустава с помощью MBST-терапии – прекрасная возможность избавиться от наболевшей проблемы, в независимости от тяжести недуга и его запущенности без риска развития каких-либо осложнений. Достаточно лишь нескольких процедур (стандартная программа рассчитана на 5-9 сеансов), чтобы навсегда позабыть о своей проблеме и зажить полноценной жизнью здорового человека.
Показания для проведения
Ультразвуковое исследование — метод, позволяющий выявить начальные признаки патологии мягкотканных структур. К ним относятся мышцы, связочный аппарат, суставная полость с синовиальной жидкостью и хрящевые поверхности. Выявление патологического процесса на начальной стадии позволяет быстрее начать специализированное лечение, что приводит к успешному выздоровлению, уменьшению числа осложнений и улучшению качества жизни пациента.
Диагностическая процедура назначается врачами при:
- травме плеча;
- подозрении на аутоиммунную болезнь или системное заболевание;
- повреждении хрящевых поверхностей, которое было выявлено в результате рентгена;
- жалобах на боль, дискомфорт, скованность;
- уменьшении объема активных и пассивных движений плеча;
- наличии отека, пальпируемого образования в пораженной области;
- воспалении плечевого сустава (бурсите);
- во время лечебно-диагностической пункции и после нее;
- лечении ревматологических заболеваний и травм с целью оценки динамики.
Подробнее о причинах, которые могут вызвать болезненные ощущения в плечевом суставе, и как следствие, необходимости в ультразвуковом исследовании, — в данном видео.
УЗИ — абсолютно безвредная для организма пациента процедура, не имеющая возрастных ограничений. Проходить ее можно с необходимой частотой для определения эффективности проводимой терапии, не опасаясь за последствия.
Где пройти обследование?
Ультразвуковое обследование является доступной процедурой и может быть выполнено в любой поликлинике. Однако, записываясь на приём к врачу диагносту, нужно учитывать следующие моменты:
- наличие современной аппаратуры, которая позволит наиболее точно определить участки повреждения мышечной ткани, сухожилий, суставных поверхностей, нервных волокон и костей;
- клинический опыт врача, потому что оценка полученных результатов субъективна и требует необходимых знаний.
Обладая большим количеством положительных характеристик, ультразвуковое исследование является одним из важнейших методов в диагностике патологии суставов.
Источник: medotvet.com; artrozamnet.ru; uziprosto.ru; uzimetod.ru; uzilab.ru; doctoralok.kiev.ua; plecho.in.ua; sustaved.ru; rheumatology.org.ua; zdorov-info.com.ua
Наши специалисты
Китаев Игорь Владимирович
Генеральный Директор Клиники Артромедцентр, Ортопед, Артролог, Хирург, Вертебролог
Козлова Татьяна Витальевна
Кандидат медицинских наук, невролог, специалист MBST
Крупский Дмитрий Анатольевич
Врач ортопед-травматолог, кинезиотерапевт
Малыгина Марина Александровна
Доктор медицинских наук, врач ортопед-травматолог высшей категории
Профилактика болезней суставов: витамины
Чтобы облегчить «жизнь» своим суставам, необходимо целенаправленно регулировать обмен веществ и позаботиться, чтобы в ежедневном рационе присутствовали все необходимые активные вещества (витамины, минералы и др.) Это поможет, не дожидаясь острой боли, предотвратить дегенерацию сустава и даже восстановить функции пораженных суставов.
Какие биологически активные вещества необходимы нам для здоровья наших суставов? Это витамины: А, С, Е, В6, В5; минералы: медь, кремний и селен. И самое главное — в Вашем рационе обязательно должны быть вещества: хондроитин и глюкозамин.
Витамин А. Это поистине бесценный наш спутник при дегенеративных процессах в суставах из-за своих известных антиоксидантных свойств.
Он способствует укреплению иммунитета, повышает сопротивляемость инфекционным заболеваниям, благотворно влияет на эпителиальные ткани. Элемент для роста клеток хрящевой ткани сустава.
Витамин С. Основная его функция — это синтез коллагена.
Коллаген — главный строительный материал для соединительной ткани, который способствует восстановлению хряща.
Известно, что витамин С имеет хорошие антиоксидантные свойства. Исследования показали, что содержание аскорбиновой кислоты в крови при ревматоидном артрите снижено примерно на 93%!
Это говорит о том, что пораженные суставы имеют острую потребность в витамине С. Он укрепляет организм в целом, активизирует антитела, противодействующие бактериям и вирусам, вызывающим патологии суставов.
Также известно, что витамин С способствует лучшему усваиванию витаминов, А и Е и другого антиоксиданта — селена. Витамин Е призван бороться со свободными радикалами, которые вредят клеткам суставной оболочки.
Витамин Е способствует улучшению процессов восстановления тканей и замедляет старение клеток.
Он является необходимым элементом в пищевых добавках, которые рекомендуют при аутоиммунных заболеваниях, в частности при артрите суставов тоже.
Витамины В6 и В5. Пиридоксин и пантотеновая кислота соответственно. Способствуют повышению иммунитета, восстановлению поверхностей суставов, снижает болевые проявления.
Медь. Одно из средств, использующихся при болезнях суставов, пришедшее к нам из древности. Вспомните из истории: при ушибе прикладывали медный пятак. Всегда медь связывали с антибактериальными и противовоспалительными свойствами. Доказано противоревматическое действие данного антиоксиданта.
Медь препятствует образованию свободных радикалов, сокращает их число, влияет на насыщение клеток кислородом, защищает хрящевую ткань.
Клинические исследования последних лет уверенно отвели меди важную роль терапии ревматоидного артрита, ведь только она способна помочь в процессах формирования коллагена и укрепления соединительных тканей.
Селен имеет широкий спектр влияния на наше здоровье. Ни один элемент не будет столь важен в антиокислительных механизмах защиты организма. Поэтому при недостатке селена сразу возникает дыра в выстроенной системе обороны от болезней, ревматоидного артрита в том числе. Селен повышает иммунную защиту и способствует заживлению поврежденных поверхностей суставов.
Комплексы витаминов для суставов обязательно содержат селен. Только он способен уменьшить и даже прекратить резкие боли в суставах.
Селен активно участвует в процессе формирования ферментов синовиальной оболочки суставных хрящей.
Глюкозамин. Это вещество, которое учавствует в восстановлении хрящевой ткани. Глюкозамин вырабатывают наши хрящевые клетки, но во время заболевания суставов производство его резко уменьшается. В нашей пище глюкозамин содержится в очень малом количестве.
Хондроитин. Он участвует в создании наших хрящей. Хондроитин получают из хрящей (свиных, акульих или китовых) и в дальнейшем перерабатывают для биологически активной добавки.
С пищей хондроитин может поступать в организм из тех же хрящей (с супом с «домашней» курочкой или с таким блюдом как «холодец»).
Плюсы
В отличие от некоторых других диагностических исследований, УЗИ не вредит организму: здесь отсутствует лучевая нагрузка, поэтому проводить УЗИ можно даже младенцам и беременным женщинам. Ценность метода заключается также в том, что обследоваться при помощи УЗИ можно так часто, как это необходимо.
Ультразвуковой аппарат дает возможность хорошо рассмотреть хрящи, суставные ткани и сосуды, отвечающие за кровоснабжение данной области. Никакими побочными эффектами исследование не чревато, у него почти нет противопоказаний. Дополнительный плюс – демократичная цена исследования, по сравнению с другими диагностическими процедурами (особенно, КТ и МРТ).
Противопоказания
Полностью безвредный и атравматичный, метод ультразвуковой диагностики успешно используется даже в педиатрии, для самых маленьких пациентов. Каких-либо научно обоснованных доказательств вреда процедуры на сегодняшний момент нет.
Трудности могут возникнуть только в том случае, если движения в суставе затруднены или невозможны.
Кроме того есть специфические обстоятельства, при которых лучше отложить процедуру:
- у пациента сыпь или другие проявления кожных заболеваний в месте предполагаемого обследования;
- имеет место крупная рана плеча;
- есть любые заболевания в острой форме.
Как происходит лечение плечевого сустава в нашей клинике?
Если вы столкнулись с таким неприятным заболеванием как артроз плечевого сустава, вам не придется ложиться в стационар, чтобы проходить длительное лечение препаратами. Для восстановления костных структур плечевого сустава достаточно будет пройти несколько процедур (как правило, достаточно 5-9 раз), занимающих всего 1 час в день.
Чтобы вернуть подвижность суставам и улучшить качество жизни, вам нужно предварительно записаться на первичную консультацию по указанному на сайте телефону. Врач подберет для вас индивидуальную программу, по которой будет происходить лечение артроза, и уже через 2 недели вы сможете вернуться к полноценному образу жизни и забыть о боли! Стоимость курса зависит от степени тяжести заболевания и зоны лечения.
Прайс лист на лечение плечевого сустава
Что позволяет определить процедура
Правильно проведенное УЗИ визуализирует даже незначительные изменения или дефекты любого структурного элемента плеча. Такое исследование дает возможность поставить большое количество различных диагнозов.
- Можно установить наличие бурситов — процессов, имеющих воспалительную природу. Характерным признаком такой патологии является увеличение размеров суставной сумки и качественные изменения ее стенок.
- Наличие тендинита или теносиновита — воспаления, касающегося связочного аппарата, т.е. сухожилия и его оболочки. При исследовании ультразвуком наблюдаются выраженные гиперэхогенные участки неправильной формы на месте повреждений.
- При переломе наблюдается разрушение структурной целостности костной ткани.
- Благодаря такому исследованию фиксируется наличие гематом с разрывами или растяжениями сухожилий, мышц.
- Когда наблюдается эрозия неправильной формы, обилие дефектов костной ткани, накопление жидкости в полости поврежденного сустава, ставится диагноз ревматоидный артрит.
- Можно установить реактивный артрит, проявляющийся воспалением суставов в результате перенесенной инфекции.
- Благодаря УЗИ устанавливается наличие синовита — воспаления синовиальной сумки. Ультразвуковое исследование позволяет поставить этот диагноз на самых ранних стадиях развития этой болезни.
- С помощью ультразвукового исследования можно обнаружить эрозию в хряще, являющуюся результатом иммунно-воспалительных процессов, необратимо изменяющих сустав.
- Можно диагностировать выпот в сумку сустава. Специалист будет наблюдать накопление биологических жидкостей в сумке сустава.
При отсутствии определенных заболеваний в суставе плеча не наблюдается признаков повреждений мышц, хрящевой и костной ткани. Возможно обнаружение небольшого количества биологических жидкостей, что также считается удовлетворительным результатом. Плечевой нерв в нормальном состоянии имеет следующие размеры: 0,46 см в ширину и 0,23 см в длину.
Другие профилактические меры
Сбалансированное питание очень важно.
Следует отказаться (или свести потребление к минимуму) от алкоголя, жареного (много жира и канцерогенов), продуктов, содержащих трансжиры (майонез, маргарин), кондитерских изделий (много простых углеводов, трансжиры). Питаться следует в меру, не перегружая пищеварительную систему.
В рационе должны преобладать:
- свежие овощи и фрукты (источник клетчатки, витаминов, минералов и наиболее естественная пища для нашего организма),
- сложные углеводы в виде зерновых и круп,
- нежирная белковая пища,
- источник ненасыщенных жирных кислот (орехи, растительные нерафинированные масла, рыбий жир).
Главными элементами для укрепления и восстановления тканей суставов являются глюкозамин и хондроитин. Глюкозамин можно найти в хрящах, мясе, твердом сыре. Хондроитин содержится в рыбе, в соединительных тканях животных (коже, хрящах, сухожилиях).
Недостаток воды в организме приводит к замедлению процессов метаболизма и к ухудшению кровообращения и питания суставов. Также уменьшается количество синовиальной жидкости в суставах, что усиливает трение и приводит к разрушению хрящевой ткани.
Суточная норма потребления воды зависит от веса человека, его физической активности, температуры окружающей среды и в среднем будет равняться 1,5-2,5 л. Пить лучше чистую негазированную воду.
Регулярные физические нагрузки ускоряют обменные процессы в организме, улучшают кровоснабжение суставов, а также укрепляют околосуставные мышцы и связки. Особенно обратите внимание на различные суставные гимнастики.
Избегайте чрезмерных физических нагрузок и травм суставов. Все это может привести к преждевременному разрушению хрящевой ткани. Лишний вес – это тоже вредная нагрузка на суставы нижних конечностей, поэтому от него следует избавляться.
Если ваше повседневное меню не содержит достаточного количества полезных веществ, то стоит принимать биологически активные добавки («Фитоподдержка для суставов», «Биори), предварительно проконсультировавшись с лечащим врачом.
Не забывайте про полноценный сон, а также избегайте стрессовых ситуаций. Применение этих простых советов поможет сохранить здоровье и подвижность суставов до глубокой старости.
УЗИ мягких тканей плеча и предплечья
Помимо оценки состояния костных структур руки ультразвуковое исследование показывает различные патологии плечевых мягких тканей и тканей предплечья. Метод часто применяется в хирургии для ранней диагностики опухолевых образований, локализованных в коже, подкожной жировой клетчатке и в мышцах. Во время обследования можно выявить локализацию, размеры и структуру образования, оценить состояние лимфатической системы плеча и предплечья. Метод неинвазивный и не требует специальной подготовки.
Подводя итоги можно сделать вывод, что ультразвуковое исследование локтевого и плечевого суставов, кисти и пальца рук позволяет выявить как множество мелких нарушений, которые еще не дают никаких клинических симптомов, так и крупных патологий, требующих хирургического вмешательства (например, в случае обнаружения выпота пациенту проводят пункцию суставной полости).
Когда возникает необходимость визита ко врачу?
У многих людей зачастую возникает вопрос: когда стоит обращаться за помощью к специалисту? В некоторых случаях, если болевые ощущения имеют непродолжительный характер и наступают вследствие банального переутомления, вполне можно обойтись и без разного рода профилактических действий. Во всех иных ситуациях, стоит, не теряя времени обратиться к специалистам за помощью. Особенно это актуально в следующих случаях:
- Причиной болей являются травмы или ушибы;
- Болевые ощущения сопровождаются сыпью и повышенной температурой;
- Прием обезболивающих препаратов не помогает избавиться от боли;
- Болевые ощущения длятся продолжительный период времени и не имеют четко выраженной первопричины. Важно помнить, что успешное лечение плечевого сустава начинается со своевременной диагностики.
УЗИ лучезапястного сустава: что показывает расшифровка такой диагностики?
УЗИ лучезапястного сустава (протокол) несет в себе следующую информацию:
- Если при помощи данного типа диагностики в лучезапястном суставе будет обнаружена жидкость, это говорит о воспалении под названием синовит.
- При наличии воспаления сухожилия можно говорить о тендините. В норме сухожилия кистевых сгибателей и разгибателей должны быть ровными, подвижными при осуществлении пальцевых движений. Структура их должна быть однородной волокнистой.
- Еще одним признаком тендинита, который выявляется на УЗИ, принято считать сниженную эхогенность и утолщение сухожилия. Если вокруг воспаленного сухожилия диагностируется свободная жидкость, можно говорить о наличии теносиновита.
- УЗИ также может обнаружить такое образование как гигрома. Оно является доброкачественным.
Начните лечение прямо сейчас!
Оставьте заявку
и наш менеджер свяжется с Вами!
Запишитесь на консультацию
Первичный прием
900 рублей
«АртроМедЦентр» старается сделать лечение в Клинике не только комфортным,но и доступным,поэтому для наших клиентов мы систематически разрабатываем специальные предложения и акции.Подпишитесь на нашу рассылку,чтобы всегда быть в курсе самых выгодных предложений!
Что показывает УЗИ коленного сустава?
Хорошему обозрению доступно большинство структур колена. Врач может точно описать строение и состояние всех связок, кроме крестообразных, как уже говорилось ранее, сухожилий мышц, которые прикрепляются к капсуле сустава. Мениски в общем видны плохо, но можно увидеть их передние и задние рога.
По окончании исследования вы уже будете иметь результат с точным описанием всех образований, которые составляют коленный сустав. Вам могут предоставить фото и видео исследования, которые станут полезны вам и вашему лечащему врачу.
ul