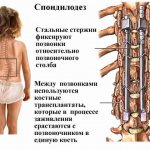
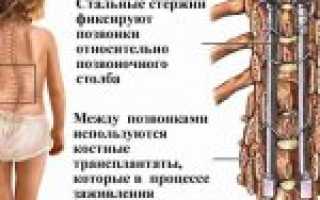
Межтеловой спондилодез — это вид хирургического вмешательства, при котором объединяется 2 и более позвонков с целью предупреждения их смещения. При спинальном стенозе подобная операция сочетается с декомпрессионной ламинэктомией, при которой производится фиксация подвижного позвонка. Это способствует исчезновению боли, восстановлению трудоспособности пациента, улучшению качества его жизни.
Задний спондилодез — сложное хирургическое вмешательство, длящееся не менее 3 часов. В настоящее время существует несколько способов фиксации позвонков. В первом случае трансплантат изготавливают из фрагмента кости пациента или получают в лаборатории, специализирующейся на консервации подобных образцов. Полученный материал используется для формирования моста между соседними позвонками. Установка органического импланта запускает процесс образования новой костной ткани.
В некоторых случаях в ходе операции используются вспомогательные фиксирующие устройства — металлические пластины, крюки или штифты. Их снимают после того, как между позвонками образуются костные мосты.
Существует большое количество техник, применяемых при выполнении спондилодеза, однако в их основе лежат общие принципы. Выбор типа операции зависит от вида импланта, а также области вмешательства. Врач должен принимать во внимание возраст пациента, общее состояние его организма, клиническую картину заболевания, наличие признаков сдавливания нервных окончаний.
Зачем нужно сращивать позвонки
Наш позвоночник выполняет несколько функций: опорную, двигательную, защитную для спинного мозга. Он состоит из позвонков, последовательно соединенных друг с другом.
Соединения между позвонками – это эластичные межпозвонковые диски, а также фасеточные суставы суставных отростков. Эти соединения относятся к малоподвижным соединениям, то есть наш позвоночник в идеале может гнуться во все стороны, скручиваться вокруг своей оси, но при этом все позвонки должны занимать свое положение и не отклоняться от физиологического изгиба.
строение позвоночника
Однако существует множество ситуаций, когда эта малоподвижность нарушается, позвонки выходят из своего нормального физиологического положения, сдвигаются относительно друг друга. Такие ситуации опасны сдавлением нервных корешков и спинного мозга.
Излишняя подвижность между позвонками приводит к рефлекторному спазму околопозвоночных мышц, что сопровождается хронической болью и усилением дистрофических изменений в позвоночнике.
Это происходит:
- При переломах позвонков и их отростков.
- При поражении позвонков опухолями.
- При искривлении позвоночника – сколиозе.
- При дегенеративно-дистрофических изменениях в межпозвонковых дисках.
- При спондилолистезе (врожденное или приобретенное по разным причинам соскальзывание позвонка).
- При слабости связочного аппарата.
В таких ситуациях эту подвижность между позвонками устраняют хирургическим путем. Подвижность между позвонками при этом теряется, но предотвращаются гораздо более серьезные проблемы. К тому же, если спондилодез проводится только в одном сегменте, неподвижность его практически не будет ощущаться.
Реабилитационные мероприятия
После операции показано применение обезболивающих препаратов, устраняющих или снижающих интенсивность неприятных ощущений. Первые дни пациенту придется провести в стационарных условиях. В среднем госпитализация занимает 3–4 суток, однако при возникновении осложнений это время может увеличиваться. Все зависит от общего состояния организма, возраста пациента и сложности операции.
В период пребывания в стационаре больной может получить следующую помощь:
- введение анестетиков;
- наложение стерильной повязки или бандажа;
- инструктаж, помогающий научиться правильно ходить, сидеть и ложиться.
Восстановление после спондилодеза грудного отдела позвоночника в таком случае протекает быстрее, эффективность терапии возрастает.
Физиотерапевтические процедуры препятствуют развитию воспаления, снижают интенсивность болевого синдрома, улучшают общее состояние пациента.
В период пребывания в стационаре необходимо носить компрессионные чулки и ортопедическую обувь.
Во время отдыха рекомендуется выполнять специальные упражнения. Несколько раз в сутки нужно прогуливаться по коридору или двору. После спондилодеза по возвращении домой пациент должен соблюдать все рекомендации врача. Операционная рана должна содержаться в чистоте и сухости. Принимать ванну разрешено только после заживления шва. Необходимо уточнить у врача, как защищать рану от влаги при принятии душа.
В положении лежа выполняют упражнения, направленные на восстановление кровообращения в нижних конечностях и предотвращение тромбоза.
Нельзя поднимать тяжести, прыгать и бегать. Любые физические нагрузки следует исключить до момента полного сращения позвонков и трансплантатов. Лекарственные препараты следует принимать только с разрешения лечащего врача. Реабилитация после спондилодеза шейного отдела позвоночника проводится в поликлинике. Она включает ЛФК, направленную на укрепление мышечного корсета и правильное распределение нагрузок на позвоночник. Полезной является неспешная ходьба или плавание.
Восстановительный период длится 2–6 месяцев. Конкретные сроки определяются общим состоянием опорно-двигательной системы, сложностью вмешательства, характером развития основного и сопутствующих заболеваний. Полное заживление костей наступает через год. Пациент может заметить некоторое снижение подвижности того или иного отдела позвоночника. Это является вариантом нормы.
Реабилитация помогает устранить дискомфорт и приблизить выздоровление.
Суть операции
Неподвижности между позвонками можно достичь:
- Удалением межпозвонкового диска.
- Удалением диска и замещением его костным или искусственным трансплантатом.
- Удалением диска и резекцией фасеточных суставов.
- Помещение трансплантата между дужками позвонков при заднем спондилодезе.
- Заклинивание трасплантата между остистыми отростками.
- Вышеперечисленными операциями плюс стабилизация позвонков с помощью металлических винтов, пластин, проволоки (фиксирующие операции).
Когда обратиться к доктору
Незамедлительно обратиться к врачу следует при появлении признаков присоединения инфекции. К ним относятся:
- нагноение операционной раны;
- повышенная температура;
- общая слабость.
Причиной для обращения к врачу должно стать покраснение кожи, отечность швов, выраженные болевые ощущения и кровотечения. Тошнота и рвота, не исчезающие при приеме соответствующих лекарственных средств, свидетельствуют о развитии опасных осложнений. В норме эти симптомы должны сохраняться не более 48 часов после операции.
Опасным признаком считается сильная боль, которую невозможно купировать с помощью стандартных анестетиков. Обратиться к врачу необходимо при появлении чувства тяжести за грудиной, кашля или одышки. То же касается снижения чувствительности конечностей, парестезии и паралича. В редких случаях может появляться чувство усталости, ломота в мышцах и суставах, кожная сыпь. Энурез и энкопрез после спондилодеза поясничного отдела позвоночника — основные признаки нарушения функций органов малого таза.
Виды спондилодеза
По виду доступа спондилодез может быть:
- Передний. При этом виде спондилодеза доступ к позвонкам осуществляется спереди и производится скрепление тел позвонков. Этот метод более надежен, но и более травматичен.
- Задний. Доступ осуществляется со стороны спины и работа по скреплению позвонков проводится в области отростков и дужек. Метод более прост и доступен, менее травматичен для пациента.
По применяемому методу:
- Открытая операция.
- Эндоскопический метод.
По применяемому материалу:
- Спондилодез с помощью аутотрансплантата. В данном случае между позвонками помещается костная ткань, взятая у самого больного (из подвздошной или большеберцовой кости).
- Помещение аллотрансплантата. Для этих же целей применяется законсервированная трупная кость.
- Спондилодез с применением искусственного трансплантата.
- Спондилодез с применением кейджей.
Показания и противопоказания
Хирургическое вмешательство требуется лицам с хроническими болями в спине, не поддающимися консервативному лечению. Отметим, что при различных заболеваниях пациентам требуются разные нейрохирургические операции. Выбор метода лечения проводится индивидуально, после комплексного обследования больного.
Показания к декомпрессивно-стабилизирующим операциям с последующим выполнением спондилодеза:
- врожденная или приобретенная нестабильность позвоночника;
- спондилолистез – смещение позвонка;
- артроз фасеточных суставов позвоночника;
- тяжелый сколиоз или кифоз;
- остеохондроз с дискогенным болевым синдромом;
- межпозвонковые грыжи, сдавливающие нервные корешки или спинной мозг;
- рецидивирующий корешковый синдром различной этиологии;
- спинальный стеноз – сужение спинномозгового канала;
- рубцово-спаечный эпидурит;
- опухоли позвоночника;
- компрессионные переломы позвонков на фоне остеопороза;
- травматические повреждения позвоночника (трещины, переломы).
Операции на позвоночнике нельзя делать при наличии тяжелой сердечно-сосудистой патологии, острых инфекционных заболеваний и свищей неизвестной этиологии. Из-за высокого риска тромбоэмболических осложнений спондилодез не делают при нарушениях свертываемости крови и варикозной болезни.
Хирургические вмешательства на позвоночнике довольно часто запрещают проводить детям моложе 12 лет и лицам в возрасте более 60 лет.
Обследование перед операцией
Перед операцией пациент должен быть тщательно обследован:
- Рентгенография позвоночника.
- Компьютерная томография.
- МРТ позвоночника.
- При необходимости – миелография.
- Анализы крови, мочи.
- Кровь на антитела к гепатитам, ВИЧ, сифилису.
- Биохимические показатели крови.
- Показатели свертываемости.
- Электрокардиография.
- Флюорография.
- Осмотр терапевта.
- При необходимости – осмотр узких специалистов.
Показания к операции
Спондилодез применяется при лечении хронического болевого синдрома, возникающего под воздействием следующих факторов:
- стеноз спинномозгового канала;
- спондилолистез;
- травмы позвоночника;
- доброкачественные и злокачественные опухоли;
- сколиоз.
Хирургическое вмешательство назначается только тогда, когда консервативная терапия оказывается неэффективной. К неинвазивным методикам можно отнести длительный отдых, физиотерапевтические процедуры, новокаиновые блокады, массаж, иглорефлексотерапию, прием миорелаксантов. Необходимость операции определяется результатами рентгенологического исследования.
Техника основных видов спондилодеза
Передний межтеловой спондилодез в поясничном отделе
Проводится под интубационным наркозом с применением миорелаксантов. Доступ – через брюшную полость или внебрюшинный. Положение пациента – на боку или на спине, под поясничный отдел при этом подкладывается валик. Выбор стороны и разреза осуществляется хирургом в зависимости от локализации места вмешательства, анатомических особенностей конкретного больного, предыдущих операций.
Обычно применяется переднебоковой разрез. Преимущество отдается внебрюшинному доступу к позвоночнику, то есть сама брюшина не вскрывается. Хирург мобилизует и смещает в сторону внутренние органы. Тщательно выделяются подвздошные сосуды и мочеточники, так как есть риск их повреждения.
Рассекается продольная передняя связка и хирург получает доступ непосредственно к позвонкам. Производится удаление межпозвонкового диска, фиброзно-хрящевых тканей замыкательных пластинок, декортикация кости.
В пространство между позвонками укладывается трансплантат, выкроенный по размеру из куска костной ткани. Кость берется предварительно у самого пациента из гребня подвздошной кости или большеберцовой кости, или же применяется аллотрансплантат. Собственная кость пациента содержит остеобласты (клетки, отвечающие за рост костной ткани), поэтому сращивание позвонков происходит быстрее и надежнее. Однако забор участка кости является дополнительной травмой для пациента.
Передний спондилодез достаточно надежен. Полное неподвижное сращение позвонков достигается в 96% случаев.
Передний доступ имеет свои недостатки:
- Это травматичная операция.
- Длительная по времени выполнения.
- Передний доступ ограничивает выполнение манипуляций по декомпрессии позвоночного канала.
- Больше риск кровотечений, ранения подвздошных сосудов и внутренних органов.
- Большой разрез на брюшной стенке, возможно развитие послеоперационных грыж.
- Требуется длительный период реабилитации
Задний межтеловой спондилодез
Задний межтеловой спондилодез (в международном обозначении PLIF) проводится намного чаще переднего.
Разрез проводится вдоль остистых отростков вдоль оперируемого сегмента, на один позвонок выше и ниже его. Рассекаются кожа, подкожная клетчатка. Околопозвоночные мышцы отсекаются от остистых отростков и сдвигаются в сторону.
Затем с применением увеличительной аппаратуры производится декомпрессия корешков и спинномозгового канала путем ламинэктомии.
Дуральный мешок сдвигается в сторону и хирург получает доступ к телам позвонков. Микрохирургическими инструментами производится удаление межпозвонковой грыжи и дискэктомия.
Фрезой нужного диаметра в межпозвонковом пространстве формируется паз для имплантата.
Затем на подготовленное ложе помещается костный трансплантат или специальный кейдж (полая металлическая или полимерная гильза с отверстиями, заполненная костной тканью). При PLIF помещается два кейджа с обеих сторон.
Задний межтеловой спондилодез может быть проведен как самостоятельная операция, а также в сочетании с транспедикулярной фиксацией.
Видео: медицинская анимация – задний спондилодез
Внутренняя фиксация позвонков
Если не проводить фиксацию позвонков, то пациенту необходимо будет носить гипсовый корсет несколько месяцев после операции. Поэтому чаще всего спондилодез сопровождается дополнительной фиксацией соседних позвонков винтами или пластинами.
Наиболее часто применяемый метод – это транспедикулярная фиксация. В поперечные отростки нескольких соседних позвонков вкручиваются металлические винты. После завершения манипуляций на межпозвонковом диске и спондилодеза эти винты соединяются металлическим прутом и плотно фиксируются к нему.
Металлические конструкции через полгода теряют свою опорную функцию из-за развивающегося остеопороза, но за это время происходит достаточное сращение позвонков и образуется неподвижный блок.
Видео: медицинская анимация – транспедикулярная система
Трансфораминальный спондилодез (TLIF)
Разрез несколько смещен в сторону от средней линии. Под рентгенологическим контролем проводится доступ к нужному позвонку, резецируются частично суставные отростки и часть нижней дуги.
Через образованное отверстие проводятся все манипуляции. В межпозвонковое пространство помещается один кейдж, он вводится в косом направлении. Операция сопровождается внутренней фиксацией.
Считается, что этот метод менее инвазивен и дает лучшие результаты.
Спондилодез в шейном отделе позвоночника
Спондилодез в шейном отделе позвоночника осуществляется чаще всего из переднего доступа. Положение больного – на спине. После начала действия наркоза голову пациента поворачивают в сторону, без излишнего переразгибания позвоночника. Обычно используют левосторонний доступ.
Разрез проводится сбоку вдоль края грудино-ключично-сосцевидной мышцы. Ассистент отводит трахею и пищевод медиально, сосудисто-нервный пучок шеи – латерально. Хирург достигает позвоночника.
Для уточнения уровня операции в диск вставляется игла и проводится рентгенологический контроль. Рассекается передняя продольная связка. В случае переломов или вывихов осуществляется репозиция. С помощью скальпеля, фрезы, кюретки резецируется межпозвонковый диск и замыкательные пластинки.
В телах позвонков формируются пазы, циркулем измеряется их размер. В образованный паз устанавливается соответствующий трансплантат. После установки проводится рентгенологический контроль.
Ушивается продольная связка, мышцы и кожа. Иммобилизация шейного отдела проводится с помощью жесткого воротника.
Возможные осложнения
Осложнения после спондилодеза развиваются крайне редко, однако полного отсутствия риска не бывает ни при одном хирургическом вмешательстве. Наиболее распространенными последствиями считаются:
- тромбоз;
- кровотечения;
- неполное сращение позвонков;
- повреждение нервных окончаний;
- образование гематом.
Спондилодез поясничного отдела позвоночника может приводить к нарушению функций органов малого таза, проявляющемуся недержанием мочи или кала, импотенцией. В редких случаях возникают аллергические реакции на анестезию.
Риск возникновения осложнений повышается под влиянием следующих факторов:
- неправильное питание;
- избыточный вес;
- наличие вредных привычек;
- старческий возраст;
- наличие хронических заболеваний.
Перед проведением хирургического вмешательства врач назначает комплексное обследование. Рентгенография необходима для получения информации о расположении позвонков. Снимки МРТ позволяют оценить состояние хрящевых тканей и нервных окончаний.
Миелограмма — разновидность рентгена, при выполнении которого контрастное вещество вводится в спинномозговой канал. Исследование позволяет обнаружить участки компрессии. С помощью КТ получают трехмерные снимки костей позвоночника.
Послеоперационный период
Операция спондилодеза достаточно сложная и длится несколько часов (от 2-х до 8-ми).
После операции пациент на 1-2 суток помещается в отделение интенсивной терапии. Постельный режим назначается индивидуально от 1 до 7 дней.
Назначаются:
- Антибиотики широкого спектра действия,
- Ненаркотические обезболивающие препараты,
- Эластичное бинтование конечностей,
- Контроль за показателями пульса, давления, функции дыхания, диуреза, работы кишечника;
- Дыхательная гимнастика,
- Ультразвуковые ингаляции.
Перспективы восстановления
Спондилодез – это тяжелая операция, которую выполняют под наркозом. В первые сутки после хирургического вмешательства пациент пребывает в палате интенсивной терапии под присмотром медперсонала. При отсутствии осложнений ему разрешают вставать с постели уже на вторые сутки.
Восстановительный период после разных видов спондилодеза длится от 2 до 4 месяцев. В это время человеку необходимо избегать физических нагрузок, носить ортопедические корсеты и выполнять все предписания врача. Если операция и реабилитационный период прошли гладко – больной вскоре возвращается к привычному образу жизни.
Отметим, что после некоторых операций у пациентов случается несращение позвонков. Обычно это происходит тогда, когда врачи фиксируют между собой остистые и поперечные отростки. В этом случае больных продолжают беспокоить боли в спине. При отсутствии лечения несращение позвонков может привести к тяжелых последствиям.
После моно- и бисегментарного спондилодеза человек практически не замечает ограничений подвижности позвоночника. А вот после фиксации одновременно нескольких ПДС он может испытывать трудности при сгибании и разгибании спины.
Возможные риски, последствия и осложнения
Как и при любом другом оперативном вмешательстве во время и после проведения спондилодеза может возникнуть ряд осложнений, например, таких, как:
- обширные гематомы;
- большая кровопотеря;
- разрастание рубцовой ткани на месте разреза (приводит к сужению просвета спинномозгового канала и сдавлению нервов);
- появление гнойных процессов в ранах (не исключено даже развитие сепсиса);
- нарушения целостности имплантов, их смещение, разрушение опорных позвоночных (костных) структур;
- парезы;
- параличи;
- тромбозы;
- слабость (как общая, так и локальная);
- нарушение срастания имплантов и костей на протяжении длительного времени;
- защемление или повреждение нервов спинного мозга;
- затяжной восстановительный период;
- чувство постороннего предмета в области, где была произведена операция;
- болевые ощущения (в норме через определённый промежуток времени проходят);
- нарушение выделительной (нарушения процессов дефекации и мочеиспускания) и репродуктивной функций.
Увеличивают шансы развития осложнений такие факторы, как:
- возраст;
- вредные привычки (курение, употребление алкогольных напитков, наркотических веществ);
- избыточный вес, ожирение;
- сопутствующие заболевания.
Методика выполнения
Методика выполнения заключается в проведении нескольких этапов:
- Введение пациента в сон при помощи общего наркоза.
- Освобождение поля операции. Антисептика, заключающаяся в обработке места вмешательства растворами, препятствующими размножению бактерий.
- Разрез непосредственно в месте локализации проблемного сегмента. Обнажение кости при помощи отодвижения мышц в сторону.
- Удаление поражённого сегмента и установление на его место трансплантата или восстановление сместившегося позвонка. В первом случае используют искусственный диск, а во втором — специальную металлическую конструкцию, которая фиксирует проблемную зону.
- Возвращение мышц в исходное положение, зашивание тканей.
- Проведение снова антисептической обработки швов и наложение на них стерильной повязки.
Метод вмешательства зависит от характера проблемы. Операция может продолжаться 2 часа и более.
Спондилодез — тяжёлая операция, протекающая с применением искусственных имплантатов
Показания для спондилодеза
Вмешательство производится в различных терапевтических случаях. Предварительно больного обследуют. Показания к спондилодезу:
- сколиоз или кифоз тяжелой степени;
- остеохондроз;
- компрессионные межпозвонковые грыжи;
- выраженный синдром корешков;
- стеноз канала позвоночника;
- компрессионные переломы.
По результатам проведенного обследования выясняют степень целесообразности спондилодеза. Следует учитывать переносимость операции. Также важно понять, является ли процедура единственным методом излечения, и оценить последствия.
Насколько опасно это хирургическое вмешательство?
Такие операции на позвоночнике, как спондилодез, выполняются с 30-х годов прошлого века. Раньше они относились к самым сложным. Но внедрение новых медицинских технологий и появление более современных имплантов сделало спондилодез непростой, но вполне рядовой нейрохирургической процедурой.
Теперь используются эндокринные методы оперативного вмешательства, новейшие цифровые микроскопы, что позволяет максимально уменьшить трепанационное окно, свести к минимуму травматизацию тканей во время спондилодеза и различные осложнения после него.
К возможным осложнениям относятся: повреждения спинномозговой оболочки, тромбоэмболия и тромбоз, повреждения нервов, послеоперационные боли, плохое сращение, перелом или миграция имплантов, кровотечения, легочные осложнения и пр.
Послеоперационная реабилитация
Все реабилитационные мероприятия направлены на скорейшее восстановление и полное выздоровление пациента (или хотя бы для поддержания состояния, которое не снижает качество жизни). Но разрабатываются они врачами реабилитологами в частном порядке с учётом всех индивидуальных особенностей человека.
Уже на следующий день после проведения операции разрешается вставать с кровати и передвигаться. На начальных этапах все движения разрешается выполнять только с посторонней помощью. В норме в течение недели необходимость в поддержке пропадает, и пациент может начать самостоятельно двигаться. В течение двух — трёх недель запрещаются наклоны вперёд и в стороны, а также даже минимальные нагрузки на позвоночник. Не рекомендуется в течение двух недель после выписки из больницы водить автомобиль. Если у человека сидячая работа, то к ней он может приступить не ранее трёх недель после выписки. Если работа связана с физической нагрузкой, не рекомендуется возвращаться к ней на протяжении трёх — пяти месяцев. Пациентам рекомендована небыстрая ходьба для профилактики гиподинамии и для постепенного восстановления функций позвоночника. Все указанные сроки являются условными, и их нельзя одинаково применять ко всем людям, которые перенесли операцию на позвоночник, так как каждый организм индивидуален.
Что такое спондилодез
Такой вид оперативного вмешательства, как спондилодез, представляет собой хирургический метод, направленный на фиксацию нескольких смежных позвонков и восстановление повреждённого сегмента. Данная манипуляция позволяет обездвижить определённую зону. За счёт этого происходит значительное ослабление болевой симптоматики при различных патологиях позвоночника, при которых формируется стеноз (сужение) пространства между отдельными сегментами.
Спондилодез — длительная по времени операция и может занимать до 6 часов
Суть операции заключается во внедрении имплантата и металлической гильзы, которая фиксирует позвонки, позволяя им сохранять необходимое расстояние и препятствуя патологическому сужению. В качестве основного материала при спондилодезе применяется как костная ткань, так и металлические протезы.
Что представляет собой операция — видео
Кейджи поясничного отдела позвоночника
Примером использования поясничного кейджа может быть T-pal от Synthes.
Для предотвращения миграции данного кейджа и создания надежного этот имплант используется в комбинации с транспедикулярными фиксаторами, например перкутанной системой Viper II.
Фото КТ после установки кейджа T-pal
Данный кейдж может быт установлен как по методике PLIF, т.е. через интерламинэктомию, флавэктомию (наиболее частый доступ при поясничной дискэктомии), так и методом (наиболее приемлемый) TLIF — через резецированный дугоотростчатый сустав и межпозвонковое отверстие.
Противопоказания к спондилодезу
Операции на позвоночнике запрещены при показаниях, стандартных для любого планового оперативного вмешательства. Они обусловлены риском для пациента не перенести наркоз. Такими противопоказаниями являются:
- сердечно-сосудистая патология в стадии декомпенсации;
- острые инфекционные заболевания;
- тяжелая почечная или печеночная недостаточность;
- онкология.
Также определенный риск имеется при нарушении свертываемости крови. Прием антикоагулянтов способствует кровоточивости и повышенной потере крови. За неделю до процедуры их следует отменить. Лицам старше 60 лет обычно такие мероприятия не производят.
Почему происходит смещение кейджа в позвоночнике
Чаще всего это бывает по двум причинам:
- Несоблюдение технологии операции, например установка T-pal без транспедикулярной системы;
- Грубое нарушение пациентом лечебного режима и режима иммобилизации — отказ от ношения различных ортезов после операции.
Автор статьи: врач-нейрохирург Воробьев Антон Викторович Почему стоит выбрать именно нас:
- мы предложим самый оптимальный способ лечения;
- у нас есть большой опыт лечения основных нейрохирургических заболеваний;
- у нас вежливый и внимательный персонал;
- получите квалифицированную консультацию по вашей проблеме.
Спондилодез в области шейного отдела
Если требуется произвести спондилодез шейного отдела (например, после тяжелой травмы), его чаще всего выполняют спереди слева. Разрез проходит сбоку грудино-ключично-сосцевидной мышцы. Требуется зафиксировать трахею и пищевод, а также нервно-сосудистый пучок шеи.
После этого врач получает доступ к позвонкам. Операция ведется под рентгенологическим контролем. Если есть вывихи и переломы, то сначала проводится репозиция (приведение позвонков в нормальное положение). Затем удаляется межпозвонковый диск, формируются пазы, в них вставляется трансплантат. Фиксация в шейном отделе производится путем ношения жесткого воротника.
Подготовка к вмешательству
Перед тем как лечить заболевание позвоночника хирургическим путём, специалист назначит своему пациенту пройти тщательное медицинское обследование, которое включает в себя:
- общий анализ крови и мочи;
- биохимический анализ крови;
- исследование крови на ВИЧ-инфекцию и сифилис (иммуноферментный анализ и реакция Вассермана) ;
- МРТ (магнитно-резонансная томография);
- КТ (компьютерная томография);
- рентгенологическое исследование;
- ЭКГ (электрокардиограмма);
- медицинский осмотр узких специалистов (назначается врачом индивидуально каждому пациенту в зависимости от наличия у него сопутствующих заболеваний);
- осмотр у анестезиолога.
МРТ даёт объёмную картину состояния позвоночного столба
Такие меры необходимы для оценки степени травмирования позвоночного столба и выявления других патологических процессов в нём, а также выбора способа и техники оперативного доступа. Кроме того, обследование покажет, можно ли вообще проводить операцию конкретному человеку. Ведь может случиться так, что будут обнаружены заболевания, при наличии которых оперирование позвоночника окажется невозможным. В таких случаях вначале будет проводиться терапия этих нарушений, а уже после выздоровления или же стабилизации состояния докторами вновь будет поднят вопрос о лечении позвоночных патологий хирургичеким методом.
За пару недель до операции пациент должен прекратить курить и употреблять алкогольные напитки (если эти привычки имеются), по согласованию с лечащим врачом нужно исключить применение определённых лекарственных препаратов (если это возможно), обязательно надо сказать доктору о наличии всех проблем со здоровьем (это значительно облегчит подготовку к операции и поможет снизить риск возможных осложнений во время и после оперативного вмешательства). Накануне операции врач может посоветовать ничего не кушать после шести вечера и на ночь поставить очистительную клизму. В день операции разрешается немного выпить воды (если невозможно без неё обойтись), но приём пищи строго противопоказан.
Общее описание процедуры
Если говорить просто, то спондилодез (также называемый артродезом) — это вид хирургической операции, при которой доктором производится соединение двух и более позвонков между собой. Цель соединения позвонков – защита от их дальнейшего смещения.
При некоторых заболеваниях, например, при спинальном стенозе, на фоне спондилодеза проводится еще и декомпрессионная ламинэктомия. Ее проводят для фиксации и стабилизации тех отделов позвоночника, где было отмечено смещение или разъединение позвонков.
Спондилодез позвоночника ребенку
Цель фиксации в этом случае – существенное облегчение жизни больному, так как спондилодез в связке с декомпрессионной ламинэктомией при стенозе обеспечивает устранение болевых ощущений и уменьшение неврологической симптоматики.
Сама процедура представляет собой комплексный и обширный вид хирургического вмешательства. В среднем операция проводится в течение трех часов, а в некоторых случаях может проводиться в течение 6-8 часов.
Вполне очевидно, что из-за столь больших масштабов процедуры иногда могут возникать осложнения, вплоть до жизнеугрожающих.
Показания для операции: при каких заболеваниях назначается?
Показаниями для спондилодеза является наличие у больного выраженных хронических болей или неврологических нарушений на фоне различных заболеваний позвоночника. Так, спондилодез наиболее часто проводят при следующих патологиях:
- Сужение (стеноз) спинномозгового канала.
- Спондилолистез (патологическое увеличение размеров позвонка).
- Различные травмы позвоночного столба.
- Нарушения работы позвоночника из-за его ослабления (наиболее часто ослабление возникает на фоне инфекционных или опухолевых заболеваний).
- Сколиоз (чаще всего третьей и четвертой степени).
Металлические пластины для спондилодеза шейного отдела
Важно отметить, что из-за сложности проведения и возможных рисков спондилодез проводится только в тех случаях, когда подтверждено, что консервативная терапия не дает необходимых результатов. Критерием необходимости операции служит отсутствие эффекта от трехмесячного курса консервативной терапии.
Спондилодез проводят тогда, когда свою неэффективность показали следующие методы консервативного лечения:
- банальный продолжительный отдых (длительный постельный режим);
- применение миорелаксантов;
- применение болеутоляющих медикаментов;
- проведение физиотерапевтических и массажных процедур;
- инъекции медикаментов для снятия отеков и болевого синдрома;
- бихевиоральная терапия.
Противопоказания
Учитывая то, что спондилодез является серьезной хирургической манипуляцией, вполне очевидно, что существуют противопоказания к проведению данной процедуры.
Установленные штифты при спондилодезе
К общим противопоказаниям спондилодеза относят:
- Нарушения гемостаза любой этиологии.
- Острые и хронические инфекционные заболевания в период обострения.
- Любые острые и хронические заболевания, в том числе не связанные с опорно-двигательным аппаратом, в период обострения.
- Наличие свищей нетуберкулезной этиологии.
- Относительным противопоказанием является возраст пациента до 12 лет или старше 60 лет (в этих возрастных группах имеют сравнительно большой риск послеоперационных осложнений).
- Злокачественные новообразования в костных и мягких тканях спины.
- Недавно проведенные оперативные вмешательства на позвоночнике.
Иных противопоказаний к проведению спондилодеза не существует. Важно также отметить, что в некоторых случаях врачами могут игнорироваться противопоказания к процедуре, особенно тогда, когда больному она требуется по жизненным показаниям.
Что такое спондилодез? (видео)
Виды операции
Существует два основных вида спондилодеза: передний и задний спондилодез. Иные методы проведения операции малопопулярны и используются сравнительно редко, обычно как альтернатива основным методикам в случаях, когда они по каким-то причинам запрещены больным.
Передний спондилодез выполняют через разрез кожи (так называемый передний раз) на том уровне спины, где локализуется патологический процесс позвонков и межпозвоночных дисков. При данной процедуре в большинстве случаев проводят удаление межпозвоночного диска вместе с имплантацией костного трансплантата.
В некоторых случаях проводят установку металлической гильзы с трансплантатом. Независимо от конкретного вида имплантации, сам трансплантат берут у больного или донора.
Задний спондилодез выполняют через разрез кожи по задней стороне. С помощью разреза создают выход на остистые и поперечные отростки позвонков, с которыми хирург и манипулирует. В большинстве случаев при данной методике спондилодеза производят фиксацию позвонков с помощью металлических имплантатов.
Следует отметить, что некоторым больным может потребоваться комбинирование различных методик спондилодеза.
Разновидности
Различают три метода оперативного доступа к костям позвоночника:
- Задний спондилодез. При его помощи доступ к повреждённому участку позвоночного столба осуществляется со стороны спины. В основном эта техника применяется в большинстве случаев. Во время такой операции удаляют межпозвоночный диск и фиксируют позвонки продольными фиксаторами по задней поверхности позвоночника.
- Передний спондилодез. К нему прибегают, если необходимо удалить межпозвоночный диск и заменить его трансплантатом. Оперативный доступ в данном случае осуществляется со стороны брюшной полости, грудной клетки или передней или боковой стороны шеи. Внутренние органы во время операции не затрагиваются, но хирургу приходится их смещать в сторону для получения возможности работать с позвонками и межпозвоночными дисками.
- Комбинированный спондилодез. Считается достаточно сложным, и к нему прибегают в исключительных случаях. Он включает в себя одновременное использование передней и задней методик хирургического доступа к костям позвоночника в один день или же в разные дни через определённый промежуток времени.
Преимущества и недостатки операции
- сохранение целостности позвоночного столба;
- облегчение болевых ощущений в отдельных сегментах позвоночника;
- увеличение физической активности;
- устранение проблем, связанных с остеохондрозом,грыжами и искривлениями позвоночника.
Также проведение такого вида операции имеет и свои недостатки:
- развитие послеоперационных осложнений;
- большая степень травматизации тканей во время проведения спондилодеза;
- восстановительный период может длиться от одного до девяти месяцев и, безусловно, зависит от масштаба проведённой операции;
- при отсутствии положительной динамики и плохом самочувствии пациента возможно повторное вмешательство, что значительно увеличивает период дальнейшего восстановления (и это не считается редким явлением).
Отзывы пациентов
Заболевания позвоночника — достаточно серьёзная проблема для всего организма в целом, так как он является главной основой и опорой человеческого тела. Поэтому не стоит игнорировать тревожные звоночки в виде хруста, болевых ощущений и прочих признаков нездоровья. Хоть современная медицина далеко продвинулась вперёд в технологиях исправления костных патологий хирургическим путём, но не смогла полностью исключить развитие послеоперационных осложнений. Поэтому лучше болезнь предупредить, чем её лечить.
Противопоказания
Спондилодез – сложная нейрохирургическая операция, и она имеет ряд противопоказаний. Они связаны с общим состоянием здоровья пациента. Нельзя делать спондилодез при:
- Острых инфекциях, простудах, ОРВИ;
- Воспалениях кожи или мышечной ткани в месте, где будет производиться разрез;
- Неудовлетворительных показателях свертываемости крови;
- Сильном остеопорозе, при котором состояние позвонков не позволяет установить трансплантат.
Также операция может быть невозможна, если состояние здоровья больного не позволяет давать ему общую анестезию.