Базилярная мигрень – это опасное и редкое заболевание, которое поражает преимущественно женский пол в возрасте от 20 до 60 лет. При данной форме происходят патологические изменения в области кровотока базилярной артерии. Пациенты страдают от длительной головной боли, а также от различных невралгических симптомов.
Учитывая высокую вероятность осложнений, важно своевременно обратиться к врачу. Он назначит правильное лечение, а также меры профилактики, которые улучшат состояние пациента.
Простая без ауры
Во многих случаях к цефалгии (головной боли) присоединяются тошнота, рвота, боязнь света и резких запахов. Приступы обычно заканчиваются внезапно, оставляя слабость и сонливость.
За несколько часов до приступа головной боли больной ощущает ухудшение настроения, вялость, светобоязнь, возможны нарушения в работе ЖКТ – тошнота, диарея, появляется болевые ощущения в шейных мышцах.
Проявляется в нескольких формах:
- Зрительные нарушения – вспышки и молнии в глазах, изменение цвета и формы окружающих предметов, слепые пятна в поле зрения.
- Сенсорные изменения – ощущение нарушения чувствительности.
- Двигательные патологии – парез конечностей, онемение.
- Речевые нарушения. Эти стадии могут существовать по отдельности либо сочетаться, образуя целый комплекс симптомов.
Носит интенсивный характер и проявляется, как правило, в одной половине головы.
В редких случаях встречается аура без последующей головной боли – такое состояние называют «обезглавленной» формой.
Методы профилактики приступов
Для того, чтобы приступы мигрени были не такими болезненными, а также для снижения их частоты следует:
- минимизировать количество стрессовых ситуаций;
- больше гулять на свежем воздухе;
- включить в режим занятия йогой, плавание, бег и др.;
- стабилизировать эмоциональные и физические нагрузки, не брать на себя сверх того, что можно выдержать;
- наладить режим дня, внимательно отнестись к организации сна и отдыха.
Общие сведения о базилярной мигрени
Базилярная мигрень считается типовым выражением мигреней с аурой. Характерным признаком последних является предшествие приступам боли слуховых, зрительных, обонятельных дефектов. Особенно часто встречаются визуальные нарушения. Среди них различают всяческие вспышки света, двигающиеся точки, вибрирующие линии и т. п.
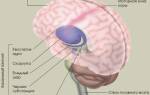
Базилярная мигрень — затяжное заболевание, появляющееся в связи с серьезными нарушениями кровоснабжения базилярной артерией отдельных образующих элементов головного мозга. При неправильной работе этой артерии поражаются мозжечок, мозговой ствол и затылочная доля головного мозга.
Все это порождает скрытую опасность для здоровья человека. Нарушение функционирования этой артерии может обернуться жуткими последствиями — кровоизлиянием или инфарктом головного мозга.
Мигренозные головные боли мучают, как правило, девочек подросткового возраста и женщин, находящиеся в репродуктивном периоде Мужчины подвержены этому заболеванию гораздо реже. В основном эта болезнь наблюдается у людей астенического типа телосложения.
Тяжелая форма протекания этого недуга не позволяет больному вести полноценный и активный образ жизни. Человек вынужден ограничить себя в передвижении, избегать шумных мест, и даже яркий свет способен усилить головную боль.
Наибольшая опасность этого недуга в том, что он действует на человеческий организм как бомба замедленного действия. То есть мы можем не реагировать на проявления болезни должным образом: отлежаться, купировать приступы спазмолитиками, использовать какие-либо иные способы самолечения.
А в итоге недуг выльется нам во что-то более серьезное и лечение будет уже более затруднительным. В особо критичных ситуациях — при особо болезненных ощущениях может наблюдаться потеря больным сознания и он может даже впасть в кому.
Чтобы избежать тяжелых и неизлечимых последствий при явных проявлениях болезни, следует обратиться к квалифицированному специалисту. Опытный в этом вопросе врач проведет специальную диагностику, возьмет необходимые анализы и назначит комплексное лечение.
Такой тип мигрень встречается гораздо реже, чем более обычные формы болезни, но в то же время, если человек ощущает первые симптомы, то необходимо отнестись к этому достаточно серьезно.
Большую угрозу для здоровья пациента такая форма мигрени ставит в первую очередь потому, что может повлиять на функционирование человеческого головного мозга и внести отрицательные изменения.
Для мигрени базилярной формы характерными являются приступы сильной головной боли, которые совершенно не связанны с уровнями внутричерепного и артериального давления, травмами черепной коробки или какими-то болезнями органов зрения.
Количество приступов разное для каждого отдельного случая, так если один пациент может ощущать такие боли всего несколько раз в год, то для другого человека неприятные ощущения будут беспокоить практически ежедневно.
Базилярная форма мигрени имеет особенность, которая заключается в том, что приступы мучительных головных болей проявляются абсолютно непредсказуемо, что еще больше раздражает пациента.
Что это такое?
Базилярная мигрень является видом мигрени, при котором зона базилярной артерии страдает от недостаточного кровоснабжения. Аура, за которой следует сильная головная боль, отличается наличием головокружения, атаксии, сенсорных расстройств, зрительных нарушений и ухудшения слуха.
В чем особенности и отличия?
Множество проявлений мигрени данного вида встречаются и при других типах недомогания.
Одним из важнейших отличий базилярной мигрени является то, что боль возникает резко и ничто ее не предвещает, в то же время она не связана с изменением АД, травмами и глазными заболеваниями, то есть возникновение ее беспричинно.
Более 90% страдающих недугом — женщины в возрасте 18-50 лет. Чем старше становится больной, тем реже возникают приступы и тем легче проходят.

Осложненные формы
Базилярная (синкопальная) мигрень считается самой опасной формой данного заболевания и поражает в основном молодых девушек до 25 лет, имеющих астенический тип телосложения. Перед приступом головной боли пациентки явно ощущают ауру, сопровождающуюся звоном в ушах, головокружением, нарушением речи, двигательными расстройствами и изменением чувствительности отдельных участков тела.
После ауры наступает головная боль – базилярная мигрень отличается сильнейшей цефалгией, в некоторых случаях доводящей больную до потери сознания. Длительность пикового периода обычно не составляет больше часа, после чего болевые ощущения постепенно угасают. В большинстве случаев после 25 лет приступы базилярной мигрени прекращаются, и заболевание протекает в классической форме.
Эта форма заболевания характеризуется наличием остаточных явлений, то есть неврологических симптомов, появившихся во время приступа, которые остаются и после прекращения головной боли. Пациента могут беспокоить двигательные, чувствительные и зрительные нарушения, расстройства речи и слуха.
Эти симптомы проходят достаточно долго – несколько недель или месяцев, лишая пациента возможности к привычной деятельности.
Не следует недооценивать заболевание и откладывать визит к врачу. Грамотный специалист поможет подобрать правильную медикаментозную терапию и расскажет о возможных способах профилактики болевых приступов.
Разные формы мигрени имеют отличие в симптомах и ее лечении. Ассоциативная (с неврологической симптоматикой) и другие более легкие формы мигрени имеют несколько разновидностей:
- Базилярная мигрень.
- Офтальмогическая мигрень.
- Абдоминальная мигрень.
- Гемиплегическая мигрень.
- Ретианальная мигрень.
- Болезнь присуща исключительно женщинам репродуктивного возраста — базилярная мигрень. Она приводит к повреждениям нервной системы, что может вызвать такие последствия как – нарушение координации движения, потери зрения или раздвоение, обмороки, парализации конечностей. Боль пульсирующего характера в затылочной зоне. Может сопровождаться шумом и головокружениями.
- Офтальмогическая мигрень отличается болевыми спазмами в области глаз и может парализовать глазные мышцы, что может привести к нарушению зрения – раздвоению, косоглазию, астигматизму, световым вспышкам, появлению слепых зон, нависанию верхнего века.
Поначалу боль будет приступообразной, а со временем станет тупой или ноющей. Не стоит ассоциировать эту форму мигрени с сосудистым аневризмом мозга или инсультом.
Современные медики еще не нашли специального лечения для офтольмогической мигрени. Данная боль успокоится сама в течение получаса. Чтобы минимизировать болевые ощущения, человеку необходимо проветрить помещение, положить под язык таблетку валидола и прилечь.
- Абдольминальная мигрень в большей степени присуща детям и подросткам. Ее особенная отличительная черта – судорожное сокращение мышц брюшной области, которые вызывают боль в районе пупка или мучительную головную боль. Из-за прилива крови в брюшную аорту кожа становится бледной, мерзнут конечности, а так же возможны рвота и понос. Для облегчения болевых ощущений необходимо принять один из лекарственных препаратов – валериану, белласпон или фенобарбитал.
- Гемиплегическая мигрень имеет схожие симптомы с базилярной мигренью. Отличительная черта — происходит односторонняя неуправляемость конечностей (гемплегия). Не стоит путать ее с инсультом, потому что в этом случае гемплегия будет необратима.
- Сильная боль в голове, особенно в заглазной области, паралич глазных мышц, нарушение или односторонняя потеря зрения – этими симптомами характеризуется ретинальная мигрень. В случаях, когда сильные болевые ощущения продолжаются на протяжении трех дней, поражают всю голову и впоследствии перерастают в распирающую и изнуряющую боль, то это дает возможность поставить диагноз мигренозного статуса.
Симптоматика
Базилярная мигрень имеет характерные признаки, по которым можно диагностировать заболевание. Перед приступом возникает аура, для которой характерны следующие проявления. У человека может наблюдаться тахикардия, онемение конечностей, частое дыхание, головокружение, потеря координации.
У каждого человека свои проявления, и он их хорошо знает. Как только начинается приступ базилярной мигрени, наблюдаются следующие симптомы:
- Ощущение тошноты, а также рвота, которая не приносит облегчение.
- Проблемы с речью, человек может не выговаривать определённые буквы, либо быть не в состоянии связать слова.
- Невыносимая боль с одной стороны, которая развивается в районе затылка и переходит на другие участки, такие как виски, челюсть, глазницы.
- Дезориентация в пространстве, возможны галлюцинации.
- Обострённое восприятие звуков, света, а также запахов.
- Онемение конечностей.
Если приступы интенсивные, тогда у человека может быть паралич рук и ног, временная потеря памяти, обмороки, апатия, а также эмоциональные расстройства. Как правило, базилярная мигрень беспокоит несколько часов, но в тяжёлых ситуациях приступ может продолжаться до 3 дней.
Причины
Данное заболевание не изучено до конца, ученые до сих пор не могут однозначно ответить, откуда берется базилярная мигрень. Чаще всего болезнь наблюдается у девушек и женщин в возрасте от 25 до 55 лет. Со временем приступы головной боли становятся менее регулярными. Но если болезнь прогрессирует, то могут появиться необратимые неврологические расстройства.
Можно только выделить некоторые факторы, которые косвенно провоцируют патологические расстройства головного мозга.
- Наследственный фактор.
- Применение гормональных контрацептивов.
- Гормональная перестройка организма.
- Вредные привычки.
- Психологические, интеллектуальные или физические перенапряжения организма.
- Плохая экология.
- Потребление большого количества кофеина и консервантов.
- Воздействие вспышек яркого света.
- Некоторые медикаменты.
- Недосыпание или бессонница.
Свое название данный вид мигрени получил от базилярной артерии, которая регулирует кровообращение в стволе, мозжечке и затылочной части головного мозга. Если артерия работает плохо, то происходят головные боли, при поражении артерии может случиться кровоизлияние или инфаркт. Поэтому очень важно подобрать нужное эффективное лечение базилярной мигрени, чтобы не допустить подобных последствий.
Вначале приступ боли не такой сильный. Когда она достигает пика, то это может привести к необратимым неврологическим расстройствам. Повлиять на развитие патологического процесса могут следующие факторы:
- наследственный фактор;
- применение пероральных контрацептивов;
- дисбаланс гормонов у женщин;
- вредные привычки;
- эмоциональное, физическое и умственное перенапряжение;
- неблагоприятная экология;
- употреблении продуктов, в составе которых содержится много кофеина, консервантов;
- влияние вспышек яркого света;
- прием некоторых медикаментов;
- нарушение сна.
Этот вид мигрени развивается у женщин репродуктивного возраста. Проблема вызывает неврологические повреждения, которые впоследствии могут вызвать потерю зрения, нарушение координации движений, паралич конечностей и другие осложнения.
На данный момент единых мнений по поводу того, отчего же развиваются мигрени базилярной разновидности, не существует.
Выявлено, что в 90% случаев данная болезнь характерна только для женщин и только репродуктивного возраста. Зафиксированы факты наследственной передачи патологии.
Также в процессе обследования больных специалистами было обнаружено, что подвержены данному типу болезни люди с очень низким порогом восприимчивости ко всевозможным видам раздражителей (громким и резким звукам, ярким вспышкам света, специфическим запахам и пр.).
Чаще всего спровоцирована подобная мигрень может быть:
- резкой сменой или отменой приема препаратов контрацептивного свойства;
- гормональными сбоями, к примеру, во время менструаций, протекания беременности, менопаузами;
- злоупотреблением спиртным;
- частым и длительным курением;
- стрессовыми ситуациями, эмоциональным перенапряжением;
- тяжелыми физическими нагрузками;
- неудовлетворительными экологическими условиями проживания;
- частой бессонницей, нарушением режима сна;
- приемом некоторых лекарственных препаратов;
- злоупотреблением кофе и прочими тонизирующими напитками;
- приемом в пищу продуктов с большим количеством консервантов и пр.
Ученые по сей день не имеют единого мнения относительно факторов, которые приводят к развитию этого коварного заболевания. По статистическим данным, в 90 % случаев базилярной мигренью страдают женщины 25-55 лет. При этом со временем приступы становятся не такими сильными. Самые тяжелые проявления болезни могут стать причиной необратимых неврологических расстройств.
В качестве факторов, которые располагают к развитию патологии, стоит выделить следующее:
- Генетическая предрасположенность.
- Употребление пероральных контрацептивов.
- Гормональные сбои у женщин.
- Наличие вредных привычек.
- Интеллектуальное, физическое или эмоциональное перенапряжение.
- Неблагоприятные экологические условия.
- Употребление продуктов, которые содержат большое количество кофеина или консервантов.
- Воздействие вспышек яркого света.
- Прием отдельных групп лекарственных препаратов.
- Бессонница.
Свое название эта форма мигрени получила из-за того, что при ней поражается базилярная артерия, которая отвечает за кровообращение в стволе, мозжечке, а также затылочной доли мозга.
При нарушении тонуса этой артерии может случиться мозговое кровоизлияние либо инфаркт. Потому так важно подобрать эффективное лечение для устранения и предотвращения приступов.
Профилактика базилярной атаки
Выводы последних научных исследований показывают, что базилярная мигрень тесно связана с витаминной недостаточностью, а именно с дефицитом витаминов D, B6, B12. Поэтому целесообразно обеспечить их достаточное количество, поскольку, по мнению ученых, они являются лучшей профилактикой базилярной мигрени.
Врачи уверены, что желая предотвратить приступ, не следует переусердствовать с некоторыми напитками. Среди запретных – красное вино и кофе. Количество выпитого экспрессо сократите до 3 чашек в день, красное вино употребляйте только в исключительных случаях.
Важно, чтобы спорт приносил удовольствие! Вынужденное движение не только не предотвратит, но даже может спровоцировать базилярный приступ.
Следующий фактор, способный положить человека в постель с холодным компрессом на лбу, – это стресс. Можно ли его избежать? Можно. Тщательно спланируйте ежедневный график, чтобы не пришлось с утра искать вещи по углам и паниковать из-за недостатка времени. Научитесь говорить «нет», не пытайтесь любой ценой всем угодить.
По словам ученых из университета в Турции, спорт предотвращает боль. Специалисты полагают, что выносливые виды спорта (бег, ходьба, велоспорт) способствуют секреции гормонов, противодействующих боли.
От проявления базилярной мигрени спасет ритмичное, медленное движение, такое как скандинавская ходьба.
Диагностика
Базилярная мигрень имеет симптомы, которые схожи с проявлениями других форм мигрени и неврологических патологий. Чтобы поставить правильный диагноз и обнаружить наличие у больного мигрени, врач начинает обширный комплекс различных исследований.
Заниматься диагностикой будет врач-невролог. Он, кроме внешнего осмотра пациента, назначает ряд инструментальных исследований и сдачу лабораторных анализов. К ним можно отнести:
- МРТ;
- электроэнцефалографию;
- компьютерную томографию;
- спинальную пункцию.
Чтобы подобрать подходящую терапию, необходимо сначала пройти ряд диагностических исследований для подтверждения диагноза. Сложность диагностики базилярной мигрени заключается в том, что ее симптомы присущи и другим патологиям. Например, инсульту, менингиту, церебральной аневризме, опухоли мозга, болезни Меньера и другим. Чтобы точно определить заболевание, назначают такие исследования:
- спинальную пункцию;
- компьютерную томографию головного мозга;
- электроэнцефалографию;
- физикальное исследование для изучения анамнеза пациента и наследственных факторов;
- магниторезонансную томографию.
Чтобы базилярная мигрень не нарушала качество жизни и не вызвала осложнения, необходимо подобрать правильное лечение. Для устранения патологии необходим комплекс терапевтических мероприятий.
Если симптомы базилярной мигрени налицо – необходимо срочно обратиться к врачу-неврологу. Точно диагностировать это заболевание можно лишь с помощью современных методов исследования. В частности, врач может назначить пациенту:
- сдачу спинальной пункции;
- компьютерную томографию;
- магнитно-резонансную томографию;
- электроэнцефалографию.
Очень часто базилярную мигрень путают с болезнью Меньера. Но во время приступов последней у больных отмечается неукротимая рвота. В случае же базилярной мигрени рвоты не бывает. А если и случается, то лишь в пиковых точках приступов.
Базилярная форма вышеуказанного заболевания с аурой имеет признаки, схожие с проявлениями других широко распространённых типов мигрени и неврологических болезней. Поставить правильный диагноз и выявить наличие у пациента именно базилярного типа болезни способен только квалифицированный врач после проведения обширного комплекса разноплановых исследований.
Зачастую ярко выраженные симптомы, которые сопровождают похожие на базилярную мигрень заболевания неврологического характера, обнаруживаются:
- при злокачественных и доброкачественных образованиях в головном мозге;
- при воспалении мозговых оболочек (менингите);
- при стенозе сосудов шеи, сердца и головного мозга;
- при геморрагическом, ишемическом инсульте;
- при повышенном внутричерепном давлении;
- при аневризме сосудов мозга.
Для постановки диагноза, используют комплекс обследований с целью исключения заболеваний головного мозга с подобной симптоматикой (менингит, инсульт, опухоли мозга, стеноз артерий и др.).
После изучения симптомов, анамнеза и осмотра пациента, назначают проведение:
- МРТ;
- электроэнцефалографии;
- компьютерной томографии;
- спинальной пункции.
После получения результатов врач сможет грамотно определить причину приступов мигрени.
Диагностические процедуры базилярной мигрени состоят из целого комплекса обследований, которые нужно применять, с целью поставить конкретный диагноз, а также полностью исключить наличие других болезней головного мозга, обладающих аналогичной симптоматикой.
Например, если говорить об иных болезнях, которые имеют подобные признаки, то можно вспомнить об разнообразных опухолях головного мозга, менингите, повышенном давлении внутри черепной коробки, разных формах инсульта, церебральной аневризме и некоторых других заболеваниях.
Для того чтобы поставить максимально точный диагноз врачами применяются следующие методы:
- Спинальная пункция;
- Компьютерная томография головного мозга;
- Электроэнцефалография;
- Физикальное обследование больного с целью изучить его личную историю заболеваний;
- Магнитно-резонансная томография.
Диагностирование состоит из серии обследований, применяемых для заключения конкретного диагноза, способных исключить вероятность других заболеваний мозга головы, которые обладают подобными симптомами. Например – опухоль, миненгит, повышенное внутричерепное давление, разные формы инсульта, церебральный аневризм и т. д.
Чтобы убедиться в правильно поставленном диагнозе, медикам необходимо провести такие манипуляции: спинальная пункция, электроэнцефалография, магнитно-резонансная и компьютерная томография.
Чтобы поставить правильный диагноз, очень важно провести целый комплекс исследований, ведь симптомы базилярной мигрени характерны и для других нарушений в работе мозга. Очень часто аналогичные признаки выявляются при стенозе артерии, образованиях в головном мозге, менингите, инсульте, высоком внутричерепном давлении, церебральной аневризме.
Чтобы конкретизировать диагноз, важно провести неврологическое обследование, сдать требуемые анализы и применять инструментальные исследования:
- Компьютерная томография.
- Электроэнцефалография.
- Магнитно-резонансная томография.
- Спинальная пункция.
- Ангиография.
Способы лечения
Медикаментозный
Медикаментозную терапию в данном случае проводят с помощью:
- бета-адреноблокаторов, которые позволяют замедлить пульс и снять гипертонические признаки;
- противосудорожных, дополняющих бета-адреноблокаторы;
- анальгетиков и нестероидных препаратов, которые применяются в качестве обезболивающего, снимая воспаление;
- ангиопротекторов, нормализующих кровоток базилярной артерии, обеспечивающих лучшую микроциркуляцию и стабилизацию эндолимфатического давления.
Применяется гомеопатия (например, «Коккулюс», «Вератрум»), помогающая при головных болях. Принимают 5-8 гранул 3 раза в сутки, пока боль не пройдет. В дополнение к медикаментозной терапии применяются ингаляции смесями кислорода и углекислого газа.
Для лечения этого недуга не применяются лекарственные средства, подходящие пациентам с другими типами мигрени, например, Суматриптан, который в данном случае часто вызывает ухудшение состояния больного.
Народные средства
Народная медицина для лечения мигрени применяет методы, позволяющие минимизировать влияние вредных психологических факторов и внешних условий.
Для лечения базилярной мигрени предлагается:
- При возникновении ауры пить картофельный сок (свежевыжатый, в количестве по 60 мл. за один прием), после чего занимать горизонтальное положение. После него приступ обычно уже не возникает.
- Делать отвар из веток черной смородины. Несколько веточек измельчают и заливают кипятком (200 мл.) в термосе. Отвар настаивается 4 часа, после чего процеживается и принимается 3 раза в день перед едой.
- Применять компрессы из душицы для избавления от симптомов мигрени. Сушёная трава заливается кипячёной водой, настаивается в течение часа. В настое смачивают полотенце и прикладывают к вискам.
- Заниматься аромотерапией с использованием эфирных масел мелиссы, бергамота, ромашки, пачули, бергамота, которые помогают расслабить нервную систему и успокоиться.
- Пойти в теплый душ для снятия головной боли. Если массировать места локализации боли, она пройдет ещё быстрее.
Ретинальная мигрень
Ретинальная мигрень встречается очень редко и характеризуется приступами головной боли с явными зрительными нарушениями – у пациента выпадают поля зрения или полностью нарушается зрение одного глаза, чаще всего с той стороны, где отмечается головная боль.
Помимо этого больной испытывает сильные боли, локализованные в области глаз, отмечается слабость глазных мышц и онемение участков лица. Длительность приступа обычно составляет не более двух часов и во многих случаях постепенно трансформируется в обычную форму.
Механизм возникновения
Механизмы развития данного расстройства медики объясняют возникновением дисфункций правильного кровообращения в отделах мозга.
Когда кислород и питательные вещества не поступают в нужные участки, мозг резко реагирует, запуская выработку медиаторов боли и спазм сосудов.
Учитывая, что базилярной артерией напрямую питаются мозжечок, продолговатый мозг и лабиринт внутреннего уха, дефицит кровообращения данных участков приводит к возникновению атаксии, а также галлюцинаций. За аурой следует сильная головная боль.
Мигренозный статус
В некоторых случаях приступы головной боли повторяются один за другим, длятся более 4 дней, сопровождаются рвотой и нарушением общего состояния. В такой ситуации говорят о развитии мигренозного статуса, то есть развивается хроническая мигрень.
Для правильной диагностики состояния необходимо учитывать следующие критерии – пациент время от времени испытывает приступы цефалгии, но последний случай отличается длительностью и интенсивностью; болевые ощущения не проходят более трех дней; отсутствуют другие возможные причины головной боли.
Хроническая мигрень требует специального лечения в условиях стационара.
Факторы риска и провокаторы
Факторами риска, провоцирующими развитие базилярной мигрени являются:
- курение и потребление алкоголя в больших количествах;
- недостаток сна или его переизбыток, неправильный режим дня;
- оказание воздействия на организм аллергенами;
- смена контрацептивов или резкий отказ от них;
- вредные условия на работе или плохие экологические условия.
Формы мигрени
Существуют несколько типов мигрени. Самая распространенная – простая. Она фиксируется в 80% случаев. При этой форме голова болит не очень сильно, но в отдельных ситуациях у ослабленного человека боль может быть невыносимой.
Классическая форма отличается от простой тем, что имеет ауру. Это признаки, которые беспокоили человека перед болью. Они могут касаться органов зрения и восприятия.
Мучительно адским вид – синдром шейной мигрени. Это крайне болезненные ощущения.
Гемиплегическая форма мигрени характеризуется тем, что у больного перестают двигаться мышцы с одной стороны тела или их движение затруднено. Это явление носит название офтальмоплегический эффект.
Абдоминальная форма – это вид детской мигрени. У такой формы такие же недомогания, как у обычной мигрени, кроме боли в голове. Вместо нее у детей болит живот. Эта же форма встречается в подростковый период – переходный возраст. Ребенок жалуется на боли в разных органах, но при этом все анализы в норме.
Провоцирующие факторы и причины недуга
Такую форму мигрени редко вызывают внутренние причины. Чаще всего их можно предотвратить. Давайте обратим внимание на самые распространенные факторы, которые вызывают головную боль базилярного типа.
Яркий и резкий свет
Слишком яркий свет может вызвать спазм сосудов у тех людей, которые имеют к этому предрасположенность. Например, если на улице выпало много снега и вышло солнце, человек при просмотре этого пейзажа может испытать резкую боль в голове.
Громкий шум
Слишком громкая музыка или шум на заводах и предприятиях может вызывать у людей головную боль. Со временем организм привыкает к этому, но первое время мигрень может приносить много неудобств.
Неприятные запахи
Эта причина характерна для душных помещений. Например, если вы пришли к кому-то в гости и в помещении мало воздуха, а при этом кто-то решил «подушиться».
Курение и алкоголь
Курение кальянов и сигарет провоцирует появление любой формы болей и мигрени. Особенно, если вы часто курите или находитесь в помещении, где «дымно».
Провоцирует появление базилярной мигрени употребление шампанских и красных вин. Боль может появиться как сразу после употребления напитка, так и утром.
Наследственность
Если ваши родители, бабушки или дедушки страдали от мигрени, то с вероятностью 90% патология перешла и к вам. Избавить детей от страданий поможет спорт с раннего возраста: выбирайте плавание, танцы или гимнастику.
В период беременности, особенно на первых месяцах, когда в женском организме начинают происходить серьезные изменения, начинаются гормональные скачки.
В первую очередь это касается головы. Перепады давления, частая смена настроения и нестабильное психическое состояние провоцируют появление головной боли.
При климаксе и во время месячных уменьшается выработка эстрогена, поэтому организм испытывает стресс, вырабатывает больше кортизола и появляется базилярная мигрень.
Экологическую обстановку можно связать с причинами, перечисленными выше – запахи и шум. Грязный воздух лишает человека возможности нормально дышать и вместо глубоких вдохов и выдохов человеку приходится делать много коротких. Так повышается давление и сосуды испытывают высокую нагрузку.
Слишком большое или малое количество сна приводит к истощению организма. Деятельность, возникающая у ослабленного человека, не принесет результатов и наградит болью в голове.
Физические нагрузки
Умеренные физические упражнения принесут пользу и укрепят организм. Но нужно помнить, что после активных занятий спортом у здорового человека сразу поднимается давление, сосуды получают большую нагрузку и сигнализируют человеку об этом при помощи боли.
Прежде, чем принимать лекарства, которые вам назначил врач или вы сами решили себя исцелить, изучите побочные эффекты. Многие лекарства провоцируют спазм сосудов.
Продукты, которые содержат много вредных пищевых добавок и консервантов, могут спровоцировать приступ базилярной мигрени. Внимательно изучайте состав и делайте выбор в пользу натуральных продуктов.
Для того чтобы эффективно купировать болевой синдром, используется гормональный препарат под названием «Преднизон». Лекарство быстро облегчает боль и избавляет от неприятных проявлений гемикрании.
Поскольку базилярная форма заболевания представляет собой особый тип мигрени, для ее лечения не используется препарат «Суматриптан».
Лечение базилярного типа мигрени
Необходимо предотвратить появление приступов, поэтому рекомендуется вести записи с указанием их частоты, внешних раздражителей. Это нужно для облегчения состояния во время приступа. Лечение направлено на устранение во время приступа, острых проявлений. В каждом случае врач индивидуально подбирает лекарственные средства для пациента.
Используются бета-адреноблокаторы, способные замедлить ритм сердца.
Это ведет к понижению артериального давления.
В большинстве случаев интенсивность боли уменьшается и проходит вовсе.
С учетом имеющихся признаков невралгии, применяют противосудорожные средства.
Анальгетики и нестероидные противовоспалительные средства в этом случае не помогают, они лишь приглушают симптомы. Терапия базилярной мигрени отличается от лечения других форм мигрени (например, Суматриптан в этом случае не назначается). Он не дает необходимого эффекта, способен вызвать осложнения.
Более эффективным в этом случае является преднизолон. Иногда используют антагонисты кальция, несмотря на то, что эффективность их пока не доказана. В промежутках между приступами лечить базилярную мигрень необходимо, если приступы случаются чаще 4-х раз в месяц. Продолжительность курса около 3-х месяцев.
Мерцание в глазах, временная слепота на один или оба глаза в сочетании с головной болью — такие симптомы указывают на то, что у человека глазная мигрень. Читайте о причинах заболевания и методах лечения.
Слышали ли вы о таком заболевании как абдоминальная мигрень? Подробнее о этом читайте тут.
Вас периодически мучают боли в шее? Тогда следующая тема будет полезной для вас: https://neuro-logia.ru/zabolevaniya/migren/shejnaya-simptomy-i-lechenie.html. О том, что такое шейная мигрень, как ее распознать и лечить.
Характеристика заболевания
Это не просто головная боль, это особое заболевание, которое развивается из-за недостаточного снабжения головного мозга кровью. Клетки нервной ткани наиболее чувствительны к нехватке переносимого кровью кислорода, поэтому малейшее нарушение кровоснабжения тут же отражается на их функционировании. Для недуга в общем случае характерны такие симптомы, как боль, дезориентация, повышенная чувствительность к свету, изменения в психике и т. д. Базилярная мигрень называется также мигренью основной артерии, и является одним из наиболее тяжёлых вариантов этого заболевания.
Особенности патологии и характерные симптомы
Такая мигрень в 100% обращений имеет ауру. Она включает:
- головокружения;
- тиннитус;
- плохой слух;
- деперсонализацию личности;
- плохая реакция на свет.
Перечисленные нарушения в организме длятся не больше 5 минут.
После этой стадии начинается головная боль. Чаще всего она локализуется только в одной части головы. Иногда появляется рвота и тошнота, а также боязнь яркого света и звука. Больной может потерять сознание и память.
Этот вид мигрени развивается у женщин репродуктивного возраста. Проблема вызывает неврологические повреждения, которые впоследствии могут вызвать потерю зрения, нарушение координации движений, паралич конечностей и другие осложнения.
На сегодняшний день продолжают исследовать это заболевание, чтобы выявить причины его возникновения. Известно только, что наличие среди женщин ближайшей линии родства больной базилярной мигренью повышает шансы на ее развитие и у потомков.
У людей с наследственной предрасположенностью приступ может возникнуть под влиянием различных факторов, это могут быть:
- пребывание в шумном помещении,
- эмоциональные нагрузки,
- перемены метеорологических условий.
Усиливаются приступы обычно во время гормональных всплесков. Например, во время беременности или менструации, при климаксе. Ухудшение самочувствия могут вызвать определенные продукты.
Во многих случаях фактором, провоцирующим развитие базилярной мигрени, является сигаретный дым. Если женщина много курит или постоянно находится в помещении, наполненном табачным дымом, то у нее чаще возникают приступы.
Некоторые приступы базилярной мигрени проявляются с невысокой интенсивностью. Перерывы между ними могут длиться от нескольких недель до нескольких месяцев.
Симптомы этого вида мигрени помогают поставить диагноз на более ранних стадиях развития болезни. Поэтому очень важно прислушиваться к своим ощущениям, чтобы вовремя обратиться к врачу. Главные симптомы заболевания:
- Сильная головная боль. Неприятные ощущения обычно возникают в одной части головы. В основном в области висков, лба или глаз. Боль имеет пульсирующий характер и ее невозможно терпеть. Такие приступы могут длиться несколько часов или дней.
- Если женщина подвергает организм умственным или физическим напряжениям, то дискомфорт усиливается. Боль может усиливаться, если поворачивать голову.
- Сильная головная боль может сопровождаться тошнотой, которая постепенно перерастает в рвоту.
- Развивается шумо- и светобоязнь. У больного возникает желание спрятаться в тихом и темном месте подальше от шума и света.
При наличии такой симптоматики необходимо срочно принять меры. Если приступы повторяются неоднократно, то лечение откладывать нельзя. Отсутствие надлежащей помощи может привести к развитию двусторонней мигрени.
Это опасная неврологическая патология, которая может вызывать потерю слуха и зрения, нарушения работы вестибулярного аппарата, снижение чувствительности.
Чтобы улучшить самочувствие во время приступа, рекомендуют перевязывать больную сторону головы и глаза шарфом или полотенцем. Это позволит избавиться от раздражения солнечным светом.
Основным признаком базилярной мигрени, является пульсирующая головная боль различной интенсивности. Она может иметь приступообразный характер, продолжаться до нескольких дней.
Боль усиливается при попытке повернуть голову, увеличении нагрузки (умственной или физической). Может присоединиться тошнота с последующей рвотой (не облегчающей состояния). Усиление боли способны вызвать шум, яркий свет, неприятный запах.
Перед появлением приступа возможно появление характерных для невралгии симптомов:
- нарушаются движения;
- появляется сонливость;
- изменяется острота зрения;
- нарушается координация;
- снижается слух;
- немеют конечности;
- повышается чувствительность к звукам, яркому свету;
- возможна потеря сознания.
Длится такое состояние около часа. Может беспокоить двоение в глазах, изменение контура предметов.
При вегетативном характере базилярной мигрени возможны:
- ощущение слабости;
- усиление сердцебиения;
- дрожь;
- паническое состояние.
Тяжелой формой базилярной мигрени является мигренозный статус. При этом ухудшается состояние, беспокоят регулярно повторяющиеся приступы головной боли и рвоты.
Они могут возникать через три часа или с перерывом в неделю. В такой ситуации необходима немедленная госпитализация и назначение эффективного лечения.
Для базилярной формы мигрени свойственно возникновение ауры. Это состояние предшествует непосредственному приступу боли и сопровождается следующими клиническими признаками:
- Значительный и резкий упадок сил, ухудшение общего самочувствия и сонливость.
- Распространенной жалобой является головокружение. Оно носит нарастающий характер. По мере развития этот симптом приводит к потере ориентации человека в пространстве.
- Офтальмологические клинические признаки – распространенная проблема в период ауры. У пациентов двоится в глазах, они видят «мушек», окружающая обстановка становится расплывчатой, даже если зрение у больного хорошее.
- Появление шума в ушах – один из наиболее характерных симптомов для данного типа гемикрании. Это связано с тем, что базилярная артерия питает и лабиринт внутреннего уха. С его поражением связаны и нарушения координации.
- Учащение пульса и дыхания. Таким образом организм пытается восстановить нормальное обеспечение мозга кислородом.
Для ауры свойственна транзиторность клинических проявлений. Это означает, что симптомы то усиливаются, то исчезают. Общая длительность подобного состояния при этом не превышает одного часа.
По прошествии ауры возникает непосредственно головная боль. Она носит интенсивный и распирающий характер. Классическим проявлением заболевания считается и атаксия – расстройство координации движений на фоне нарушения кровообращения в мозжечке и внутреннем ухе.
Для базилярной мигрени также свойственно усиление тошноты и даже возникновение рвоты, слуховых и зрительных галлюцинаций. Чаще всего неприятные ощущения локализуются в затылочной части черепа.

Однако у некоторых пациентов описаны и жалобы на боль в висках и темени. В тяжелых случаях пострадавший может упасть в обморок, что опасно получением травм.
Потеря сознания редко сопровождает базилярную мигрень. Однако в ряде исследований описаны случаи возникновения данного симптома у подростков. Длительность обморока у пациентов варьируется от 5 минут до двух часов.
Подобные приступы провоцировались переутомлением, стрессом и пребыванием на солнце. При этом отмечается, что просмотр телевизора усиливал клинические проявления предшествующей ауры и саму головную боль.
В процессе дальнейшего исследования у пациентов не было выявлено каких-либо органических изменений церебральных структур. Компьютерная и магнитно-резонансная томография не показали наличия отклонений.
При развитии обморока сложность представляет дифференциация патологий, которые способны вызвать такой симптом. Не только базилярная форма проблемы может сопровождаться потерей сознания.
Данное нарушение диагностируется и при семейной мигрени, психогенетическом типе поражения и других острых расстройствах. В ряде случаев пациенты могут даже впасть в кому, длящуюся от нескольких дней до 3-х недель.
Медики связывают потерю сознания с ишемическими изменениями, происходящими в головном мозге во время приступа. Это и объясняет распространенность обмороков среди пациентов, страдающих от нарушения кровообращения.
Симптомы базилярной мигрени существенно затрудняют ее диагностику. Это связано с тем, что аура у большинства пациентов протекает тяжелее, чем непосредственно приступ головной боли.
Для заболевания характерно хроническое течение. Цефалгия беспокоит пациентов регулярно. Частота возникновения приступов напрямую зависит от влияния провоцирующих факторов.
Наиболее интенсивно симптомы проявляются у курящих людей и тех, чья работа связана с тяжелыми физическими нагрузками. При этом клиническая картина с возрастом сглаживается.
Базилярный вид мигрени имеет схожую симптоматику с любым другим видом мигрени. Доминирующим признаком является пульсирующая боль, возникающая в различных частях головы.
В таком состоянии человеку следует избегать резких или громких звуков, яркого освещения. Желательно находиться в наиболее темном и тихом помещении. Многие говорят, что помогает повязать голову шарфом или платком в месте более сильных болевых ощущений.
Усилению головных болей может способствовать чрезмерное физическое или умственное напряжение. И даже при резком повороте или наклоне головы состояние больного может ухудшиться.
По теме
- Вера Александровна Маслова
- 26 марта 2019 г.
Спровоцировать обострение болезни могут неприятные или резкие запахи. Это может привести к появлению тошноты или рвоты.
Если у человека наблюдаются похожие ощущения не менее 5 раз в жизни, то, по мнению врачей, ему следует задуматься о наличии мигрени базилярного типа. При частом проявлении заболевания, пренебрежение лечением способно привести к ухудшению ситуации.
Незамедлительное проведение диагностики сильных головных болей требуется в следующих случаях:
- Боли в голове сопровождаются различными нарушениями неврологического характера (речевые расстройства, немеющие конечности, нарушения функционирования вестибулярного аппарата и т.п.).
- Периодичность болей участилась, преобразился их характер — они стали ярко выраженными и обессиливающими.
- Боли возникли вследствие ушиба или повреждения головы.
- Больной жалуется на нестерпимые боли, препятствующие нормальной жизнедеятельности.
Основными симптомами базилярной мигрени являются:
- наличие визуальных нарушений (пятна света, двоение в глазах, расплывчатое изображение и т.п.);
- обостренная восприимчивость громких звуков, сильных запахов и насыщенного освещения;
- возникновение тошноты (иногда переходящей в рвоту);
- неестественный шум в ушах, частые головокружения (вплоть до обморочного состояния);
- периодически немеющие конечности;
- отсутствие членораздельной речи;
- нарушение в регулировании жестов и мимики;
- чрезмерная сонливость.
По теме
- Мария Павловна Нестерова
- 26 марта 2019 г.
Причины развития БМ
Ствол и мозжечок — важнейшие составляющие мозга снабжает кровью базилярная артерия, обеспечивая их стабильную работу. При нарушениях функциональности этой важнейшей артерии развивается базилярная мигрень, проявляющаяся болезненными симптомами и чреватая серьезными осложнениями. Основной причиной большей подверженности этому заболеванию лиц слабого пола врачи считают гормональные сбои (превышение/недостаток женских гормонов).
Другие причины:
- наследственная предрасположенность;
- последствия длительного стресса;
- эмоциональные, психологические перегрузки;
- расстройство сна (постоянное недосыпание, бессонница);
- чрезмерное увлечение энергетическими напитками;
- длительное использование пероральных контрацептивов;
- курение;
- системное злоупотребление алкоголем.
Сложнопереносимый болевой синдром обычно начинается в затылочной части, иррадирует в одну из сторон головы. Громкие звуки, резкие запахи, яркий свет усугубляют приступ. Боль длительно (несколько часов) не ослабевает, может длиться до 3-х суток. Нередко БМ встречается у подростков в потуберантном периоде, обусловленная овуляцией, менструацией. Развивается у беременных на фоне гормональных сдвигов.
С какими заболеваниями можно спутать?
До сих пор остается не выясненным, от чего возникает базилярная мигрень. В большинстве случаев она отмечается у женщин репродуктивного возраста. С течением времени частота приступов снижается.
Факторы, способные косвенно спровоцировать возникновение заболевания:
- отягощенная наследственность;
- нарушение гормонального фона (в том числе в результате приема гормональных средств);
- имеющиеся вредные привычки;
- перенапряжение организма (умственное или физическое);
- употребление в большом количестве консервантов и продуктов с высоким содержанием кофеина;
- сложная экологическая ситуация;
- применение некоторых лекарственных препаратов;
- нарушения сна.
Любую форму мигрени можно перепутать с другими формами боли. Но, помимо этого, есть заболевания, которые обладают схожими недомоганиями – инсульт, патологии вегето-сосудистой дистонии, эпилепсия, опухоль головного мозга, менингит и поражения мозга.
Опасность мигрени
Этот недуг не просто снижает трудоспособность и качество жизни больного, но и представляет опасность для жизни. Особенно опасен очередной приступ во время управления автомобилем, при работе с механизмами, передвижении на оживлённой улице, всюду, где присутствует потенциальная опасность несчастного случая.
Внезапное головокружение и нарушения зрения полностью дезориентирует человека в потенциально опасной ситуации.
Продолжительные мигрени приводят к развитию стойкой депрессии, тревожности, что чревато развитием более серьёзных психических и психосоматических заболеваний.
У страдающих базилярной мигренью людей чаще развиваются хронические заболевания.
Причины, вызывающие недуг, например, тромбоз базилярной артерии, способны привести к инсульту и параличу, особенно у людей старше 40-50 лет.
Комплексный подход к терапии
Наиболее важным условием хорошего самочувствия больного является подбор правильной терапии и профилактики обострений.
Многие врачи рекомендуют своим пациентам заводить специальные блокнотики, где нужно отмечать темпы изменения своего физиологического состояния, а также записывать те причины, которые даже косвенно могли повлиять на возникновение приступа. Человек должен самостоятельно научиться избегать контакта с провоцирующими факторами, которые влекут за собой такие изменения.
Само лечение синкопальной мигрени в первую очередь заключается в устранении острой симптоматики в момент приступа головной боли. Эффективный препарат подбирается лечащим врачом с учётом всех индивидуальных особенностей организма.
Медикаментозная терапия
Терапия в данном случае будет проводиться медикаментозным путём. К наиболее эффективным средствам можно отнести препараты следующих групп:
- Бета-адреноблокаторы: Алфепрол, Окспренолол, Практолол, Метопролол, Талинолол — замедляют и нормализуют сердцебиение, снимают гипертонические признаки.
- Противосудорожные препараты: Карбамазепин, Вальпроевая кислота, Ламотриджин, Габапентин — группа второстепенных препаратов, которые дополняют бета-адреноблокаторы.
- Нестероидные препараты и анальгетики — оказывают противовоспалительный эффект, однако применяются только для снятия болей в самом начале приступа, но не убирают его полностью.
- Ангиопротектор Бетасерк — нормализует кровоток в базилярной артерии, улучшает микроциркуляцию в лабиринте, стабилизирует эндолимфатическое давление.
Как быстро снять острый приступ
С целью снятия острого приступа головной боли применяют препарат Преднизон, который относится к гормональным средствам, он очень эффективен и быстро купирует болезненную симптоматику. Его следует принимать два раза в день с интервалом в 4 часа.
Для того, чтобы достичь более высокого эффекта, его нужно принять в первые минуты после того, как появилась аура, предшествующая очередному приступу. После приёма лекарства больному нужен полный покой!
Важно! Базилярная мигрень — это особенный тип патологии, который кардинально отличается от всех остальных типов этой болезни. Мигреневые боли лечатся препаратом — Суматриптан. В данном же случае это лекарство категорически противопоказано!
Лечение в межприступный период
К такой терапии прибегают тогда, когда приступы случаются чаще нескольких раз в месяц. Курс лечения в этом случае должен длиться 2-3 месяца.
Цель терапии — укрепление нервной системы больного. Врачом назначаются успокоительные препараты, которые повышают устойчивость к стрессам и уровень эмоциональной лабильности. Среди них:
- Грандаксин;
- Тералиджен;
- Амитриптилин.
Также очень эффективно в данный период прохождение таких процедур, как:
- электросон;
- ингаляции воздушными смесями;
- массаж шейно-воротниковой зоны;
- акватерапия.