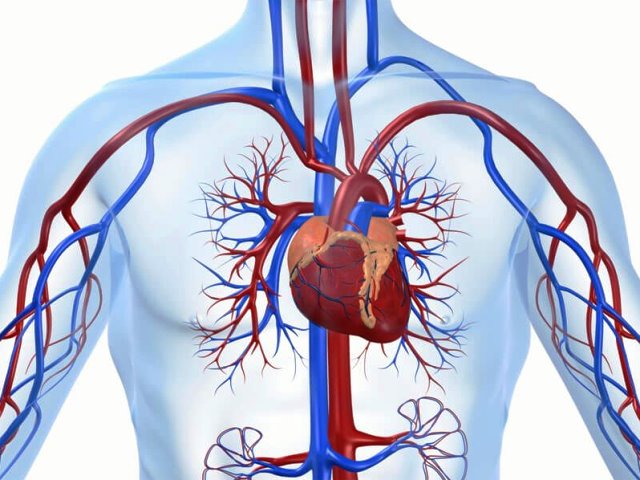
Степень напряжения гладких мышц сосудистой стенки называется тонусом. При его повышении увеличивается сопротивление течению крови, возрастает артериальное давление, при низком тонусе просвет артерий становится больше и давление падает. На этот процесс влияют нервные механизмы – симпатическая и парасимпатическая иннервация, сосудодвигательный центр головного мозга, а также значительное количество гормонов и биологически активных соединений.
Нарушение нормального тонуса приводит к гипертонии или гипотонии.
Каковы его особенности
Под сосудистым тонусом подразумевают напряженность стенок, которая обеспечивается под воздействием гладкой мускулатуры. Последняя имеет различную выраженность, исходя из того, где она расположена (артерии, вены, капилляры):
- наибольшая выраженность просматривается в области артерий: гладкие мышцы оказывают высокое сопротивление давлению крови и на постоянной основе поддерживают артериальный просвет;
- наименьшая выраженность – в области вен: слой не может оказывать сопротивление давлению кровотока и поддерживать венозный просвет;
- в капиллярах гладкая мускулатура отсутствует.
Тонус церебральных сосудов (головного мозга) поддерживают 2 механизма: нейрогенный (нервными импульсами) и миогенный (спонтанным сокращением гладкомышечного слоя).
Травмирование, проведенное оперативное вмешательство, инсульт, патологии ВНС (например, вегетососудистая дистония), интоксикационный синдром, развитие некоторых заболеваний инфекционной и эндокринной этиологии часто становятся причинами нарушения нейрогенной регуляции тонуса. При этом осуществление нормального кровообращения берет на себя гладкомышечная мускулатура, содержащаяся в сосудах. Данный процесс носит название – базальный тонус. Обеспечивается он с помощью миогенного механизма регуляции.
Что влияет на сосудистый тонус
Любое изменение внутренней или внешней среды влияет на деятельность сердечно-сосудистой системы. Самыми частыми причинами существенных колебаний тонуса сосудов бывают:
- понижение или повышение атмосферного давления, смена климата;
- генетические особенности реакции нервной системы;
- стрессовые ситуации;
- инфекционные болезни;
- отравления химическими соединениями, медикаментами, алкоголем или никотином;
- травмы черепа;
- атеросклероз;
- сахарный диабет;
- болезни щитовидной железы;
- дисбаланс половых гормонов;
- ожирение;
- низкая физическая активность.
Нарушение регуляции сосудистого тонуса – это основная причина нейроциркуляторной дистонии, один из факторов развития гипертонической болезни, гипотонии, мигрени, декомпенсации кровообращения, ишемии миокарда или головного мозга.
Виды изменений в сосудистом тонусе
Тонус сосудов головного мозга может быть пониженным и повышенным. В первом случае имеет место гипотонус, во втором – гипертонус, особенности которых отличаются.
Гипотонус
Гипотонус или гипотония – это пониженный тонус сосудов, который выражается в снижении объема кровотока и падении давления в артериях. Когда снижается тонус мелких сосудов, усиливается поступление крови в орган. Стенки артерий растягиваются во время сокращения желудочков сердца (одно из состояний мышцы органа), вызывая тем самым пульсирующие головные боли.
Если понижается тонус мелких вен, расположенных в мозге, наблюдается затруднение оттока крови от органа. Именно в области вен и венозных синусов локализуется наибольший объем крови. При положении человека лежа, во время нахождения головы ниже уровня шеи (при наклоне вперед или закидывании назад), при физических нагрузках и эмоциональной перегрузке еще больше нарушается кровоток, вызывая распирающие головные боли.
Гипертонус
Гипертонус церебральных сосудов – это повышение их тонуса, то есть степени напряжения стенок, что вызывает увеличение сопротивления току крови. Гипертонус характеризуется повышением показателей артериального давления и возникновением соответствующей симптоматики.
Гипертонус, как и гипотонус, может возникать на фоне следующих патологических состояний организма:
- постоянный недосып и переутомление;
- злоупотребление бодрящими напитками (кофе, чаем и др.), алкоголем, курением;
- длительное нахождение в душном помещении;
- частое эмоциональное переживание, стресс;
- развитие гормональных нарушений;
- ВСД;
- развитие атеросклероза или остеохондроза;
- сердечные и почечные заболевания.
Спазм стенок сосудов способствует сужению просвета последних, вызывая уменьшение объема проходящей крови. Развивается гипоксия, а при значительном сужении просвета – ишемия тканей.
Механизмы регуляции
Контроль и поддержание нужных параметров просвета сосуда осуществляется тремя механизмами – местный (автономная регуляция), нервный и гуморальный (через кровь, тканевую жидкость).
Нервная
Непосредственное влияние на тонус сосудистой стенки оказывают импульсы, которые поступают из сосудодвигательного центра головного мозга. Он передает сигнал о сужении просвета артерий через симпатические волокна, а о расширении путем парасимпатических сигналов.
Вторым уровнем (рефлекторным) являются структуры каротидного синуса, аорты и легочной артерии. В них расположены рецепторы, которые воспринимают давление крови, ее щелочную реакцию, содержание кислорода и углекислого газа. Через нервные волокна информация приходит в центры спинного мозга. За счет этого звена контроля перераспределяется кровоток в условиях стресса – преимущество в питании получают жизненно важные органы, даже в ущерб остальным.
Более тонкая регуляция осуществляется гипоталамусом. Он изменяет активность одних частей вегетативных волокон, тормозя сигналы от других. Это происходит за счет таких механизмов:
- Симпатические нервы уменьшают диаметр сосудов кожи, слизистых и пищеварительной системы, расширяют коронарные и церебральные артерии, легочных и скелетных мышц.
- Парасимпатические расширяют сосуды языка, желез ротовой полости, сосудистой оболочки мозга и половых органов.
- Аксон-рефлексы оказывают местное сосудорасширяющее действие. Примером является покраснение кожи при раздражении ее рецепторов.
Гуморальная
На местном уровне регулируют тонус сосудов электролиты крови – кальций и натрий сужают сосуды и повышают давление, а калий и магний оказывают противоположное действие. К автономным регуляторам также относятся:
- продукты обмена веществ (углекислый газ, органические кислоты, ионы водорода) ускоряют передачу импульсов в головной мозг, сужают сосуды;
- гистамин, брадикинин и простагландины понижают тонус;
- серотонин, ферменты эндотелия (внутренней оболочки) оказывают сосудосуживающее действие.
Системная регуляция сосудистого тонуса осуществляется гормонами, которые выделяют эндокринные железы:
- адреналин и норадреналин сужают все артерии, кроме мозговых, почечных и скелетных мышц;
- вазопрессин уменьшает просвет вен, а ангиотензин 2 артерий и артериол;
- кортикостероиды надпочечников и тироксин постепенно повышают тонус сосудов за счет симпатических импульсов.
Местная
Это реакция сосуда на два основных параметра – давление и скорость потока крови. При высоком давлении растягиваются гладкие мышечные волокна, что вызывает их рефлекторное сокращение и повышение сопротивления. При понижении давления в артериях стенка расслабляется и не мешает продвижению крови. Эти процессы не требуют участия головного мозга.
Нарушение местной регуляции может возникнуть при недостатке кислорода, потере крови, обезвоживании, низкой двигательной активности.
Закупорка сосуда
Симптомы
Признаки и характерные проявления повышения и снижения тонуса сосудов существенно отличаются.
Гипотонус
Основной симптом гипотонуса артерий мозга – головная боль тупого, давящего, распирающего характера, которая локализуется в области затылка, висков.
Нарушается общее состояние: человека беспокоит слабость, недомогание, которые возникают без видимой на то причины. Изменяется настроение и эмоциональное состояние. Человек может страдать бессонницей, часто у больных гипотонией возникает рвота. Одышка и аритмия развиваются даже при незначительной физической нагрузке.
Усиливается потоотделение, возникает головокружение, особенно во время вставания с опоры.
Гипертонус
В большинстве случаев гипотонус (гипертония) начинается вяло, без явно выраженных симптомов. Человек списывает первую симптоматику на банальное переутомление. К характерным признакам гипотонуса на начальном этапе относят общее недомогание, появление «мурашек» перед глазами, головную боль малой интенсивности.
К дополнительным клиническим проявлениям гипертонуса относятся:
- усиление потоотделения;
- покраснение кожного покрова на лице;
- отечность кистей, возникающая в утренние часы;
- нарушение памяти.
С течением развития гипертонии присоединяется мучительная головная боль, головокружение, болевой синдром в грудной клетке. Повышается риск возникновения инсульта, нарушается зрительная функция.
В тяжелых случаях, при невыполнении лечебных мероприятий, может произойти развитие стенокардии, сердечной недостаточности, инфаркта миокарда, аритмии и других опасных патологий.
Повышение тонуса сосудов. Медикаменты
Чаще всего прописывают:
- Препараты, которые содержат в своем составе кофеин (Саридон, Алгар, Цитрамон-П). Они принимаются только в начале курса лечения, для снятия некоторых симптомов, после чего назначаются другая фармацевтика;
- Ноотропные средства – к таковым относятся Глицин, Аминалон, Пирацетам и другие. Их действие направлено на улучшение мозговой деятельности, борьбу со стрессами, улучшение памяти;
- Венотоники. По сути, группа этих средств является лучшим экспертом в вопросе как повысить тонус сосудов. При употреблении данных лекарств, стенки капилляров становятся более эластичными, уменьшается их проницаемость, снижается болевой синдром. Также, снижается риск образования тромбов и улучшается отток лимфы. В эту группу входят такие препараты: Венорутон, Эскузан, Троксевазин, Венитан;
- Антиоксиданты – оказывают омолаживающий эффект на клетки;
- Средства для стимуляции работы центральной нервной системы;
- Нестероидные лекарства, обладающие противовоспалительным действием;
- Настойки трав и растений – боярышник, женьшень, аралия, лимонник.
Все медикаменты для повышения тонуса сосудов прописываются с учетом индивидуальных особенностей пациента. Не стоит забывать, что еще необходимо выполнять специальные упражнения, придерживаться нормального режима питания, пить много воды, включить в рацион специи, молотый кофе (не злоупотреблять), посещать сеансы аэроионотерапии.
Важно. Такой комплексный подход оказывает существенную помощь в адаптации организма в условиях присутствующего заболевания.
Проблема у новорожденных
Патологически измененный тонус сосудов у грудничков – опасное явление, которое при несвоевременном начале терапии может иметь смертельный исход или же стать причиной присвоения ребенку группы инвалидности.
Наиболее распространенное последствие недостаточного поступления кислорода в мозг при нарушенном тонусе сосудов – церебральная ишемия. При этом угнетаются клетки головного мозга на фоне недостаточного поступления крови, в том числе и кислорода. Примерно в 40% случаев новорожденный погибает.
На сегодняшний день не предусмотрено специфическое лечение церебральной ишемии младенцев. Несмотря на это, можно начать поддерживающую терапию, которая позволяет предупредить осложнения и снизить интенсивность клинических проявлений.
Кислородное голодание может начаться во время пребывания плода в утробе матери или же при родовой деятельности. Во внутриутробный период на такой процесс влияют следующие факторы:
- злоупотребление беременной женщиной алкоголем и курением;
- развитие при беременности инфекционного заболевания, патологии эндокринного характера, ОРВИ;
- возраст беременной женщины (до 18 лет и после 35);
- токсикоз высокой степени в третьем триместре.
Проблемы во время родовой деятельности так же сказываются на состоянии головного мозга малыша. Это:
- крупный плод;
- использование медикаментозной стимуляции родов;
- преждевременные роды;
- осложнения при родах, в том числе и родовые травмы;
- обвитие плода пуповиной.
Артериальное давление – гипертензия и гипотензия
Повышение тонуса сосудов приводит к изменению диаметра артерий, вен и капилляров в сторону уменьшения. Сужение просвета периферических сосудов влечет излишнюю нагрузку на сердечную мышцу, повышение уровня артериального давления (АД), ухудшение питания тканей за счет снижения кровотока в органах.
К весьма важным (и первым) показателям тонуса кровеносных сосудов относят систолическое артериальное давление (норма 110 – 130 мм. рт. ст., суточные колебания – 30 мм. рт. ст.), значения которого, в свою очередь определяются:
- Ударным объемом левого желудочка (ЛЖ);
- Наибольшей скоростью изгнания крови из ЛЖ;
- Способности аорты растягиваться.
Что касается диастолического артериального давления (норма 60 – 90 мм. рт. ст., суточные колебания – 10 мм. рт. ст.), то его уровень в большей степени определяют:
- ОЦК (объем циркулирующей крови);
- Тонус артериальных сосудов мышечного типа.
Ударный объем левого желудочка для формирования диастолического АД не имеет столь важной роли.
Кроме этого, о тонусе отдельных кровеносных сосудов можно судить по такому понятию, как «пульсовое давление» – оно обозначает разность между значениями АД в систолу и диастолу. И, если нижняя граница артериального давления смещена вверх, например, тонометр показывает значения 130/110 мм. рт. ст. (изолированное диастолическое давление), то можно говорить о диастолической артериальной гипертензии, которая тоже отнюдь не безобидна. Постоянно напряженное сердце в подобной ситуации терпит серьезные страдания, тонус кровеносных сосудов повышен, их стенки теряют способность к адаптации, а это ведет к образованию тромбов и изменениям в миокарде.
О снижении тонуса сосудов говорят, если первый удар зафиксирован на цифре 90 или ниже, а последний опустился ниже 60 мм. рт. ст. Это гипотензия или гипотония. Ее причиной нередко бывает несостоятельность вегетативной нервной деятельности, которая обязана участвовать в регуляции сосудистого тонуса. В подобных случаях кровь по периферическим сосудам протекает медленно, своевременно и в полном объеме добраться до сосудов головы, чтобы обеспечить питанием головной мозг, не может. Очень часто активность ВНС и тонус кровеносных сосудов не успевает за ростом организма у подростков. Снижение тонуса сосудов у детей с НЦД или без нее зачастую имеет в клинических проявлениях обморочные состояния, поэтому ортостатический коллапс у подростков не считается таким уж редким явлением.
Основное лечение
Как улучшить тонус сосудов? Методы терапии могут отличаться с учетом того, снижение или повышение тонуса наблюдается у человека. Для определения тонуса проводят соответствующие исследования (реоэнцефалографию и др.), по результатам которых ставят окончательный диагноз (гипотония или гипертония).
Гипертонус
Терапию гипертонуса рекомендуется начать как можно раньше, пока патология еще не успела хронизироваться. Чтобы укрепить стенки сосудов, необходимо придерживаться некоторых несложных рекомендаций:
- отказ от вредных привычек (курение, распитие алкогольных напитков);
- прохождение профилактических курсов массажа шейно-воротникового отдела;
- соблюдение правильного питания;
- своевременное излечение инфекций;
- ведение подвижного образа жизни.
Физические нагрузки должны быть умеренными. Не стоит перегружать организм и поднимать тяжести, ведь это сказывается не только на сосудах, но и на всех остальных органах и системах.
Среди лекарственных препаратов для устранения гипертонуса можно выделить Папазол, Эуфиллин, Ревалгин, используемые внутривенно. Часто применяют лекарство Папаверин. Назначают прием адаптогенов, средств-ноотропов, вазоактивных антагонистов кальция. Лекарства скорой помощи от головной боли – Спазган, Нурофен, Спазмалгон.
Лечение гипертонуса проводят и с помощью прохладных ванночек, которые помогают расслабить гладкие мышцы. Важное значение имеет питание больного, которое должно быть низкокалорийным.
Гипотонус
Лечебная тактика гипотонии заключается в следующем:
- ведение здорового образа жизни;
- соблюдение правильного питания и рациональных физических нагрузок;
- ежедневные прогулки на свежем воздухе.
Чтобы устранить неприятные симптомы заболевания, назначают прием средств, в составе которых – кофеин. При расширенных сосудах на помощь придут ноотропные средства.
Снять депрессивное состояние и устранить мигренеподобную головную боль помогут средства, способствующие активизации кровотока и укреплению сосудистых стенок: Энцефабол, Танакан и др. Укрепить сосуды можно с помощью препаратов, в составе которых присутствуют аминокислоты.
Так же, как и при гипертонии, гипотонию лечат физиотерапевтическими процедурами, диетой.
Мигрень
Ярким примером нарушения тонуса сосудов головного мозга является «болезнь аристократов» – мигрень. Дикие головные боли, возникающие периодически и выбивающие человека из нормального ритма жизни, обусловлены раздражением болевых рецепторов, которые присутствуют в стенках сосудов головы, обеспечивающих питанием различные структуры мозга.
Нарушение регуляции сосудистого тонуса и одновременное раздражение болевых рецепторов и приводит к головной боли. Можно сказать, что в такой момент происходит следующее: сердце сокращается, у больных людей сосуды головы резко расширяются, чтобы затем также быстро уменьшить свой диаметр. Когда тонус повышен, сосуды излишне растягиваются, подобные колебания воздействуют на нервные окончания, в ЦНС идут «сигналы бедствия» и кора отвечает мучительной пульсирующей болью (приступ мигрени).
У здоровых эти реакции идут не столь стремительно, тонус сосудов головного мозга восстанавливается плавно, нервные окончания не возбуждаются, все проходит безболезненно.
Между тем, защитные силы организма не остаются в стороне от происходящих событий, иначе мигренозная боль никогда не была бы купирована. Как только ЦНС получила сигнал об изменении тонуса сосудов, сразу же начинают мобилизацию силы защиты – они немедленно делают попытку как можно быстрее нормализовать обстановку. В кровь выбрасываются вещества, в круг функциональных обязанностей которых входит:
- Регуляция сосудистого тонуса;
- Укрепление сосудистой стенки:
- Повышение активности ферментов, которые участвуют в ликвидации последствий «аварии», разрушая продукты нарушенного метаболизма
Следует отметить: чем раньше организм заметит неполадки в тонусе сосудов, чем активнее пойдут процессы защиты, тем меньше времени голова пациента будет страдать от нестерпимой боли, тем быстрее сойдет на нет приступ мигрени.
Дополнительное лечение
Терапию патологически измененного тонуса у взрослого или ребенка можно дополнить народными средствами, которые считаются абсолютно безопасными. К тому же, таковые не уступают по эффективности общепризнанным лекарственным препаратам, и стоят гораздо дешевле, если не бесплатно вовсе. Для их приготовления достаточно иметь под рукой простые ингредиенты:
- травы (ромашка, липа, зверобой и др.): на протяжении дня рекомендуется употреблять не обычный чай, а настой или отвар из лекарственных трав;
- чеснок, мед, лимон: употребление таких продуктов помогает нормализовать тонус сосудов и устранить спазмы;
- чеснок и спирт, из которых приготавливают настой, принимаемый внутрь по 2 капли, разбавляя с молоком: 2 головки чеснока измельчить, залить 200 мл спирта, настоять в течение 1 недели, процедить;
- грецкие орехи (перегородки): горсть перегородок залить настоем боярышника, настоять в течение 1 недели, принимать внутрь по 1 ч.л. перед едой;
- конский каштан и водка: перемолоть мясорубкой горсть каштанов, залить 200 мл водки, настоять в течение 1 недели, процедить, принимать внутрь по 5 мл натощак.
Чтобы устранить спазм сосудов можно обтирать лицо и шею кубиками льда, приготовленными из отваров или настоев лекарственных трав. Последние можно добавлять в ванночки при купании или использовать в качестве компрессов.
В любом случае лечение измененного (повышенного или пониженного) тонуса церебральных сосудов должен назначать врач. Во внимание берут причину изменений, а также сопутствующие заболевания и общее состояние больного. Не нужно заниматься самолечением, которое редко приводит к выздоровлению.

Тонус сосудов и регуляторные механизмы
С точки зрения физиологии тонус сосудов представляет собой не что иное, как напряжение гладкой мускулатуры сосудистых стенок и поддержание его на должном уровне (в соответствии с требованиями внешних и внутренних условий).
Тонус кровеносных сосудов – это в действительности чрезвычайно важный показатель приспособительных реакций организма к постоянно изменяющимся внутренним условиям, а также обстоятельствам окружающей среды. Регулирует сосудистый тонус сам организм (ауторегуляция).
Ауторегуляция бывает:
- Миогенной, зависимой от состояния гладкой мускулатуры сосудистой стенки;
- Метаболической, обеспечивающей колебания тонуса гладких мышц под воздействием веществ, в которых нуждаются обменные реакции, то есть, данный вариант реализуется за счет факторов, приносящих суживающий сосуды эффект (недостаток кислорода – гипоксия, увеличение уровня углекислого газа в крови – гиперкапния, изменение в плазме уровня некоторых биологически активных веществ). Метаболическая ауторегуляция больше всего свойственна сосудам сердца, головного мозга, легких – здесь она способна противостоять суживающему эффекту центральной нервной системы.
Следует заметить, что гладкомышечный слой в артериях, венах и капиллярах выражен неравномерно:
- Артерии наиболее богаты гладкомышечными волокнами, поэтому их стенки берут на себя основную заботу о сохранении необходимого диаметра сосуда и удержании сопротивления давлению крови;
- Венозные сосуды не снабжены столь развитыми гладкими мышцами, слой их тонкий, не обладающий способностью удерживать сопротивление движущейся крови;
- Что касается капилляров, то гладкомышечные волокна там и вовсе отсутствуют, поэтому они меняют свой просвет, больше ориентируясь на внешнее воздействие.
Для того чтобы процессы регуляции сосудистого тонуса шли постоянно и качественно, в организме имеются специальные механизмы:
- Местные – они потому так и называются, что реализуются на месте, на уровне сосудистых стенок, которые сами выступают в роли железы и продуцируют БАВ (биологически активные вещества), обладающие способностью отвечать на изменение артериального давления, механические раздражения или на присутствие медикаментозных препаратов воздействием на гладкомышечные слои сосудов, заставляя последние расслабляться или сокращаться;
- Гуморальные работают за счет ряда гормонов, которые оказывают суживающее (вазопрессин, тироксин, ренин), расширяющее (атриопептиды) либо то и другое действие (адреналин);
- Нервные механизмы могут осуществлять свою деятельность в качестве вазодилататора и вазоконстриктора. Регуляцию сосудистого тонуса здесь обеспечивают оба отдела вегетативной нервной системы – парасимпатический, в зоне его ответственности лежит прямой расширяющий эффект, и симпатический, который может действовать и в одном, и в другом направлении.
Рисунок – механизмы вазоконстрикции (сужения сосудов):
Рисунок – механизмы вазодилатации (расширения сосудов):
Очевидно, когда говорят, что повышен тонус сосудов, то в первую очередь подразумевают артерии, ведь это они берут на себя основную нагрузку по сдерживанию движущейся под давлением крови, «умеют отвечать» на воздействие различных раздражителей изменением своего диаметра. Венозный сосуд, а, тем более, капиллярный, такими уникальными способностями не обладает.
Нарушение регуляции сосудистого тонуса формирует ряд патологических изменений в работе сердечно-сосудистой системы, которые, как правило, начинаются со скачков артериального давления.
Видео: лекция о регуляции тонуса сосудов

Опасность гипотонии сосудов головного мозга и её лечение
Гипотония или снижение артериального давления возникает вследствие снижения тонуса кровеносных сосудов. Вследствие снижения тонуса и уменьшения кровотока снижается потребление клетками питательных веществ и кислорода. Одним из первых из всех органов и систем страдает от этого головной мозг. Кислородное голодание головного мозга вызывает большинство симптомов, которыми страдают люди с пониженным артериальным давлением.
Как проявляется гипотония сосудов головного мозга?
При этом состоянии возможно несколько вариантов развития болезни и клинических симптомов, поэтому гипотония сосудов головного мозгаимеют следующие виды:
В головном мозге снижается тонус самых мелких артерий, что в конце приводит к вынужденному увеличению кровотока в них. Стенки маленьких кровеносных сосудов растягиваются и вызывают появление головных болей. Локализуются головные боли в области затылка или висков. В головном мозге значительно снижается тонус вен, в результате чего происходит нарушение оттока венозной крови. Пациенты с диагнозом гипотония особенно остро ощущают это в положении лежа или в положении сидя, когда голова опущена вниз. В этих положениях тела естественным путем нарушается отток крови из вен, вызывая снижение давления. Характерным симптомом является распирающая головная боль, которая обычно появляется по утрам. В некоторых случаях больных беспокоят боли мигренеподобного характера, которые появляются, как правило, в одной половине головы. Плюс к головным болям возникают такие симптомы, как тошнота, потемнение перед глазами, иногда рвота.
В норме отток крови из венозного русла сосудов головного мозга бывает при пробуждении человека. Ночью во время сна тонус вен снижен, и в них накапливается некоторое количество венозной крови. При вставании с кровати человек начинает двигаться, что вызывает сокращение скелетной мускулатуры и выталкивание венозной крови в русло. Это, в свою очередь, вызывает повышение тонуса вен и небольшое повышение артериального давления.
У гипотоников венозная гипотония проявляется головными болями с утра, которые после некоторой двигательной активности проходят и в течение дня не беспокоят пациентов. Однако ближе к вечеру у таких больных снова отмечается спад активности, утомляемость, снижение работоспособности и сонливость.
Очень часто больные с гипотонией ощущают зависимость своего самочувствия от погодных условий, а иногда начинают предчувствовать смену погоды и атмосферного давления. При смене погоды такие пациенты обычно раздражительны, подвержены влиянию негативных эмоций и перепадов в настроении, длительное время находятся в депрессии. Очень часто у них отмечается нарушение сна — у одних больных это бессонница, а у других — повышенная сонливость.
Проблемы с кровоснабжением головного мозга в ответ вызывают другие проблемы, в первую очередь с сердечной деятельностью. В течение дня пациенты отмечают боли за грудиной и в области сердца, нарушение ритма и частоты сердечных сокращений. Характерным и отличным признаком таких болей является их появление в состоянии полного покоя, без физической нагрузки.
Вслед за этим возникают проблемы с объемом вдыхаемого воздуха, так как в легких также снижается количество кровотока и кислорода в крови. Вследствие этого больные часто глубоко вздыхают, объясняя этот тем, что им не хватает воздуха.
При венозной гипотонии могут возникать такие симптомы, как онемение руг или ног, чувство «ползания мурашек», похолодание верхних и нижних конечностей, повышенной чувствительностью к высоким и низким температурам.
Гипотония сосудов головного мозгапри условии хронического течения может вызывать снижение потенции и полового влечения у мужчин, а также нарушение менструального цикла у женщин. Это происходит из-за того, что центры регуляции многих органов и систем находятся в головном мозгу.
Лечение и терапия
Для лечения гипотонии сосудов головного мозга применяют комплексный подход и сочетанную терапию. Курс лечения обычно назначается больным только после осмотра кардиологом и невропатологом. После осмотра пациента и сбора анамнеза должно быть проведено полное клиническое обследование, которое включает такие анализы:
Общий и биохимические анализы крови. Исследование вязкости крови и скорости свертывания. Допплерография сосудов головного мозга. Ангиография сосудов.
Больным с гипотонией следует соблюдать диету, вести здоровый образ жизни, больше двигаться, заниматься физическими упражнениями. Из медикаментозных средств в лечении гипотонии сосудов головного мозга применяют следующие методы:
В качестве первой помощи используют медикаментозные препараты, содержащие кофеин. Их используют на протяжении небольшого периода времени, потому что они оказывают лишь симптоматический эффект, но для постоянной терапии их не применяют. В качестве поддерживающей терапии применяют ноотропные препараты, к которым относятся аминалон, ноотропил, фенибут и другие. При депрессии и мигренеподобных болях назначают препараты энцефабол, стугерон, танакан, которые ускоряют кровоток и тонизируют стенки сосудов. Препараты растительного происхождения оказывают хороший лечебный эффект при гипотонии, из которых часто используются корень женьшеня, экстракт родиолы розовой, настойку элеутерококка, жидкий экстракт левзеи и другие. В качестве питания и строительного материала для сосудов применяют лечение аминокислотами, многие из которых обладают свойствами нейромедиаторов (вещества, передающие сигнал между клетками нервной системы). Из аминокислот используют глицин, глутаминовую и гамма-аминомасляную кислоты.
Как нормализовать тонус сосудов головного мозга?
Нормализовать сосудистый тонус головного мозга – значит, оказать воздействие на механизмы его регуляции.
Лечебная тактика зависит от вида тонуса (гипотонус или гипертонус) и состоит из:
Для чистки СОСУДОВ, профилактики тромбов и избавления от ХОЛЕСТЕРИНА — наши читатели пользуются новым натуральным препаратом, который рекомендует Елена Малышева. В состав препарат входит сок черники, цветы клевера, нативный концентрат чеснока, каменное масло, и сок черемши.
Немедикаментозного лечения. Лекарственной терапии. Хирургических вмешательств.
Немедикаментозные методы
Немедикаментозные методы нормализации не зависят от вида тонуса и включают:
Отказ от вредных привычек; ведение здорового образа жизни; правильный режим труда и отдыха; увеличение времени пребывания на свежем воздухе; уменьшение или исключение стрессовых для организма ситуаций (переутомления, недосыпания, перегревания, переохлаждения, вредных условий работы, стрессов); включение в рацион питания овощей, зелени, фруктов, ягод, орехов, растительных масел, рыбы и морепродуктов, постных сортов мяса, нежирных молочных продуктов, цельнозерновых продуктов (хлеба, круп); ограничение употребления соли, копченостей, жирной и жареной пищи, острых приправ, чая, кофе, алкогольных и газированных напитков;
Контрастные водные процедуры (ванны, души, ножные ванны); дозированные физические нагрузки, гимнастику; массаж; фитотерапию; ароматерапию; аутогенные тренировки.
Лекарственная терапия
Применение лекарственных препаратов при церебральном сосудистом гипертонусе или гипотонусе должно происходить исключительно по назначению врача и только после установления его причины. Самолечение в данном случае может привести к нежелательным последствиям.
Задача медикаментозного лечения – улучшить кровоснабжение головного мозга и предотвратить сосудистые катастрофы. При повышении тонуса сосудов необходимо назначение препаратов, которые расслабляют их стенки и расширяют просвет сосудов. При пониженном сосудистом тонусе применяются средства, способные его поднять.
Во время лечения нарушений сосудистого тонуса необходимо понимать, что препараты, повышающие или понижающие его, являются средствами симптоматической, а не этиологической терапии. Только устранение причины повышения или понижения сосудистого тонуса может избавить пациента от симптомов и последствий сосудистой патологии.
Чтобы улучшить кровоток в головном мозге, в зависимости от вида нарушения тонуса сосудов головного мозга медикаментозная терапия может включать прием:
Многие наши читатели для ЧИСТКИ СОСУДОВ и снижения уровня ХОЛЕСТЕРИНА в организме активно применяют широко известную методику на основе семен и сока Амаранта, открытую Еленой Малышевой. Советуем обязательно ознакомиться с этой методикой.
При гипертонусе:
нестероидных противовоспалительных средств – НПВС (Аспирина, Парацетамола, Ибуфена, Вольтарена); миотропных спазмолитиков и холиноблокаторов (Дротаверина, Папаверина, Но-шпы, Дибазола, Спазмомена); мочегонных препаратов (Фуросемида, Верошпирона);
При пониженном сосудистом тонусе:
теофиллинов (Кофеин-бензоата натрия, Теофиллина); ноотропных препаратов (Пирацетама, Глицина, Винпоцетина, Циннаризина); фитопрепаратов (корня женьшеня, экстракта родиолы розовой, настойки элеутерококка).
В тяжелых случаях нарушения тонуса сосудов головного мозга возможно назначение сильнодействующих препаратов, отпускающихся по рецепту:
бензодиазепинов (Сибазона, Валиума, Диазепама); антидепрессантов (Амитриптиллина, Фторацизина, Имипрамина); барбитуратов (Фенобарбитала); алкалоидов спорыньи (Эрготамина, Эргометрина, Сермиона).
Хирургические вмешательства
Иногда единственным способом устранить причину сосудистого гипертонуса является хирургическое вмешательство. Вопрос о необходимости хирургического лечения сосудистых патологий головного мозга решается коллегиально: лечащим врачом-невропатологом или терапевтом и сосудистым хирургом или нейрохирургом.
Вы когда-нибудь пытались восстановить работу сердца, мозга или других органов после перенесенных патологий и травм? Судя по тому, что вы читаете эту статью — вы не по наслышке знаете что такое:
часто возникают неприятные ощущения в области головы (боль, головокружение)? внезапно можете почувствовать слабость и усталость… постоянно ощущается повышенное давление… об одышке после малейшего физического напряжения и нечего говорить…
Знаете ли Вы, что все эти симптомы свидетельствуют о ПОВЫШЕНОМ уровне ХОЛЕСТЕРИНА в вашем организме? И все что необходимо — это привести холестерин в норму. А теперь ответьте на вопрос: вас это устраивает? Разве ВСЕ ЭТИ СИМПТОМЫ можно терпеть? А сколько времени вы уже «слили» на неэффективное лечение? Ведь рано или поздно СИТУАЦИЯ УСУГУБИТЬСЯ.
Правильно — пора начинать кончать с этой проблемой! Согласны? Именно поэтому мы решили опубликовать эксклюзивное интервью с главой Института Кардиологии МИНЗДРАВА России — Акчуриным Ренатом Сулеймановичем, в котором он раскрыл секрет ЛЕЧЕНИЯ повышенного холестерина. Читать интервью.
Спазм сосудов головного мозга: причины, симптомы, лечение
Ряд причин может провоцировать спазм сосудов головного мозга, при котором повышается их тонус. Длительное отсутствие фазы расслабления затрудняет кровоток, в результате возникает выраженный болевой синдром.
Спазм сосудов головного мозга, причины
Появление любого недомогания всегда обусловлено какими-либо факторами. Болезнь не может развиться на «пустом месте». Для такого патологического состояния, как спазм сосудов головного мозга, причин существует более чем достаточно. Все их можно разделить на две основные группы: медицинские и так называемые бытовые.
К первым относятся различные заболевания, способствующие нарушению тонуса сосудистых стенок:
• Атеросклероз. Прогрессирующее сужение просвета сосудов обусловлено отложением на их стенках холестериновых бляшек;
• Остеохондроз верхнего позвоночного отдела. В результате дегенеративных изменений в отростках позвонков происходит сужение отверстий, сквозь которые идут артерии к головному мозгу;
• Вегето-сосудистая дистония. Дисфункция нервной системы может способствовать как продолжительному спастическому состоянию мозговых сосудов, так и длительному их расширению, вызывая нарушение кровотока;
• Эндокринные нарушения. Проблемы со щитовидной железой или осложнения сахарного диабета нередко провоцируют сбои в кровоснабжении тканей. При спазме сосудов головного мозга причинами могут быть физическое или умственное переутомление, недостаток сна, систематические стрессовые ситуации, а также длительная статическая, чаще всего сидячая, работа. Очень большую роль в нарушении сосудистого тонуса играют курение, алкоголь, неправильное питание.
Значительное влияние на сокращение стенок артерий и вен оказывают погодные условия. Колебания атмосферного давления вызывают специфическую реакцию мозговых сосудов у многих людей. Некоторые из них могут заранее чувствовать приближающееся изменение погоды по нарастающей постепенно головной боли.
Спазм сосудов головного мозга, симптомы
Основной признак нарушения тонуса мозговых сосудов – периодическая головная боль. Она может возникать внезапно, в случае резкого наступления спазма. Если же тонус меняется не столь быстро, интенсивность боли нарастает постепенно. Это позволяет принять необходимые меры, чтобы не допустить ухудшения состояния организма. При спазме сосудов головного мозга симптомы зависят от скорости его наступления и продолжительности.
Постепенное ухудшение кровотока, помимо усиления болевых ощущений, сопровождается рядом специфических признаков. Это подступающая тошнота, чувство нехватки воздуха, учащенное сердцебиение, побледнение лица. Если спазм начинается ночью, сон становится беспокойным, прерывистым. В результате после пробуждения возникает ощущение «разбитости», которое приводит к раздражительности или же, напротив, к апатии.
При резком спазме сосудов мозга симптомы обычно проявляются внезапной бледностью, потливостью, онемением губ, похолоданием конечностей. Головная боль отличается значительной интенсивностью, носит различный характер, чаще всего – сжимающий или давящий. Нередко такое состояние сопровождается головокружением и рвотой, после которой может наступить некоторое улучшение самочувствия.
Спазм сосудов головного мозга, лечение
Периодически возникающий спазм мозговых сосудов значительно ухудшает качество жизни. Кроме того, он опасен развитием осложнений, наиболее грозным из которых является ишемический инсульт. Длительное нарушение кровоснабжения вызывает различные последствия, в зависимости от пораженного участка.
При возникшем спазме сосудов головного мозга лечение должно быть направлено, прежде всего, на нормализацию кровотока. Это достигается применением сосудорасширяющих и спазмолитических средств. Они способствуют снижению сосудистого тонуса, улучшению питания тканей, снятию болевого синдрома. После проведения подобных мер по снятию спазма сосудов головного мозга препаратами первой необходимости крайне важно выяснить причину его возникновения. Для этого необходимо пройти обследование, которое позволит найти «слабые места» в организме.
Дальнейшее лечение предусматривает параллельное воздействие на сосуды и на источник проблем с ними. Причин, вызывающих спазм, может быть несколько. Это и шейный остеохондроз, и сахарный диабет, и проблемы со щитовидной железой. Лечебные мероприятия, направленные на основное заболевание, уменьшают риск возникновения ишемии мозговых тканей. Для предупреждения спазма сосудов головного мозга препараты, назначаемые врачом, позволяют улучшать кровоснабжение тканей, препятствуя развитию инсульта.
Снять головную боль спастического характера можно посредством точечного массажа. Для этого следует проводить надавливание на точки, расположенные в височной ямке, на переносице, на середине бровей и на их внутренних уголках.
Как любое заболевание, сосудистый спазм легче предупредить, чем бороться с его последствиями. Лучшей профилактической мерой является активный здоровый образ жизни. Он предусматривает рациональное питание, разумные физические нагрузки, нормализацию режима сна и бодрствования. Очень полезны в качестве средств, предупреждающих спазм сосудов головного мозга, такие растения, как калина, черноплодная рябина, боярышник и многие другие. Отвары и настои, приготовленные из них, укрепляют стенки артерий и вен, а также способствуют удалению холестериновых бляшек.
Народные средства
Существует множество народных методов, которые применяют для укрепления сосудов:
- Смешайте в равных пропорциях ромашку, зверобой, бессмертник, почки березы и тысячелистник. На полный курс лечения вам понадобится по 1 стакану сухого сырья каждого лекарственного растения. 1 ст.л. сбора заливают 500 г кипятка и настаивают 2-3 часа. После этого настой процеживают, добавляют немного меда и принимают 2 раза в день — утром натощак и вечером перед сном. Курс лечения необходимо проходить каждые 4 года. Это средство очищает сосуды и восстанавливает их эластичность.
- Для укрепления сосудов можно принимать лекарство, приготовленное из чеснока и клюквы. Возьмите в равных пропорциях клюкву и чеснок, измельчите с помощью мясорубки или блендера и дайте настояться 3 дня. После этого смесь нужно тщательно отжать. В полученный сок добавляют немного меда (для улучшения вкусовых качеств) и принимают его перед едой по 1 ст.л. 2 раза в день.
- Возьмите ядра 5 грецких орехов, измельчите, добавьте 1 ст.л. меда и оставьте на 1 сутки. Это лекарственное средство следует принимать 4 раза в день по 1 ст.л. Курс лечения — 30 дней. Такую чистку сосудов проводят 2 раза в год.
Другие рекомендации, не связанные с употребление лекарственных средств:
- занимайтесь спортом: ходьбой, бегом, плаванием, но не переусердствуйте с выбором объема нагрузки;
- принимайте 1 раз в день контрастный душ и как можно чаще посещайте баню;
- постелите возле кровати массажный коврик для улучшения кровообращения в ногах;
- научитесь чередовать работу и отдых.
Какое обезболивающее при артрите применяют?
Артрит: коротко о главном
Заболевание соединительной ткани, которое носит системный характер и называется ревматоидным артритом, известно многим людям не понаслышке. Оно может поражать абсолютно все виды суставов, принося неприятные, болезненные симптомы. К большому сожалению, даже сегодняшний уровень развития медицинской науки и практики, не позволяет врачам установить причину возникновения заболевания. Единственный известный факт, что зарождается болезнь, как правило, после перенесённых сбоев и изменений в иммунной системе. Наиболее опасным считается начальный этап развития недуга, который проходит бессимптомно, незаметно, в хорошем самочувствии, именно поэтому пациент на протяжении длительного периода времени может даже не подозревать о наличии сложного заболевания.
Суть недуга заключается в том, что во время его развития, клетки иммунной системы ошибочно принимают клетки соединительных тканей организма за элементы чужеродного происхождения, как следствие, уничтожают их. Так как воспалительный процесс, деформирование и разрушение структур длятся годами, а то и десятками лет, они сопровождаются постоянным сильным болевым синдромом. Потому наиболее нужными лекарственными средствами по праву можно назвать обезболивающие препараты.
Как работают анальгетики?
При ревматоидном артрите обойтись без данной группы препаратов практически невозможно. Суть работы обезболивающих заключается в подавление болевой чувствительности в той области, которая поражена и нуждается в утолении дискомфортных ощущений, при этом под влияние не подпадают иные типы чувствительности, к примеру, такие как зрительная или тактильная.
Лечение недуга проводится разнообразными методами, чаще всего комплексно с использованием медикаментов, физиотерапии, лечебной гимнастики, контролем будничной активности, корректировкой режима дня и питания. Основой для комплексной, эффективной терапии становится приём лекарственных средств, которые назначаются исключительно специалистом в больнице, после проведения ряда необходимых обследований и анализов. Именно обезболивающее при артрите, становится первой помощью пациенту, так как, только устранив боль, появляется возможность применять иные средства.
Классификация анальгетиков
Обезболивающие при ревматоидном артрите являются востребованными в современном мире, потому многие фармакологические компании выводят на рынок значительное их количество и разнообразные виды. Основываясь на особых характеристиках, прежде всего все анальгетики можно разделить на две обширные группы: наркотические и ненаркотические. Обезболивающие таблетки при ревматоидном артрите принимают строго по графику, обращая особое внимание на временные промежутки, либо же по необходимости.
Оба вида лекарственных средств нацелены на утоление боли, с разницей в воздействии на организм. Наркотические обезболивающие или опиоиды, после приёма внутрь действуют на клетки спинного и головного мозга, так сказать «отключая поражённые места от общей системы нервов, волокон и окончаний. За счёт данного влияния купируется болевой синдром, происходит блокировка импульсов. Несомненный плюс данного типа анальгетиков – высокая эффективность и практически мгновенное воздействие. Но в случае необходимости стоит быть готовым к появлению побочных действий и эффектов. К опиоидам принадлежат: Морфинолог, Омнопон, Кодеин, Эстоцин, Налбуфин, Трамадол, Фентанил.Группа ненаркотических обезболивающих препаратов действует иным образом, оказывая влияние на особые ферменты, которые носят название ЦОГ1 и ЦОГ2 и являются причинным фактором, вызывающим основные симптомы. К ним относятся Пирамидон, Цитрамон, Ибупрофен, Бутадон, Фенацетин, Напроксен.
Крайне важным минусом, присущим всем используемым обезболивающим при артрите, является то, что они не лечат заболевание, а всего на всего снимают острую симптоматику. Помимо этого, при длительном приёме средств данной группы, может возникнуть привыкание, приводящее к тому, что медикамент либо перестаёт воздействовать, либо дозу приходится значительно увеличивать.
НПВС
Нестероидные противовоспалительные препараты повсеместно применяются, как часть комплексной терапии при опорно-двигательных нарушениях и недугах, таких как артроз, остеохондроз и ревматоидный артрит.
Плюсом данных лекарственных средств выступает то, что они воздействуют одновременно на два основные симптомы, снимают боль и воспалительный процесс. К таковым принадлежат: Вольтарен, Экотрин, Кетопрофен, Лорнокикам, Диклофенак, Этодолак, Флурбипрофен, Напроксен, Пироксикам и другие. Принимать эти обезболивающие можно при большинстве заболеваний связанных с опорно-двигательной системой, но особо эффективное действие они выявляют при ревматоидном артрите. Существенным их недостатком можно считать негативное влияние на желудок и кишечный тракт, которое происходит за счёт блокировки простагландинов, защищающих слизистую оболочку от жидкости пищеварительной системы, и одновременно имеют отношение к болевому и воспалительному синдромам. Таким образом, получается следующая ситуация, за счёт приёма нестероидных противовоспалительных препаратов симптомы болезни уменьшаются, но как побочный эффект слизистая, может стать чувствительной и уязвимой, повышается риск приобретения язвенных образований, открытия кровотечений, появления неполадок и проблем в работе ЖКТ.
Болезнь-модифицирующие антиревматические препараты (БМАРП)
Сравнительно новыми, но очень эффективными обезболивающими препаратами, предназначенными к использованию в лечении ряда особых недугов, таких как ревматоидный артрит, считаются БМАРП. Благодаря их применению, заболевание замедляет темп прогрессирования, либо вовсе прекращает развиваться далее, впредь не поражая ткани на глубинном уровне. Удивительная особенность данного средства – это способность сохранять суставные соединения, структуры и ткани невредимыми.
Болезнь-модифицирующие антиревматические препараты могут быть назначены пациентам, у которых диагностировали разрушения диартрозов, имеющие необратимый характер. Среди наиболее часто используемых: Азатиоприн, Лефлуномид, Циклоспорин, Метотрексат и многие другие.
БМАРП составили высокую конкуренцию как обычным анальгетикам, так и НПВП. Ведь именно от этого типа медикаментов не наблюдаются случаи привыкания или любые из побочных действий, присущие вышеуказанным средствам.
Болезнь-модифицирующие антиревматические препараты это обезболивающие лекарства медленного воздействия. Именно потому, чтобы увидеть позитивный результат необходимо принимать БМАРП на протяжении длительного периода времени. Но затем, полученный эффект от нескольких курсов терапии определённо будет замечательным и долгосрочным.
Биологические агенты в виде препаратов
Современным средствам нового поколения, которые отлично зарекомендовали себя в лечении ревматоидного артрита, а именно биологическим агентам следует уделить особое внимание. Это вид обезболивающих медикаментов модифицирующих биологическую реакцию, выведенных в сфере генетической инженерии от жизнедеятельных организмов (белки, вирусы, гены).
К данному типу средств относятся Ембрел, Оренция, Кинерет, Ритуксан, Актемра. На протяжении их приёма достигается важнейшая цель, а именно стимулируется природная реакция клеток тела на инфекционное заражение или заболевания.
Данная группа лекарственных средств имеет огромное значение для лечения ревматоидного артрита. В зависимости от биологических агентов, входящих в состав препарата, принцип действия заключается в следующем:
- Блокировке белка на внеклеточном уровне, вырабатываемого белыми кровяными тельцами, ставшего причиной воспалительных процессов;
- Подавлении белых активных клеток (Т-лимфоцитов), вследствие чего прерывается последовательная реакция, провоцирующая развитие воспалительных процессов;
- Блокировке белых кровяных клеток (а именно лимфоцитов группы В), которые ответственные за выработку антител, что присутствуют в организме пациента.
Применяя биологические агенты необходимо помнить о том, что приём таких лекарств также может сопровождаться побочными эффектами, такими как повышение риска получения инфекционных заболеваний.
Кортикостероиды
Ещё одни лекарственные средства, использующиеся для снятия симптоматики ревматоидного артрита, это кортикостероиды. Этот вид медикаментов имитирует свойства и воздействия кортизола, гормона вырабатывающегося эндокринными железами надпочечников. Данный эффект весьма важен, так как влияет на все системы организма, включая иммунную. Обезболивающие препараты входящие в эту группу: Бетаметазон, Дексаметазон, Триамцинолол, Преднизолон, Дипроспан.
Позитивный эффект от использования кортикостероидов наблюдается вследствие понижения количества липидных физиологически активных веществ, называющихся простагландинами, и нарушения степени взаимодействий между некоторыми лимфоцитами (В- и Т-клетками), участвующими в иммунном ответе. Таким образом, происходит контроль воспалительного процесса. Кортикостероид, как обезболивающее при ревматоидном артрите, имеет такие преимущества:
- Быстрое воздействие и ответная реакция организма;
- Мощное подавляющее воспаление действие;
- Эффективность при аутоиммунных недугах;
- Разнообразность форм выпуска (таблетки, спреи, микстуры, уколы, мази).
Среди побочных эффектов, что могут наблюдаться в результате применения кортикостероидов, основным считается повышение уровня уязвимости организма инфекциями. При проведении традиционного лечения ревматоидного артрита, приём данного обезболивающего назначается на продолжительное время и в незначительных дозах.
Заключение
Обезболивающие являются незаменимыми средствами, которые обязательно входят в комплексное лечение болезней опорно-двигательного аппарата. Они представлены многообразным, обширным спектром медикаментов, включая такие виды как: нестероидные противовоспалительные препараты и биологические агенты, болезнь-модифицирующие антиревматические препараты и кортикостероиды, обычные анальгетики. Наиболее позитивным аспектом, можно считать то, что для каждого клинического случая, опытный специалист, может подобрать средство, которое абсолютно подойдёт пациенту и впишется в индивидуальный курс лечения.
Гипертонус мышц представляет собой огромную проблему в области неврологии. Он сопровождается болевым синдромом, вторичными изменениями мышц и суставов, определенными ограничениями в движении, но главное — является следствием болезней нервной системы.
Мышечный гипертонус считают самым распространенным синдромом при заболеваниях нервной системы. Этот признак может стать ключевым при диагностике и выявлении болезни.
Патогенез гипертонуса и причины его возникновения
Различают спастический и ригидный виды повышенного тонуса мышц. Спастический вид распространяется неравномерно, избирательно. Ригидный (пластический) — спазмирует все мышцы сразу. Причины возникновения спастичности — пораженные нервные центры и двигательные пути, а ригидности — пораженный головной или спинной мозг.
О ригидности затылочных мышц читайте здесь.
Состояние спастичности характеризуется усиленным тонусом. В результате возникают речевые трудности, затруднения в нормальном движении. Вызвать это состояние могут:
- инсульт;
- ДЦП;
- травмы мозга;
- склероз;
- расстройства нервных импульсов.
Причиной могут послужить повреждения коркового мотонейрона и пирамидального тракта, гипоксия, энцефалит, менингит, фенилкетонурия.
Больные с ДЦП не всегда имеют повышенный тонус мышц, поскольку все функции берет на себя спинной мозг. Деформирование конечностей при этом синдроме возникает только по истечении времени.
Множественный склероз может сопровождаться сгибательной и разгибательной спастичностью. Ноги при этом слишком выпрямлены либо, наоборот, прижаты к телу.
Гипертонус мышц на фоне травм головы развивается через поврежденный ствол мозга, мозжечок и средний мозг. Пораженные центры деятельности рефлексов приводят к скованности, сжатию рук и ног.
Очень часто высокая мышечная активность сопровождается болями в области спины и ног. Во время движения происходит увеличение мышечного тонуса, что и усиливает болевые ощущения. Дискомфорт в области спины развивается через ишемию корешка позвоночника и в связи с другими причинами. А вот напряжение в ногах возникает после больших нагрузок. Боль локализуется в самой мышце.
Признаки повышения мышечного тонуса
Определить этот синдром не так и сложно. Симптомы гипертонуса у взрослых следующие:
- напряжение;
- малоподвижность;
- дискомфорт при движении;
- скованность мышц;
- мышечные спазмы;
- спонтанная двигательная активность;
- повышенные сухожильные рефлексы;
- замедленное расслабление спазмированных мышц.
Характерными признаками у детей являются нарушения сна, нестабильное эмоциональное состояние, потеря аппетита. Страдающие повышенным мышечным тонусом люди ходят на носочках, что говорит о запущенности болезни еще в детском возрасте.
Временные судороги у взрослого человека могут возникнуть после напряжения определенной мышцы. Процесс сопровождается тянущей болью. Такой эффект наблюдается часто после физических упражнений и нагрузок. Это касается и болей в спине. Человек при этом тугоподвижный и скованный. Присутствие таких симптомов может свидетельствовать о наличии серьезных заболеваний, а не только о мышечном тонусе.
В запущенных случаях мышечной спастичности пораженная мышца становится слишком плотной и не прощупывается. Любое механическое воздействие, даже массаж, вызывает сильный болевой синдром.
Когда симптомы становятся довольно явными, необходимо срочно проводить диагностику для точного определения диагноза.
Для этого нужно сдать анализ крови, сделать МРТ и ЭМГ. Консультация специалиста обязательна.
Комплексная терапия
Лечение мышечного синдрома включает в себя два этапа. Первый — преодоление основного заболевания, на фоне которого и возник повышенный тонус в мышце. Второй — коррекция уже существующей проблемы для облегчения терапии и нормального восстановления.
Окончательно снять симптомы может лишь комплексное лечение, которое включает фармакотерапию, массаж, лечебную физкультуру, психотерапию.
Медикаментозное лечение направлено на минимизацию болевого синдрома, нормализацию работы нервной системы. Методика терапии зависит от поставленных целей:
- облегчение какого-либо симптома;
- уменьшение спазмов;
- повышение активности и поддержание нормальной походки;
- облегчение движений.
Как основные препараты применяют миорелаксанты и нейролептики. Лечение может быть основано на одном препарате или их комплексе.
Метод электрофореза очень часто используют для лечения спастичности. Он способствует мышечному расслаблению и облегчению болей. Эффективен электрофорез на основе холинолитиков, релаксантов.
Кинезотерапия занимает практически главное место среди методов лечения спастичности. Лечение движением основано на лечебной гимнастике и постуральных упражнениях.
Благодаря физическим упражнениям появляется возможность для самостоятельных движений. Следует чередовать расслабление и напряжение и заниматься этим с самого начала болезни. Дополнить гимнастику массажем — правильное решение. Классические приемы необходимо выполнять медленно и с паузами. В отдельности массажировать разные группы мышц.
Популярность набирает и массаж по определенным биологическим точкам. Так появляется возможность вылечить локальный гипертонус. Точки выбираются в зависимости от поставленной задачи и функционального назначения.
Крайней мерой является хирургическое вмешательство. Операция проводится на головном или спинном мозге, периферических нервах, мышцах.
Ускорению реабилитации может поспособствовать психотерапия. Психологическое воздействие на больного придаст уверенности в завтрашнем дне, и увеличит шансы на выздоровление.
Как повысить тонус сосудов
Многие из нас знают, что вегетососудистая дистония (ВСД) – болезнь, одним из проявлений которой является снижение тонуса и замедление кровообращения в сосудах. Пониженный тонус сосудов приводит к недостаточному кровоснабжению и голоданию головного мозга. Как повысить тонус сосудов, читайте далее в статье.
Симптомы, указывающие снижение тонуса сосудов:
головная боль; головокружение; чувство сдавливания в висках; боль в глазах; постоянный упадок сил; беспричинные приступы страха;
Боли в области сердца и др. Чаще всего эти симптомы наблюдаются у прекрасной половины человечества. При изменениях погоды или гормональных скачках, происходящих ежемесячно, снижение артериального давления может быть довольно значительным.
Как повысить тонус сосудов?
Для этого необходимо выполнять ряд мероприятий, направленных на улучшение их состояния.
1) Регулярные физические нагрузки Чтобы повысить тонус сосудов, особенно рекомендуются подвижные игры на свежем воздухе, лечебная гимнастика, пеший туризм и пешие прогулки летом, коньки и лыжи зимой. Все эти виды спорта смогут повысить общий тонус организма. Важно помнить, что в основе физических упражнений лежит умеренность и регулярность нагрузок. Лучше заниматься понемногу каждый день, чем раз в месяц с большой нагрузкой. Во время тренировок, например, бег трусцой на длинные дистанции, усиливается кровообращение. Кровь насыщается кислородом, стенки сосудов становятся более эластичными, повышается их тонус.
2) Сосуды, как и организм в целом, любят воду Чтобы повысить тонус сосудов, стоит повысить потребление питьевой воды в объеме до 2-3 литров, в течение одного двух месяцев они станут более эластичными. Делайте контрастный душ или обливания. Чередования горячей и холодной воды тонизируют лимфатические и венозные стенки сосудов. Если у вас есть возможность, старайтесь больше плавать. Во время плавания идет насыщение мозга и клеток внутренних органов кислородом. Снижается частота сокращений сердечной мышцы, тонизируются сосуды.
3) Чтобы повысить тонус сосудов, спите не меньше восьми часов Отдыхайте не только после работы, но и если есть такая возможность, в середине дня, лучше до обеда, 30 – 40 минут будет достаточно. Этим вы сможете повысить стрессоустойчивость организма.
4) Старайтесь, по возможности избегать стрессовых ситуаций Во время стрессов сосуды становятся ломкими и хрупкими. Поддерживайте всегда положительный настрой. Планируйте свой дневной распорядок. Ходите на йогу, почаще выезжайте загород, на природу. Там чище воздух и больше кислорода.
5) Чтобы повысить тонус сосудов, откажитесь от курения и алкоголя Современной наукой абсолютно доказано, что алкоголь и никотин отрицательно влияют на нервную и сердечно-сосудистую системы организма.
6) Старайтесь повысить количество здоровой пищей. Соблюдайте диету Следите за весом, ведь ожирение негативно отражается на состоянии ваших сосудов. Не злоупотребляйте соленой, острой и жирной пищей. Ешьте больше овощей и фруктов. Значительно повысить тонус и укрепить стенки сосудов поможет витамин C, содержащийся в облепихе, цитрусовых, шиповнике и т. д.
7) Чтобы повысить тонус сосудов, используйте тонизирующие средства настойка элеутерококка: 5 капель настойки добавить в 1 столовую ложку сока; настойка лимонника китайского: принимайте по 20 – 30 капель, натощак перед едой 2 раза сутки. Перед применением растворите капли в столовой ложке воды; пейте больше чаев составленных из сборов лекарственных трав.

Известно, что от пониженного тонуса, страдают люди, у которых отсутствует позитивный настрой. Старайтесь приучить себя к положительным эмоциям. Ищите занятия, доставляющие вам удовольствие. Общайтесь с людьми приятными вам. Чтобы повысить тонус сосудов, заведите себе домашнего питомца. Радуйтесь всему, что вас окружает. Ходите в театры и кино. Читайте интересные книги. Все это окажет волшебное действие на тонус и как следствие укрепит сосуды.
Кавинтон: при каком давлении можно применять
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Кавинтон – сосудорасширяющий препарат широкого спектра действия, который улучшает функции некоторых отделов головного мозга. Это лекарственное средство используют для лечения различных патологий сосудистого характера. Как применять Кавинтон? В инструкции по применению указано, при каком давлении помогает лекарство. Давайте выясним, можно ли использовать препарат в педиатрии и какие противопоказания следует учитывать перед началом лечения?
- От чего помогает
- Инструкция по применению
- Применение при сосудистых заболеваниях
- Применение в педиатрии
- Противопоказания и побочные реакции
| Каптоприл при высоком давлении |
| Как принимать препарат Индап |
-
Андипал от высокого давления -
Избавляемся от гипертонии при помощи пластыря Hypertension Patch -
От чего помогает препарат Бетак: инструкция по применению -
От чего помогает
Кавинтон – препарат венгерского производства и содержит винпоцетин. Лекарство имеет широкий спектр действия – его применяют в лечении сосудистых, офтальмологических, неврологических заболеваний.
Кавинтон выпускают в таблетках молочного цвета с дозировкой 5 мг. На одной поверхности присутствует гравировка Cavinton. Помимо основного активного ингредиента, в составе присутствуют дополнительные компоненты, которые не влияют на терапевтическое действие. Кавинтон Форте содержит 10 мг активного вещества.
Кавинтон улучшает мозговое кровообращение и процессы обмена. Таблетки снижают давление, поскольку препарат подавляет деятельность кальциевых и натриевых каналов. После приема улучшается поглощение мозгом кислорода и глюкозы, что благотворно отражается на общем состоянии человека. В такой форме лекарство рекомендуют применять при хронических формах патологий.
Раствор для инфузий используют в виде капельниц для купирования острых состояний, когда необходима повышенная концентрация препарата. Представляет собой прозрачную жидкость, в составе которой присутствует винпоцетин, винная и аскорбиновая кислота, спирт, сорбитол.
Показания к применению:
- энцефалопатия;
- мигрень и головокружение, которая часто бывает при высоком давлении, сосудистых заболеваниях;
- ухудшение кровообращения после различного рода инсультов, на фоне атеросклероза;
- расстройство памяти, которое вызвано нарушением обменных процессов в тканях мозга;
- гипертония неясной этиологии;
- психические и неврологические отклонения у взрослых и детей;
- ухудшение состояния тонуса сосудов на фоне вегетососудистых патологий.
Кавинтон способствует улучшению речи, координации движений, его назначают для снижения негативных проявлений климакса. В офтальмологии препарат применяют для восстановления зрения при эмболии и тромбозе сосудов, устранения дегенеративных изменений в сетчатке и желтом теле, глаукоме различного происхождения. Лекарство помогает улучшить состояние при старческой тугоухости, избавиться от шума в ушах.
Средняя цена Кавинтона – 340–370 руб. Ближайший аналог – Винпоцетин, но специалисты считают его менее безопасным, поскольку он содержит больше алкалоидов. Винпоцетин стоит дешевле, но действует медленнее. Нейровин – имеет схожий состав и лечебное действие, но количество побочных реакций больше.
Инструкция по применению
Кавинтон от давления применяют в составе комплексной терапии при гипертонии – он снижает вероятность развития гипертонического криза. Пациентам с печеночными и почечными патологиями коррекция дозировки не требуется – можно проводить длительную терапию.
Как принимать Кавинтон:
- По 1 таблетке 5 мг 3 раза в сутки после еды, при необходимости суточную дозу увеличивают до 30 мг. Продолжительность терапии – 1–8 месяцев, заметный лечебный эффект наблюдается через 7–8 дней после начала приема. Препарат вызывает синдром отмены, поэтому при прекращении терапии дозировку следует снижать постепенно на протяжении трех дней.
- Для капельниц 20 мл препарата вводят с 500 мл физраствора или 5% раствором глюкозы раз в сутки. Чаще всего именно от раствора Кавинтона повышается давление. Раствор нельзя одновременно использовать с Гепарином.
- Запрещено использовать Кавинтон для внутримышечных уколов, вводить внутривенно струйно, использовать в неразведенном виде.
Случаи передозировки не зафиксированы. При подозрении на превышение дозировки следует сделать промывание желудка, принять активированный уголь.
На сколько единиц может понизить давление Кавинтон? Препарат действует мягко, поэтому снижение давление незначительное, в пределах 10–15 единиц. Поэтому особенно эффективен он на начальной стадии гипертонии – позволяет пить сильнодействующие препараты в меньшей дозировке. Можно ли принимать при сильно повышенном давлении? Кавинтон усиливает действие гипотензивных препаратов, что помогает быстрее нормализовать артериальное давление.
Применение при сосудистых заболеваниях
При каком давлении можно принимать Кавинтон? Препарат используют для понижения артериальных показателей. Повышение давления на фоне приема лекарства – индивидуальная особенность организма некоторых пациентов.
Многочисленные исследования показали высокую эффективность Кавинтона в лечении вегетососудистой дистонии. Препарат помогает нормализовать давление, устранить спазмы сосудов, головную боль, улучшает работу нервной системы.
Применение в педиатрии
Кавинтон часто применяют при внутричерепном давлении, гипоксии, энцефалопатии у детей. Хотя в описании указано, что использование лекарства для лечения пациентов младше 18 лет противопоказано.
Для купирования судорожных состояний у детей используют раствор Кавинтона внутривенно. Максимально допустимая суточная дозировка – 100 мг на 1 кг веса. Инъекции делают на протяжении 4–5 дней, после чего назначают таблетки – принимать их можно 1–3 месяца. Родители отмечают, что в целом препарат хорошо переносится детьми, но иногда возникает беспокойство и ухудшение качества сна.
Основные показания для применения Кавинтона в педиатрии – лечение тугоухости, устранение проблем со зрением, которые вызваны сосудистыми патологиями. Также лекарство включают в комплексную терапию при эпилепсии.
Противопоказания и побочные реакции
Лекарство противопоказано при кровоизлиянии в мозг, тяжелых формах ишемии, аритмии. В состав таблеток входит глюкоза, поэтому их не следует принимать людям с непереносимостью этого вещества. Раствор содержит сорбитол, поэтому его следует осторожно применять при сахарном диабете.
Побочные явления:
- при низком давлении возможно значительное снижение показателей;
- усиление проявлений аритмии, тахикардии;
- диарея, изжога, постоянная жажда, сильное чувство голода;
- ухудшение качества сна, слабость, приступы мигрени;
- аллергические реакции.
Хотя препарат и не должен повышать артериальное давление, некоторые врачи отмечают такое действие у своих пациентов. Кавинтон переносится хорошо, но поскольку он не только понижает, но иногда и повышает артериальные показатели, его не рекомендуют применять людям с неустойчивым давлением.
Во время приема Кавинтона следует полностью отказаться от употребления алкогольных напитков, лекарственных средств на основе этанола – препарат вызывает расширение сосудов, поэтому спирт будет всасываться в кровь гораздо быстрее.
Кавинтон – эффективный препарат, который используют в лечении различных сосудистых заболеваний. Врачи часто назначают его в качестве профилактического средства против инсультов. Влияние лекарства на артериальное давление незначительное – его используют в составе комплексной терапии при гипертонии, но и для людей с нормальным давлением оно безопасно.
Зачем вы кормите аптеки, если гипертония, как огня, боится обычную…
Табаков раскрыл уникальное средство против гипертонии! Чтобы снизить давление, сохранив сосуды, добавьте в…
https://youtu.be/gCE1NTwdlc0
Причины и лечение высокого нижнего давления
При измерении АД на тонометре появляются два показателя – систолического (верхнего) и диастолического (второй цифры). Первый показатель показывает уровень АД в момент сокращения сердечной мышцы, а второй – при расслаблении. Нормой считаются цифры 120/80 (допускаются незначительные отклонения). Высокое нижнее давление является симптомом многих серьезных патологий. Чтобы нормализовать его, сначала диагностируют и устраняют первопричину скачка.
Что такое повышенное диастолическое АД
Нормальное значение нижнего показателя – до 90 мм ртутного столбика. Если она превышена, это свидетельствует о том, что:
- сердечная мышца не полностью расслабляется;
- кровеносные сосуды находятся в повышенном тонусе;
- система кровообращения организма функционирует с перегрузкой.
Повышенное нижнее давление еще называют «почечным». Ведь оно связано с состоянием кровеносных сосудов, приводящихся в тонус ренином (веществом, вырабатываемым почками). Нарушение функционирования почек влияет на выработку фермента и провоцирует высокое нижнее давление.
В чем опасность повышенного диастолического АД
Верхнее и нижнее давление необходимо поддерживать в норме. Разница между показателями должна составлять 30 мм ртутного столбика. Если давление нижнее повышено (более 110) – это свидетельствует о:
- серьезных нарушениях в работе сердечно-сосудистой системы;
- утрате эластичности стенок кровеносных сосудов;
- возрастании рисков развития инфаркта или инсульта;
- прогрессировании атеросклероза с последующей закупоркой вен.
Если игнорировать повышенное артериальное давление, оно сказывается на самочувствии и работоспособности. Поэтому не стоит откладывать визит к врачу.
Симптомы патологии
Когда нижнее давление повышается, у человека проявляются типичные для гипертонии симптомы:
- головная боль;
- одышка;
- учащенное сердцебиение;
- боль в грудной клетке, локализирующая под лопаткой;
- шум в ушах;
- иногда – отеки конечностей.
Если нижнее повышенное и верхнее давление при этом в норме, пациент ощущает:
- как выступает холодный пот;
- дыхание затрудняется;
- пульс ускоряется;
- появляется головокружение.
Если артериальное давление нестабильно, необходимо пройти комплексное обследование (ЭКГ, УЗД). Иногда рекомендуется сделать доплерографию сосудов головного мозга. Бывают случаи, когда высокое нижнее давление диагностируется случайно – во время прохождения планового медосмотра. Таким людям необходимо пройти дополнительное обследование, чтобы выяснить причины и лечение аномалии.
Причины болезни
Если тонометр показывает, что верхнее и нижнее давление не в норме, необходимо повторить измерения, поменяв условия, выбрав другое время суток. Если давление высокое нижнее, а верхнее остается в пределах нормы по результатам нескольких измерений, необходимо обратиться к кардиологу. Комплексное обследование на начальном этапе развития патологии поможет избежать длительного лечения и предотвратить патологические изменения вен. Причин, повышающих тонус сосудов и провоцирующих повышенное АД, несколько:
- патологии почек, прогрессирующие из-за нарушения кровообращения этого органа (атеросклероз артерий, воспаление тканей, образование опухолей);
- нарушения функционирования щитовидной железы, провоцирующие усиление выработки гормонов. Нарушенный гормональный фон провоцирует активацию вегетативной нервной системы, приводящей вены в тонус;
- никотиновая зависимость становится причиной длительного спазма артерий;
- употребление алкоголя пагубно влияет на состояние вен. Спиртное постепенно снижает эластичность стенок, стимулирует процесс старения;
- атеросклероз;
- межпозвоночные грыжи, защемляя корешки нервных окончаний, провоцируют спазм артерий;
- стресс, провоцирующий выброс адреналина, заставляет сосуды сужаться.
Есть и другие причины, по которым давление и верхние, и нижнее отклоняется от нормы. Они основаны на увеличении количества крови в организме, из-за чего происходит перегрузка сердечно-сосудистой системы и сердечная мышца не может полноценно расслабиться. Эти причины, повышающие показатели тонометра, возникают из-за:
- патологии почек, нарушающей процесс выведения солей и жидкости из организма;
- нарушений функционирования эндокринной системы, провоцирующих рост уровня натрия и жидкости в тканях;
- лишнего веса и малоподвижного образа жизни;
- употребления соленой, копченой и жирной пищи.
При серьезных физических или эмоциональных нагрузках наблюдается нижнее повышенное АД у полностью здоровых людей. В таких случаях показатели тонометра нормализуются сами, без дополнительных мер.
Методы понижения высокого диастолического показателя
Если резко ухудшилось самочувствие, человек задумывается, как снизить проявление симптомов гипертонии, что делать, когда скорая помощь задерживается. Стабилизировать состояние, если повышенное нижнее АД, можно такими мерами:
- необходимо лечь лицом вниз, а на тыльную сторону шеи положить холодный компресс (помассировать участок шейных позвонков кусочком льда);
- выпить отвар из лекарственных растений, обладающих седативным действием (мята, мелиса, корень валерианы);
- быстро понижает повышенное нижнее давление настойка кедровых шишек.
Чтобы стабилизировать АД, если оно незначительно повышено, можно использовать ароматерапию и точечный массаж от давления. Кардиологи рекомендуют отказаться от употребления соли, копченых продуктов.
Как лечить повышенное диастолическое АД
Повышенное верхнее и нижнее АД нуждается в грамотном лечении, которое назначает врач после комплексного обследования пациента. Это длительный процесс, подразумевающий комплексный подход:
- диета. Пациент должен придерживаться рекомендаций диетолога и составленного списка разрешенных продуктов. Соблюдение диеты нормализует высокое давление в начальной стадии гипертонии без дополнительного приема медикаментов. Следует полностью исключить из рациона соленые продукты, обогатив его сухофруктами и блюдами, приготовленными на пару;
- двигательная активность. Если у человека малоподвижный образ жизни (сидячая работа), он должен позаботиться о нормализации процесса кровообращения в тканях – постараться каждый день прогуливаться пешком (на работу и домой). Если нет такой возможности – использовать разные виды массажа (предварительно согласовав с кардиологом). Полезно каждое утро выполнять комплекс физических упражнений;
- полный отказ от вредных привычек. Есть определенные врачами нормы употребления алкогольных напитков (200 мл красного вина, 50 мл водки или коньяка и т. п.). Это полезная для организма и сердечно сосудистой системы дозировка спиртного. Превышение рекомендованных доз чревато осложнениями;
- нормализация сна и режима дня. Необходимо спать минимум 8 часов в день, разбить меню на 5-разовый прием пищи и по возможности есть в одно и то же время.
Эти рекомендации нормализуют и верхнее давление, они помогут снизить проявления симптомов гипертонии. Если клиническая картина запущена, врачи назначают дополнительный прием лекарственных препаратов. Недостатком лекарств этого типа является внушительный список побочных эффектов и противопоказаний. Поэтому назначать их и определять схему лечения должен врач. Наиболее часто для нормализации диастолического АД используют:
- диуретики (выводят жидкость из организма, снимают отек тканей);
- бета-блокаторы. Препараты этой группы снижают действие адреналина, способствуют расслаблению стенок кровеносных сосудов. Действующие вещества лекарств способствуют полному расслаблению сердечной мышцы. Их не назначают пациентам с патологиями бронхов;
- антагонисты кальция. Эти препараты способствуют расширению кровеносных сосудов и расслаблению сердца на клеточном уровне;
- ингибиторы АПФ расширяют сосуды путем снижения концентрации ангиотензина крови;
- препараты-симпатолитики. Они снимают тонус периферических артерий.
Нарушение показателей тонометра – это следствие проявления серьезных патологий, которые необходимо вовремя диагностировать и начать лечение. Как показывает практика, чем раньше удается определить причину повышения диастолического АД, тем легче его нормализовать и подобрать эффективные меры терапии.
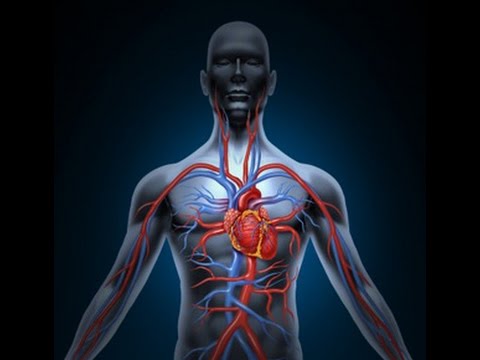
Гипотония сосудов головного мозга: клиника и лечение
Гипотония сосудов головного мозга – это состояние пониженного давления из-за снижения тонуса кровеносных сосудов. Уменьшение кровотока приводит к недостатку питательных веществ и кислорода в головных сосудах. В итоге появляется ряд неприятных симптомов.
Проявления гипотонии сосудов головного мозга
В зависимости от варианта развития болезни и клинической картины различают следующие виды гипотонии сосудов головного мозга:
1) Пониженный тонус мельчайших артерий в головном мозге приводит к увеличению давления крови в них. Стенки сосудов растягиваются. В области затылка или висков появляются головные боли.
2) Пониженный тонус вен в головном мозге становится причиной нарушения оттока венозной крови. Пациент остро ощущает это в положении лежа или сидя, когда опускает голову вниз. Характерный симптом – распирающая головная боль по утрам.
3) Некоторые пациенты жалуются на боли, локализованные в одной части головы. К ним добавляется тошнота, рвота, потемнение перед глазами.
Нормальный отток венозной крови в области головного мозга происходит при пробуждении человека после ночного сна. Во время отдыха вены расслабляются, в них накапливается некоторое количество крови. Когда человек встает с кровати, начинает двигаться, его мышцы сокращаются, а венозная кровь выталкивается в русло. Это приводит к повышению тонуса вен и небольшому увеличению артериального давления.
При венозной гипотонии с утра болит голова. После некоторой двигательной активности боль проходит. Пациент в течение дня чувствует себя относительно хорошо. Но ближе к вечеру ощущается усталость, спад активности, появляется сонливость, снижается работоспособность.
Клиника гипотонии сосудов головного мозга
Клиническая картина заболевания разнообразна. Одних пациентов настойчиво преследует какой-либо один признак. У других отмечается ряд симптомов.
Как распознать гипотонию?
1) Головная боль.
У некоторых пациентов голова может болеть несколько дней кряду. Таблетки не помогают. Иногда наблюдается зависимость боли от времени суток, проделанной работы, колебаний атмосферного давления, переедания, переутомления и т. д.
Головная боль при чрезмерном пульсовом растяжении артерий локализуется в висках и темени, в затылке, имеет пульсирующий характер. При нарушении оттока венозной крови из черепа голова болит в области затылка. Боль имеет давящий, нарастающий характер.
Эти проявления возможны из-за недостаточного кровоснабжения головного мозга. В результате развивается кислородное голодание, нехватка питательных веществ.
3) Зависимость самочувствия от погодных условий и атмосферного давления.
Смена погоды на пациентах с гипотонией отражается раздражительностью, обилием негативных эмоций, перепадами в настроении, депрессивными состояниями, нарушениями сна. Одни никак не могут выспаться, другие мучаются от бессонницы.
4) Боли в области сердца, нарушение сердечного ритма.
Недостаточное кровоснабжение головного мозга сказывается на сердечной деятельности пациента. Боль за грудиной появляется в состоянии полного покоя. То есть, она не связана ни с физической, ни с психической нагрузкой.
5) Ощущение нехватки воздуха.
Проблемы с кровоснабжением головного мозга приводят к нарушению кровотока в легких. Пациенты часто делают глубокие вдохи, зевают. По этой же причине у них темнеет в глазах, случаются обмороки, «не слушаются ноги» при резкой смене положения из горизонтального в вертикальное.
Характерные признаки венозной гипотонии:
онемение конечностей; ощущение «мурашек» в руках и ногах; холодные кисти и стопы; повышенная чувствительность к холоду и жаре.
Признаки хронической формы гипотонии:
снижение полового влечения, потенции у мужчин; нарушение у женщин менструального цикла.
Полноценное функционирование многих органов и систем зависит от нормальной работы головного мозга. Сбои внутри черепной коробки приводят к сбоям в организме.
Лечение гипотонии сосудов головного мозга
Подтверждает диагноз и назначает лечение кардиолог и невропатолог. Сначала пациенту нужно сдать следующие анализы:
общий анализ крови плюс биохимический; анализ крови на вязкость и скорость свертывания; ангиография сосудов головного мозга; допплерография сосудов.
Лечение заболевания комплексное.
1) Здоровый образ жизни, специальная диета плюс физические упражнения. И, конечно, каждодневные прогулки на свежем воздухе.
2) Для снятия симптомов – лекарственные препараты, содержащие кофеин.
3) Для поддержания тонуса сосудов – ноотропные лекарственные средства.
4) При депрессивных состояниях и мигренеподобных болях – препараты, активизирующие кровоток и укрепляющие стенки сосудов (Танакан, Стугерон, Энцефабол).
5) Для нормализации психологического состояния – успокоительные средства растительного происхождения (настойка элеутерококка, корень женьшеня, родиола розовая и др.).
6) Для укрепления сосудов – аминокислоты.
Еще раз повторимся: лечение гипотонии сосудов головного мозга должно быть комплексным.
Источники:
Http://proinsultmozga. ru/sosudy/kak-povysit-tonus-sosudov-golovnogo-mozga. html
Http://www. astromeridian. ru/medicina/pov_tonus_sosudov. html
Http://headnothurt. ru/lechenie-mozga/povyshen-tonus-sosudov-golovnogo-mozga-lechenie. html
Видео. Регуляция тонуса сосудов
Естественным образом на сосудистый тонус могут влиять всевозможные обстоятельства. Для организма, однако, очень важна стабильность, в том числе и в доставке крови.
Основой регуляции выступает оксид азота (NO), являющийся продуктом деятельности эндотелия. Выработка NO связана с изменением давления на стенки конкретного участка сосуда.
Повышение давления активизирует специальный набор энзимов (эндотелиальная синтаза оксида азота), который и стимулирует повышение выработки NO. Выделившийся оксид азота расслабляет мышечную ткань, стенки сосуда расширяются, давление внутри сосуда падает (то есть стабилизируется).
Регуляция бывает двух видов:
- Миогенная – зависит от того, в каком состоянии пребывает гладкая мускулатура сосудистой стенки и от того, какова степень ее растяжения (эффект Остроумова-Бейлиса).
- Метаболическая – этот тип реакции зависит от веществ, что использует организм для осуществления метаболизма. Эти вещества могут суживать сосуды, вследствие чего возникает недостаток О2 (гипоксия) или увеличение содержания СО2 в клетках крови (гиперкапния), а также способствовать появлению изменений в плазме крови. Данный вид ауторегуляции присущ сосудам головного мозга, сердца и легких – именно в этих частях она имеет возможность противоборствовать суживающему эффекту ЦНС.
Гладкие мышцы, которые являются частью кровеносных сосудов, имеют неравномерную структуру, то есть они разнообразны по своему характеру:
- Артерии насыщены гладкомышечными волокнами, благодаря чему их стенки сохраняют нужный диаметр, а также отвечают за сдерживание обструкции кровяного давления;
- Гладкомышечный слой венозных сосудов достаточно тонкий. Он не способен удерживать сопротивление кровяному давлению как артерия;
- В капиллярах слой гладкомышечных волокон полностью отсутствует. Сосуды могут менять свой просвет, в зависимости от воздействующих на них факторов.
Поддерживают нормальную и бесперебойную функциональность этих процессов некоторые механизмы:
- Местные – получили свое название исходя из того, где они осуществляются. По сути, все действия происходят на уровне самих стенок, которые вырабатывают биологически активные вещества (БАВ), которые впоследствии обретают свойство реагировать на перемены, происходящие с артериальным давлением, раздражители механического характера, воздействие различных препаратов, которые присутствуют в организме и влияют на гладкомышечные слои сосудов, вызывая их сокращение или расслабление;
- Гуморальные – за их работу в ответе некоторые гормоны, воздействующие на волокна сосудистой стенки, они имеют суживающий или расширяющий эффект. К первой группе относятся – ренин, вазопрессин, тироксин, ко второй – адреналин (воздействует на альфа1-адренорецепторы и бета1-адренорецепторы). Следует отметить, что адреналин также может суживать сосуды.
- Нервные – все действия относительно регуляции тонуса кровеносных сосудов обеспечиваются парасимпатическим и симпатическим отделами вегетативной нервной системы. От парасимпатического отдела зависит расширяющее действие. Если говорить о втором, то его действие может быть направлено как на снижение тонуса сосудов, так и в противоположную сторону.
Если речь идет о том, что повышен сосудистый тонус – зачастую имеются ввиду артерии. Как известно, именно на волокна сосудистой стенки осуществляется самая большая нагрузка, сдерживающая двигающуюся под давлением кровь.
Также, они изменяют свой диаметральный размер, когда на них воздействует какой-либо раздражительный фактор. Остальные кровеносные сосуды такой способности лишены.
Справочно. Возникшее нарушение регуляции тонуса кровеносных сосудов прежде всего влияет на работу сердечно-сосудистой системы, вызывая целую цепочку нарушений.
Нарушение тонуса кровеносных сосудов может быть вызвано рядом причин, носящих различный характер. Иногда, кажется, что, то или иное действие вряд ли способно вызвать нарушение тонуса, но человеческий организм устроен так, что все в нем взаимосвязано.
Важно. Какой-либо внешний раздражитель, как например – переезд в другую страну, нервозность, злость может вызвать учащенное сердцебиение, что соответственно приводит к нагрузке на сосудистые стенки. И таких причин, которые влияют на тонус сосудов достаточно много.
Среди таких факторов можно выделить следующие:
- Генетическая предрасположенность. К этому относится наследственность, именно она отвечает за характер, строение сосудов;
- Психоэмоциональное состояние человека – оно зависит от семейных взаимоотношений, начиная с первых годов жизни, рабочих отношений, социальной среды;
- Внутриутробная гипоксия часто становится причиной развития нарушения тонуса кровеносных сосудов;
- Влияние на организм токсинов – сюда относится отравление химическими элементами, алкогольная и наркотическая интоксикация и многое другое;
- Травмы черепа;
- Расстройства, вызванные влиянием гормонов;
- Инфекции, и в большинстве случаев нейроинфекции;
- Хронический стресс и потрясения эмоционального характера;
- Изменение часового пояса и климатических условий;
- Нарушения липидного и углеводного процессов, что в свою очередь вызывают развитие атеросклероза и сахарного диабета;
- Сидячий образ жизни;
- Лишний вес.
Все эти причины становятся тем спусковым механизмом, который провоцирует возникновение ряда патологий, возникающих в ответ на то, что происходит изменение, влияющее на тонус сосудов.
К ним относятся:
- Артериальная гипертензия (повышение артериального давления);
- Атеросклероз;
- Ангионевроз (болезнь нервных сосудов);
- Вегето-сосудистая дистония;
- Сахарный диабет.
Но, если посмотреть на это под другим углом, все вышеперечисленные факторы будут оказывать влияние на сердечно-сосудистую систему. В качестве примера можно привести артериальную гипертензию – это заболевание, сопровождающееся понижением тонуса сосудов головного мозга.
Как правило, этот процесс способствует появлению первичной венозной дистонии. Это говорит о том, что на самом деле сложно разобраться, что дает старт этим процессам, а что есть уже прямым следствием.
Если тонус сосудов головного мозга повышен, то об этом могут свидетельствовать следующие признаки:
- Возникают боли в голове в области висков, лба, затылочной части и всей головы;
- Могут появляться внезапные головокружения;
- Слабость во всем теле, повышенная утомляемость, приступы тошноты;
- Шум в ушах, проблемы с памятью и нарушение речи;
- Потливость, внезапная бледность.
Повышение тонуса сосудов, что приводит к резкому ухудшению самочувствия, может произойти по многим причинам. Это могут быть причины как бытового, так и медицинского характера. К бытовым причинам можно отнести:
- Постоянные переутомления и недосыпания, повышенные нагрузки на организм;
- Слишком частое употребление тонизирующих и бодрящих напитков, таких как крепкий кофе или чай;
- Неумеренное употребление алкоголя, курение;
- Долгое пребывание в непроветриваемом, душном помещении.
- Стрессы или сильные эмоции.
Неполадки в здоровье тоже могут быть причиной возникновения спазмов сосудов головного мозга. К наиболее частым можно отнести:
- Гормональные нарушения, связанные с неполадками в работе щитовидной железы;
- Вегето-сосудистая дистония;
- Атеросклероз и остеохондроз;
- Нарушения в работе сердца и почек;
- Повышенное артериальное давление.
Повышенный тонус внутримозговых сосудов нельзя оставлять без внимания – это недомогание не только способно вызвать различные осложнения, но в запущенных случаях может привести к такому опасному недугу как ишемический инсульт.
Кровеносная система человека представлена артериальными, венозными сосудами и капиллярами. Анатомическое строение сосудистых стенок определяет их тонус, от которого зависит кровоснабжение того или иного органа и уровень артериального давления.
Недавно я прочитала статью, в которой рассказывается о препарате Холедол для чистки сосудов и избавления от ХОЛЕСТЕРИНА. Данный препарат улучшает общее состояние организма, нормализует тонус вен, препятствует отложению холестериновых бляшек, очищает кровь и лимфу, а также защищает от гипертонии, инсультов и инфарктов.
Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. Изменения я заметила уже через неделю: постоянные боли в сердце, тяжесть, скачки давления мучившие меня до этого — отступили, а через 2 недели пропали совсем. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Тонус сосудов – это степень напряжения сосудистых стенок, которая поддерживается их гладкомышечным слоем. Гладкомышечный слой в сосудистых стенках артерий, вен и капилляров имеет разную выраженность:
- в артериях он наиболее выражен, благодаря чему способен оказывать сопротивление давлению крови и постоянно поддерживать их просвет;
- в венах гладкомышечный слой тонкий, поэтому не способен оказывать сопротивление давлению крови и поддерживать просвет вен;
- в стенках капилляров гладкие мышцы отсутствуют.
Тонус сосудов поддерживается двумя механизмами его регуляции:
- Нейрогенным (под воздействием нервных импульсов);
- Миогенным (при спонтанном сокращении гладких мышц сосудистых стенок).
При травмах, операциях, инсультах, расстройствах вегетативной нервной системы, интоксикациях, некоторых инфекционных и эндокринных заболеваниях может нарушаться нейрогенная регуляция тонуса сосудов.
Тогда обеспечение постоянного тока крови берут на себя гладкомышечные волокна сосудистых стенок. Такая саморегуляция называется базальным тонусом сосудов. Базальный тонус сосудов обеспечивается миогенным механизмом регуляции.
Различают такие виды нарушений тонуса сосудов, как гипотонус и гипертонус.
Гипотонус (гипотония) сосудов – это понижение напряженности сосудистой стенки, вследствие чего отмечается снижение скорости тока крови и падение артериального давления.
Симптомы гипотонуса отличаются в зависимости от вида сосудов и органа, который они питают кровью. Гипотонии часто подвержены артерии и вены головного мозга.
Понижение тонуса мелких церебральных артериальных сосудов приводит к повышению притока крови к головному мозгу. Во время систолы сердца происходит растяжение стенок артерий, что приводит к появлению пульсирующей головной боли.
Методы нормализации сосудистого тонуса
Кровеносная система человека представлена артериальными, венозными сосудами и капиллярами. Анатомическое строение сосудистых стенок определяет их тонус, от которого зависит кровоснабжение того или иного органа и уровень артериального давления.
Недавно я прочитала статью, в которой рассказывается о препарате Холедол для чистки сосудов и избавления от ХОЛЕСТЕРИНА. Данный препарат улучшает общее состояние организма, нормализует тонус вен, препятствует отложению холестериновых бляшек, очищает кровь и лимфу, а также защищает от гипертонии, инсультов и инфарктов.
Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. Изменения я заметила уже через неделю: постоянные боли в сердце, тяжесть, скачки давления мучившие меня до этого — отступили, а через 2 недели пропали совсем. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Спастическая кривошея
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
Спастическая кривошея или цервикальная дистония представляет собой неврологическое заболевание, которое сопровождается повышенным тонусом мышц шеи, вследствие чего голова принимает неестественное положение. Патологический процесс развивается в возрасте 20-40 лет, причем у женщин в 2 раза чаще, чем у мужчин. В таком случае говорят о приобретенной форме заболевания. Возникновение цервикальной дистонии на первом году жизни ребенка связано с врожденной природой болезни. У грудных детей патология занимает третье место по возникновению пороков опорно-двигательной системы после врожденного вывиха бедра и косолапости. По статистике, на 10 тысяч населения приходится один больной, страдающий спастической кривошеей.
Причины
Современные медицинские исследования указывают на то, что причиной заболевания является нарушение работы экстрапирамидной системы головного мозга, которая отвечает за стереотипные движения. Другими словами, такие движения возникают без волевых усилий человека, доведены до автоматизма в процессе развития организма для облегчения жизнедеятельности. При нарушении в экстрапирамидном участке мозга синаптической передачи между нервными клетками и физиологического синтеза медиаторов – посредников проведения нервного импульса – формируется повышенный тонус (гипертонус) подконтрольных мышц шеи.
Причины появления патологии у взрослых:
- нейроинфекции;
- интоксикации медикаментами;
- вредные условия профессиональной деятельности;
- нарушение мозгового кровообращения;
- церебральный паралич;
- опухоли головного мозга;
- эндокринные нарушения (гипертиреоз);
- хорея;
- генетический фактор.
В последние годы доказана роль шейного остеохондроза в формировании цервикальной дистонии по рефлекторному типу, так называемая периферическая форма.
Причины появления патологии у грудных детей:
- интоксикация во время внутриутробного развития лекарственной или инфекционной природы;
- неправильное положение плода в полости матки;
- внутриутробная гипоксия;
- травмы головы во время родовой деятельности.
При врожденной форме болезни патологические изменения диагностируются в первые месяцы после рождения ребенка.
Клиническая картина
В 70% случаев заболевание носит приобретенный характер и поражает взрослых людей трудоспособного возраста. Патологический процесс начинается остро или постепенно в течение нескольких месяцев. Второй вариант встречается гораздо чаще. Симптомы спастической кривошеи обычно дебютируют с периодических болей в области шеи, которые со временем приобретают постонный характер. Вследствие гипертонуса кивательной, трапециевидной, ременной мышцы шеи и верхней половины туловища голова принимает нефизиологическое положение и наклонена в сторону патологии. Кроме наклона, голова поворачивается в ту или иную сторону, что позволяет выделить следующие формы болезни:
- тортиколлис – патологический поворот головы в сторону гипертонуса;
- ретроколлис – патологическое запрокидывание головы;
- антеколлис – патологический наклон головы или выдвижение шеи вперед;
- латероколлис – патологический наклон головы в сторону плеча.
Обычно встречаются смешанные формы заболевания, когда голова принимает нефизиологическое положение с наклоном и ротацией в сторону.
На начальном этапе патологического процесса больной может корректировать положение головы и усилием воли возвращать ее в правильную позицию. Прогрессирование заболевания вынуждает прибегать к помощи рук. Касание пальцами лба, подбородка, затылка или обматывание шеи теплым шарфом помогает вернуть голову в физиологическое положение. В далеко зашедших случаях свободные движения шеи становятся невозможными, поворот головы сопровождается интенсивными болями.
Цервикальная дистония характеризуется непроизвольными движениями мышц шеи. В зависимости от специфики сокращения мышечных волокон различают следующие формы заболевания:
- тоническая – мышцы находятся в постоянном тонусе, напряжены, движения головой имеют малую амплитуду и практически незаметны;
- клоническая – мышцы сокращаются, наблюдается большая амплитуда движений головой по типу многократных кивков или поворотов.
Иногда развивается двусторонняя кривошея, при которой поражаются мышцы правой и левой половины шеи. При этом положение головы остается нормальным, так как симметричный спазм мышечных волокон работает в противовес друг другу. Однако нормальные движения шеи затруднены и болезненны. При любой форме заболевания пальпация (ощупывание) шеи в участке поражения выявляет уплотнения и повышенную чувствительность мышц.
Проявление врожденной спастической кривошеи при несвоевременной диагностике и лечении вызывает тяжелые анатомо-физиологические нарушения и задерживает развитие ребенка.
На первом месяце жизни в области гипертонуса мышц шеи формируется плотный валик, кожа над образованием не изменена. Затем появляется патологический наклон головы в сторону поражения.
Вследствие активного роста и развития ребенка в этом периоде жизни, а также прогрессирование заболевания приводит к следующим последствиям:
- деформация костной структуры черепа и грудины;
- нарушение работы органов грудной клетки;
- ограничение подвижности головы;
- асимметрия лица (глаз, бровей, ушей);
- деформация ключицы;
- приподнятое положение плечевого пояса на стороне поражения;
- стойкое укорочение кивательной мышцы;
- сколиоз шейного и грудного отдела позвоночного столба;
- задержка психического и физического развития.
Симптомы заболевания менее выражены во время сна, в положении лежа и при поддержке головы руками. Клинические проявления усиливаются при ходьбе, выполнении повседневной работы, в условиях эмоционального напряжения и стресса. Следует помнить, что прогрессирование кривошеи вовлекает в патологический процесс здоровые мышцы, что значительно ухудшает течение заболевания и его прогноз. Тяжелые случаи болезни нарушают социальную адаптацию больных, вызывают явные косметические дефекты головы и шеи, приводят к появлению инвалидности.
Тот самый запрещенный к показу выпуск, за который Эрнст уволил Малахова!
Суставы и хрящи вылечатся за 14 дней с помощью обычного…
Лечебная тактика
Консервативная терапия заболевания имеет трудности в связи с кратковременным или недостаточно эффективным действием медикаментов, что требует постоянного контроля состояния и повторных курсов лечения. Назначают препараты, которые уменьшают возбудимость ответственных центров экстрапирамидной системы, снижают проведение нервных импульсов к пораженным мышцам шеи, успокаивают нервную систему. Если не удается достичь положительного эффекта лекарственными средствами, прибегают к оперативному вмешательству.
Консервативная терапия
Для лечения грудных детей применяют лекарственные средства по строгим показаниям в допустимых возрастных дозировках, массаж с тепловыми процедурами, правильную укладку в кровати, иммобилизацию шеи гипсовым воротником.
Лечение спастической кривошеи консервативными методами взрослых пациентов включает следующие назначения:
- холинолитики или центральные холиноблокаторы – норакин, циклодол, акинетон;
- противосудорожные средства – клоназепам, финлепсин;
- миорелаксанты – баклофен, мидокалм;
- антидепрессанты – азафен, прозак, толоксатон;
- препараты ботулотоксина – ботокс, ксеомин, диспорт.
Инновационным способом медикаментозного лечения заболевания является применение лекарственных средств, созданных на основе ботулотоксина. Их вводят при помощи инъекций в спазмированные мышцы, что вызывает их расслабление и нормальное функционирование в период от 3-х до 6-ти месяцев. По истечении указанного срока введение препарата повторяют, лечение проводят в течение многих лет.
После курса медикаментозной терапии приступают к восстановительному периоду лечения. Он направлен на закрепление положительного эффекта, достигнутого лекарственными препаратами. В последнее десятилетие с высокой эффективностью применяют методы мануального воздействия на воротниковую зону (шея, надплечья, верхняя часть спины) и рефлексотерапию по древним китайским методикам. Расслабляющий массаж и иглоукалывание (акупунктура) устраняют болезненные ощущения, активируют обменные процессы в мышцах, восстанавливают нормальную двигательную активность шеи, улучшают кровоток по церебральным и позвоночным артериям.
Заключительный этап терапии включает проведение лечебной гимнастики для укрепления шейного отдела позвоночника и повышения эластичности мышц в области шеи и туловища. Это помогает устранить патологический двигательный стереотип, сформированный во время проявления симптомов кривошеи – непроизвольные движения головой, лицевые тики, подъем плеча на стороне гипертонуса мышц. Кроме того, назначают психотерапию и аутотренинги, направленные на концентрацию воли пациентов к выздоровлению и нормализацию эмоционального состояния.
Оперативное вмешательство
Хирургические методы лечения назначают при неэффективности консервативной терапии и тяжелом течении болезни. Классическим способом оперативного вмешательства считается пересечение кивательной мышцы шеи или нерва, который ее иннервируют. Однако такие методики в современной медицине проводят редко из-за возникновения осложнений. Инновационным методом хирургического лечения считаются стереотаксические операции, которые эффективно снимают мышечный спазм шеи путем непосредственного воздействия на экстрапирамидную систему.
Процедура заключается в проведении к ответственным участкам мозга электродов через маленькие отверстия в черепной коробке. По электродам к тканям мозга подводится высокочастотный ток в 130-150 Гц, который предотвращает образование патологических нервных импульсов и устраняет симптомы цервикальной дистонии. Положительный опыт подобных хирургических вмешательств доказал возможность эффективного лечения заболевания. Стереотаксические операции не вызывают тяжелых осложнений, характеризуются быстрым восстановительным периодом, назначаются взрослым и пациентом детского возраста.
Спастическая кривошея нарушает нормальный уклад жизни, затрудняет самообслуживание, лишает трудоспособности, вызывает глубокие эмоциональные травмы вследствие косметических дефектов лица. Прогрессирование болезни приводит к поражению больших мышечных групп шеи и туловища, что ухудшает качество жизни и способствует появлению инвалидности. В настоящее время существуют эффективные методы консервативной и хирургической терапии, способные поддерживать нормальное состояние пациентов и устранять симптомы болезни. Своевременно начатое лечение предупреждает развитие осложнений и улучшает прогноз для выздоровления.
Добавить комментарий
Моя спина.ру © 2012—2019. Копирование материалов возможно только с указанием ссылки на этот сайт. ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям