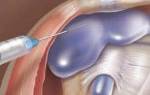
Грудино-ключичный сустав – это одно из основных сочленений пояса верхней конечности, которое создает прочный и надежный каркас для плечевого сустава, прикрепляющего руку человека к грудной клетке. Несмотря на высокую прочность сочленения, оно одновременно является и очень гибким, что позволяет двигаться ключице, а с ней и всей верхней конечности в трех разных плоскостях.
Благодаря этому суставу, человек может поднять руки вверх, завести их за голову, осуществлять вращательные движения в плечах. Если функция грудино-ключичного сочленения страдает из-за травмы или заболевания, то и движения в плечевом суставе в полном объеме становятся невозможными.
Грудино-ключичный сустав имеет как бы двойное значение. С одной стороны, он ограничивает подвижность в поясе верхней конечности, обеспечивая ее стабильность, а с другой – помогает выполнять руке высокоамплитудные движения.
Анатомия суставов ключицы
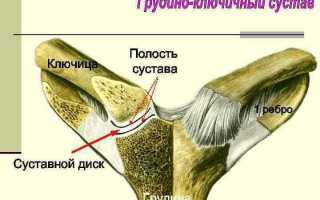
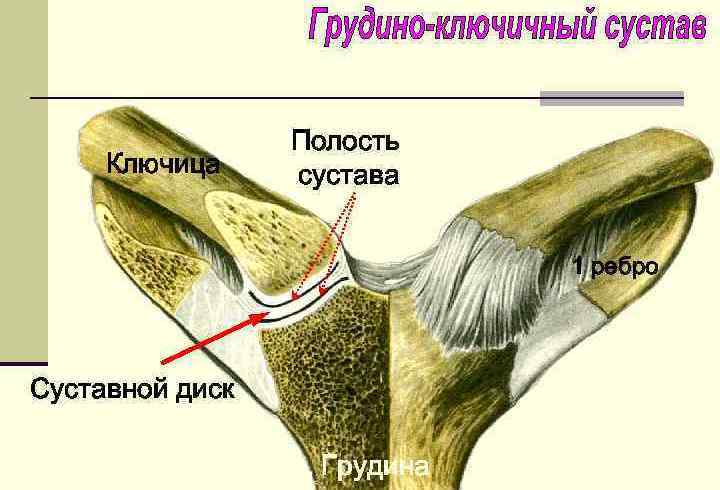
Ключичное сочленение – сустав, который образован ключичной вырезкой и грудинным концом ключицы. Гиалиновый хрящ покрывает поверхности костей, однако не обеспечивает полного соответствия формы двух элементов. Это обуславливает тот факт, что со временем движения становятся более затрудненными, а иногда и вообще невозможными.
Природа помогает решить данную проблему доступными ей способами. Внутрисуставный диск, расположенный между двумя костями, прикрепляется к капсуле и разделяет сустав на две части, исключая тем самым трение костей и их деформацию.
Поверхность сустава покрыта плотной капсулой, а также уплотнена довольно прочными связками:
- грудино-ключичной;
- реберно-ключичной;
- межключичной.
Все связки различны по форме и выполняемым функциям, они ограничивают движение ключицы в определенном направлении.
Грудино-ключичный сустав — особенности классификации
Но, если углубляться в анатомические термины и расшифровки, то можно понять следующее:
- Плоское сочленение не имеет такой большой амплитуды движений, как грудино-ключичный сустав.
- В описании шаровидных сочленений упоминается очень высокая амплитуда, совсем не такая, как у данного узла.
- Поэтому принято приписывать этот сустав к седловидному описанию, а по строению он является простым или комплексным.
Вот описание классификаций, которые относятся к articulatio-sternoclavicularis:
- Простой — образован при помощи одной или двух узловых поверхностей.
- Комплексный — дополнен внутри суставной капсулы специальными хрящами, которые обеспечивают конгруэнтность. У этого сустава таким дополнительным компонентом выступает хрящевой диск.
- Седловидный суставной узел — состоит из 2-х суставных поверхностей, которые расположены друг над другом. Одна кость движется вдоль другой, благодаря чему обеспечивается отличное скольжение, необходимое для выполнения движений руками.
Articulatio-sternoclavicularis — это один из самых подвижных узлов в нашем организме. Воздействие извне на этот узел может привести к травмированию. Если своевременно не лечить такую или другие травмы, то в итоге может развиться артроз или артрит. От чего еще могут возникнуть эти заболевания и как с ними бороться, читайте в статье по этой ссылке. Берегите свои суставы и будьте здоровы!
Причины и механизм развития артрозов ключицы
Основная причина нарушения работы сустава – изнашивание сочленения. Такой процесс может происходить в силу интенсивной физической работы человека. Подвержены развитию патологии грузчики, шахтеры, кузнецы. В процессе осуществления своей деятельности представители данных профессий испытывают перегрузки плеча. У них заболевание может развиться даже в достаточно молодом возрасте.
Боль в ключице
Другие причины болезни заключаются в травмировании сустава, деформировать который очень просто. Это не проходит бесследно: человек приближается к остеоартрозу. Полученные растяжения, вывихи, переломы ключицы не должны оставаться без внимания. Обязательным должно быть обращение к врачу и выполнение всех его рекомендаций.
Внимание! При травме ключицы особенно важно в течение некоторого времени соблюдать постельный режим, не перегружать сустав физическими упражнениями.
Причины
Как и при деформирующем артрозе другой локализации, факторы вызывающие патологию описываемых сочленений, могут значительно отличаться у разных пациентов. Возможные причины остеоартроза:
- Пожилой возраст.
- Женский пол.
- Период менопаузы.
- Наследственная предрасположенность.
- Высокие нагрузки на верхнюю конечность.
- Травмы соответствующего сочленения.
- Обменные заболевания.
- Артриты инфекционной природы.
Перечисленные факторы могут вызвать патологию как в отдельности друг от друга, так и комбинируясь между собой.
Симптомы
Артроз грудино-ключичного сочленения проявляет себя следующими симптомами:
- проявлением боли в области шеи и плеча, при этом возникать неприятные ощущения могут даже в состоянии покоя, а при попытке отодвинуть плечо боль усиливается;
- утомлением, возникающим на фоне даже небольшой умственной или физической активности;
- ограниченностью в движении плечом в результате сокращения мышц предплечий;
- распространением суставной боли на всю руку;
Боль в руке
- появлением звука, напоминающего хруст, в районе плеча.
Болевые ощущения могут быть более или менее интенсивными, однако при напряжении, вызванном кашлем, чиханием, боль может становиться более выраженной. Симптоматику артроза нельзя оставлять без внимания.
Повреждения
Благодаря своему поверхностному расположению и роли в движениях между костями и суставами плечевого пояса и туловища, сама ключица и суставы, прикрепленные к ней, часто подвергаются переломам и вывихам. Вывих происходит в результате резких движений плечевого пояса кзади или книзу и кзади. При этом разрывается передняя связка, образуя подвывих. При более сильном воздействии на это сочленение разрываются все связки, выпуская ключицу из суставной ямки, образуя вывих этого сустава, что легко распознается по внешним признакам.
Диагностика
Назначение правильного лечения возможно только при условии хорошей диагностики. Она должна быть не только грамотной, правильной, но и своевременной. Осуществляется исследование организма с помощью следующих методов:
- рентгенография;
- компьютерная томография;
- МРТ;
- рентген;
- лабораторные исследования, которые могут подтвердить или опровергнуть инфекционную природу заболевания.
После того, как врачом получены все данные о состоянии здоровья пациента, он оценивает степень тяжести патологии и принимает решение о назначении курса терапии. Лечение в соответствии с подобранной схемой начать нужно незамедлительно.
Диагностические методы
Причины заднего (А) и переднего (В) вывихов грудинного конца ключицы
При получении травмы рекомендуется безотлагательно обратиться в медицинское учреждение, чтобы исключить вероятность переломов и серьезных повреждений.
Например, подвывих в суставе докторам удается определить на глаз, сравнивая положение ключицы с обеих сторон. Пальпация при этом болезненная, поэтому точно подтвердить диагноз удается при помощи рентгенограммы, выполненной в косой проекции.
При острых вывихах наблюдаются резкие и сильные боли, которые в значительной степени усиливаются при боковой компрессии. Также наблюдается вынужденное положение конечности – Пациент удерживает руку на груди, поддерживая ее здоровой рукой. Укороченной может показаться область плечевого сустава. Некоторые пострадавшие отмечают усиление болей при супинации предплечья.
Рентгенограмма. Задний вывих грудинного конца правой ключицы
Инструментальное исследование при помощи рентгенографии с бочкообразной грудной клеткой и короткой шеей бывает затруднено. В этом случае рекомендуется использовать боковую проекцию по Heining. Информативными получаются снимки при наклоне трубки аппарата на 40 градусов в краниальную сторону по принципу Rockwood: пациент должен прилечь на спину, луч направлен на грудную клетку, интервал между трубкой и грудью 1 м 20 см.
Эффективна рентгенография по Rockwood в комплексе со стрессовым тестом. Для этого руку с поврежденной стороны укладывают на грудину в положении максимального приведения, далее осуществляется ее натяжение в противоположную сторону относительно локтевого сустава.
Еще один информативный метод – компьютерная томография (КТ). С его помощью удается диагностировать любую степень смещения ключицы спереди и сзади, а также внесуставные переломы грудинного конца ключицы. При необходимости можно использовать контрастирующие вещества, что позволяет отобразить на встроенном мониторе оборудования сосуды и их связь со смещением кзади медиальным концом ключицы. Большой информативности удается достичь в сочетании со стрессовым тестом.
К магнитно-резонансной томографии целесообразно прибегать, если требуется оценить степень повреждений мягких тканей и стабилизирующих сегментов. Для этого применяют аксиальные, сагиттальные и коронарные проекции. Наиболее информативной оказывается коронарная проекция, она позволяет оценить состояние межключичных и реберно-ключичных связок, внутрисуставного диска и суставных поверхностей.
Лечение
Лечением данной патологии занимается артролог. Специалист этого очень узкого профиля есть далеко не в каждой поликлинике, поэтому подобную проблему помогают решить ортопеды, хирурги, ревматологи.
Лечение артроза акромиально-ключичного сустава может быть как медикаментозным, так и хирургическим, что находится в прямой зависимости от состояния пациента, степени тяжести заболевания и желания больного. Если выбран консервативный путь терапии, то оправданными считаются массаж, гимнастика, физиотерапия, использование лекарственных препаратов и назначение ЛФК.
Медикаментозное лечение
При медикаментозной терапии чаще всего назначают следующие группы средств:
- хондопротекторы, которые могут частично или полностью восстановить поврежденный хрящ (Глюкозамин, Артра, Алфлутоп, Структум);
- противовоспалительные препараты (нестероидные), с помощью которых снимается боль, устраняется воспаление (Диклофенак, Ацеклофенак, Наклофен, Напроксен, Индометацин);
- миорелаксанты (Мидокалм, Сирдалуд);
- лекарства, улучшающие кровообращение в поврежденных тканях (Тентал, Никошпан, Но-шпа).
Любое консервативное воздействие принято дополнять физиотерапевтическими процедурами: массажем, криотерапией, лазеротерапией.
Массаж ключицы
Выбор метода лечения осуществляется, прежде всего, исходя из стадии развития болезни. При артрозе 1 степени достаточно медикаментозной терапии. При 2 степени показано лекарственное воздействие на пораженную область, и лишь в некоторых случаях оправдано хирургическое вмешательство. При 3 степени чаще всего медикаментозное лечебное воздействие малоэффективно, поэтому основной путь лечения – операционный. В ходе осуществлении манипуляции происходит замена (как полная, так и частичная) плечевого сустава.
Важно! На поздних стадиях развития описываемой патологии терапия с помощью медикаментов помогает очень редко. Это значит, что обращение к врачу должно последовать сразу, как только пациент зафиксировал первые признаки болезни и ограничение подвижности в груди.
Процессы, которые происходят в организме при развитии артроза, невозможно обратить вспять. Следствием заболевания становится развитие патологических процессов в других органах и системах организма, нарушение двигательной активности пациента, снижение качества его жизни.
Народная медицина
В качестве вспомогательного метода лечения АКС плечевого сустава используют народную медицину. Это оправдывает себя при назначении пациенту консервативного лечения, а также в качестве помощи при реабилитации после операции. Прекрасно зарекомендовали себя следующие вещества и растения:
- пчелиный воск, смешанный с топленым свиным салом и втираемый в сустав до полного впитывания;
- листья белокочанной капусты, снимающие болевые ощущения и воспаление;
- брусника в виде отвара, принимаемого по две столовые ложки в сутки;
- кукурузные рыльца, приготовленные в виде настойки и принимаемые по 4-5 раз сутки в количестве одной чайной ложки;
- корень хрена, используемый в виде компресса, который накладывают на пораженную область;
- корень девясила, настоянный на водке и наносимый на воспаленное место до исчезновения болевых ощущений.
Артрит ключицы – заболевание неприятное как с точки зрения ощущений, так и с точки зрения прогноза восстановления соединения. Все люди, находящиеся в группе риска, должны принимать хондопротекторы, улучшающие обменные процессы в хрящевой ткани и выработку синовиальной жидкости. Назначение таких препаратов – компетенция лечащего врача.
Обращаться за помощью необходимо не только тогда, когда боль станет нестерпимой, но и в момент появления первых подозрений на возникающие проблемы с подвижностью сустава. Особенно подвержены воспалениям подобного плана пациенты с лишним весом и сахарным диабетом, а также пожилые граждане и профессиональные спортсмены.
Похожее:
- Симптомы вывиха ключицы, насколько опасна подобная травма и что делать при ее получении?
- Боли в ключице при остеохондрозе, причины недуга и методы лечения
- Симптомы и лечение артроза плечевого сустава в зависимости от стадии заболевания
- Каким образом проводят лечение капсулита плечевого сустава, причины развития недуга
- Симптомы артроза челюстно-лицевого сустава и как проводят лечение
- Симптомы, лечение и диагностика ревматоидного артрита, причины развития
- Что важно знать об артрозе крестцово-копчикового сочленения, на какие симптомы стоит обратить внимание?
Методы оценки состояния сочленения
В этом парном соединении все типы движений сочетаются с таковыми в акромиально-ключичном и плечевом суставах. Оценить его состояние можно путем осмотра, пальпации и дополнительных методик исследования (рентгенография, МРТ, КТ).
Осмотр
При визуальном осмотре сочленения не всегда можно четко рассмотреть, так как этому может стать помехой хорошо развитая подкожная жировая клетчатка. У людей с избыточной массой тела сочленения не видны, но у лиц с астеническим телосложением (у худых) сустав четко контурируется. Помогает выявить сочленение подъем плеч. В норме оба грудино-ключичных сустава симметрические, цвет кожи над ними не изменен, нет припухлости, движения свободны, безболезненны и не сопровождаются крепитацией (похрустыванием).
В случае выявления деформации гиперемии кожи над сочленением, боли или ограничения амплитуды при движениях, отека следует подозревать какую-либо патологию (заболеванием или травму).
У худых людей грудино-ключичный сустав хорошо заметен и доступен для визуального осмотра. На этом изображении можно хорошо разглядеть деформацию левого сочленения
Пальпация
Ощупывание сустава проводит врач 2-м и 3-м пальцем одной руки. Чтобы улучшить качество пальпации, необходимо поднять плечи и вывести сочленения в выгодную позицию для исследования. Чтобы лучше оценить подвижность, пациента просят отвести плечи назад. При этом капсула спереди растягивается.
В норме сустав не болезненный при ощупывании, нет отека и повышения местной температуры кожи, не отмечается крепитация или деформация, амплитуда движений находится в пределах нормальных значений.
Из дополнительных методов исследования применяют чаще всего рентгенографию грудной клетки. В особо тяжелых случаях для диагностики может понадобиться выполнение магнитно-резонансной или компьютерной томографии.
Рентгенография и компьютерная томография позволяют хорошо изучить строение сустава и выявить возможные повреждения
Вам все еще кажется, что вылечить суставы невозможно?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах — очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
Лучезанястный и среднезапястный суставы.
Сгибание: локтевой и лучевой сгибатели запястья, поверхностный и глубокий сгибатели пальцев, длинный сгибатель большого пальца.
Разгибание: локтевой и оба лучевых разгибателя запястья, разгибатели пальцев, разгибатели большого, указательного пальцев и мизинца.
Вращательный момент сгибателей кисти в 2 раза больше, чем у разгибателей.
Отведение: лучевые разгибатели запястья, лучевой сгибатель запястья, а также длинная отводящая мышца большого пальца и длинный разгибатель большого пальца, разгибатель указательного пальца.
Приведение: локтевой разгибатель и локтевой сгибатель запястья.
Краткая информация
- Чаще всего болезнь поражает второе ребро.
- Менее часто охватывается третье и четвертое ребро.
- И всего с 10% вероятностью болезни поддается первое, пятое либо шестое ребро.
Этому заболеванию в одинаковой степени подвержены и мужчины, и женщины. Чаще всего реберный хондрит диагностируется у людей в возрасте 20-40 лет. Именно поэтому медики считают эту патологию болезнью молодых.
Порок был описан в 1921 году немецким хирургом Титце, в честь которого, собственно, и получил свое название. К слову, в медицинской литературе нередко встречается еще одно наименование болезни — перихондрит.
Главным проявлением патологии немецкий врач назвал боль в груди, посередине ребер. Но сегодня медики говорят, о множестве других симптомов, которыми сопровождается заболевание.
Этиология
Путем проведения микробиологических исследований была получена информация о том, что в поврежденном реберным хондритом хряще зарождается асептическое воспаление. Это патология, которая не сопровождается повышением температуры, потливостью и гиперемией, а характеризуется совершенно бессимптомным течением. В этом кроется одна из основных опасностей болезни.
Но несмотря на отсутствие очевидных признаков, хрящи подвергаются структурным изменениям. При этом в них происходит:
- отложение кальциевых солей;
- метапластические и гиперпластические явления;
- дистрофия, сопровождающаяся формированием вакуоль;
- видоизменение костных перегородок;
- внедрение хрящей в костные ткани.
Введение
Инфекционный артрит грудино-ключичного сочленения (ГКС) является редким хирургическим заболеванием. Его частота среди артритов другой локализации составляет менее 1% [1, 2, 10, 16]. Особенности анатомического строения этой области, полиморфизм клинических проявлений, обусловленный многообразием вариантов течения патологического процесса, нередко становятся причиной диагностических ошибок [2, 5, 7, 16]. Еще одной причиной частых диагностических трудностей является недостаточная информированность хирургов об этом заболевании и об особенностях его течения [23, 28]. При первичном обращении больного за медицинской помощью, особенно при подостром течении процесса, в дифференциально-диагностическом ряду чаще всего оказываются заболевания нехирургического профиля, такие как синдром Титце (заболевание из группы хондропатий, сопровождающееся асептическим воспалением верхних реберных хрящей), ревматоидный артрит, остеоартроз, метастатическое опухолевое поражение сустава [1, 2, 7, 18]. Среди хирургических заболеваний, под маской которых может протекать инфекционный артрит ГКС, чаще всего встречается шейный или надключичный лимфаденит, флегмона или киста шеи [1, 2, 27]. Запоздалая диагностика может приводить к прогрессированию заболевания с вовлечением в патологический процесс первого реберно-грудинного сочленения, средостения, клетчаточных пространств шеи [1, 17, 23].
Инфицирование ГКС чаще происходит гематогенным путем, причем нередко артрит ГКС наблюдается у больных с транзиторным или постоянным иммунодефицитом, например вследствие онкологического заболевания, сахарного диабета, длительного приема кортикостероидов, ВИЧ-инфекции [6, 11, 13, 15]. В ряде случаев развитию воспалительного процесса предшествуют незначительная травма, переохлаждение, катетеризация подключичной вены, введение наркотических препаратов в вены верхней конечности наркоманами [4, 12, 20, 21]. Довольно редко причиной воспалительного процесса в ГКС являются специфические инфекции: сифилис, туберкулез, сальмонеллез, бруцеллез [2, 6, 9, 19]. Гнойное воспаление ГКС может возникать при сепсисе [6, 23]. Единичные наблюдения развития артрита ГКС описываются и при хронических аутоиммунных заболеваниях с поражением кожи [4, 26]. Иногда заболевание развивается спонтанно на фоне полного благополучия [10, 11, 16, 22].
ГКС характеризуется рядом анатомических особенностей, во многом определяющих клиническое течение заболевания. Суставная полость ГКС довольно мала и окружена плотными связками, капсула сустава имеет небольшие возможности для растяжения [1, 14]. Все это способствует сравнительно быстрому распространению инфекции за пределы сочленения, приводя к формированию параартикулярных флегмон и вовлечению в патологический процесс грудины, первого грудинореберного сочленения, средостения, находящихся в непосредственной близости от первичного очага инфекции [1, 2, 14, 25].
Как правило, поражение ГКС является односторонним процессом, однако в 2—5% наблюдений встречается двустороннее поражение [8, 21, 24].
В развитии инфекционного артрита ГКС может принимать участие как грамположительная, так и грамотрицательная флора, наиболее часто встречается золотистый стафилококк [3, 6, 20, 24].
Заболевания
Для этого сустава характерны такие заболевания, как анкилоз, который является следствием гонококкового или ревматоидного артрита. После сорокалетнего возраста часто появляется заболевание артрозом, которое при своем течении образует маргинальные остеофиты на головке ключицы.
Асептический некроз присоединенного к грудине конца ключицы, который более известен как синдром Фридриха, определяется еще при пальпации. Вызывает болезненную опухоль тканей вокруг сустава, отечные явления и покраснение кожных покровов.
Грудная клетка
Грудную клетку образуют 12 грудных позвонков, 12 пар ребер и грудина. Грудная клетка ограничивает грудную полость. В зависимости от типа телосложения грудная клетка может иметь разную форму – плоскую, цилиндрическую, коническую.
В грудной клетке различают 4 стенки: переднюю, 2 боковых; 2 отверстия – верхнюю и нижнюю апертуры грудной клетки.
Верхняя апертура грудной клетки, aperture thoracis superior, — ограничена I грудным позвонком, I ребрами, рукояткой грудины.
Нижняя апертура грудной клетки, aperture thoracis inferior, — ограничена XII грудным позвонком, нижними ребрами и мечевидным отростком грудины.
VII X ребра, соединяясь между собой реберными хрящами, образуют реберную дугу, arcus costalis.
Правая и левая реберные дуги ограничивают подгрудинный угол, angulus infrasternalis.
ПОДРОБНЕЕ ПРО: Облысение: эффективная помощь — дарсонваль от выпадения волос
Поднимание ребер при вдохе: наружные межличностные, лестничные, верхние задние зубчатые мышцы. При фиксированном плечевом поясе усиливают вдох большая и малая грудные и передняя зубчатая мышцы, а при запрокинутой голове – грудино-ключично-сосцевидные мышцы.
Опускание ребер при спокойном выдохе совершатся без участия мышц благодаря эластичности реберных хрящей и реберно-позвоночных соединений. При глубоком выдохе сокращаются внутренние межреберные, подреберные мышцы, поперечная мышца груди, нижние зубчатые мышцы, а также мышцы живота.
При брюшном дыхании (у грудных детей) и смешанном дыхании большую роль играет диафрагма. Грудной тип дыхания без значительных сокращений диафрагмы наблюдается у беременных женщин.
Движения грудной клетки сочетаются с движениями позвоночного столба: при вдохе позвоночник разгибается, а при выдохе сгибается.
Классификация перихондрита
В независимости от очага воспалительного процесса, перихондрит бывает:
- первичным – это означает, что патология формируется только на фоне острой или хронической травмы хряща;
- вторичным – всегда развивается на фоне протекания инфекционных недугов или микробных поражений.
Разделение по форме тяжести протекания выделяет:
- серозный перихондрит – характеризуется тем, что не происходит поражение хрящевой ткани. Зачастую имеет доброкачественное течение, но в запущенных случаях трансформируется в гнойный тип;
- гнойный перихондрит – исходя из названия, становится понятно, что такая разновидность дополняется нагноением, охватывающим не только надхрящницу, но и весь хрящик. Именно из-за этого фактора течение болезни имеет неблагоприятный характер, потому что приводит к значительным деформациям.
Отдельно стоит выделить синдром Титце, который выступает в качестве асептического перихондрита, локализующегося в зоне прикрепления реберного хряща к грудной клетке. Причины его возникновения остаются неизвестными.
Соединения костей черепа
Почти все кости черепа связаны между собой посредством непрерывных соединений. Только две кости – височная и нижняя челюсть соединены посредством сустава – височно-нижнечелюстного.
Кости основания черепа соединены посредством синхондрозов, например, каменисто-затылочный синхондроз, synchondrosis petrooccipitalis. Этот синхондроз соединяет пирамиду височной кости с базилярной частью затылочной кости.
Кости свода черепа соединены посредством синдесмозов, представленных всеми тремя существующими видами швов (рис.2 и 8).
Рис 8. Виды швов: А – зубчатый, Б – чешуйчатый, В – плоский.
- Зубчатые швы (в черепе они преобладают). Наиболее крупные из них:
а) сагиттальный шов, sutura sagittalis, соединяет сагиттальные края теменных костей;
б) венечный шов, sutura coronalis, соединяет передние края теменных костей с лобной;
в) ламбдовидный шов, sutura lambdoidea, соединяет задние края теменных костей с затылочной.
- Чешуйчатые швы соединяют чешую височной кости с теменной и с большим крылом клиновидной кости.
- Плоские швы имеются между костями лицевого черепа.
Височно-нижнечелюстнойсустав, articulatio temporomandibularis. В нем имеются две суставные поверхности (рис.9), представленные головкой нижней челюсти, caput mandibulae, и нижнечелюстной ямкой, fossa mandibularis, височной кости.
Особенностью сустава является наличие в его полости суставного диска, discus articularis, который по окружности срастается с капсулой сустава и делит его полость на верхний и нижний этажи.
1. Боковая связка, ligamentum laterale. Она начинается от основания скулового отростка височной кости и заканчивается на заднебоковой поверхности шейки мыщелкового отростка нижней челюсти. Связка тормозит движение головки нижней челюсти кзади.
2. Клиновидно-нижнечелюстная связка, lig. sphenomandibulare. Она начинается от ости клиновидной кости и заканчивается на язычке нижней челюсти.
3. Шилонижнечелюстная связка, lig. stylomandibulare. Она начинается от шиловидного отростка и заканчивается на внутренней поверхности заднего края ветви нижней челюсти. Обе связки обеспечивают стабильную фиксацию нижней челюсти.
Рис 9. Правый височно-нижнечелюст-ной сустав (распил в сагиттальной плоскости): 1 – fossa mandibularis; 2 – caput mandibulae; 3 – discus articularis; 4 – capsula articularis; 5 – lig. stylomandibulare
Морфофункциональная характеристика сустава. Сустав простой, комплексный, комбинированный, эллипсовидный. Наличие в полости суставов внутрисуставного диска делает возможным при жевании и разговоре совершать в них три вида движений:
- Вокруг фронтальной оси происходит опускание и поднимание нижней челюсти, обеспечивающие открывание и закрывание рта;
- Выдвижение нижней челюсти вперед и возвращение в исходное положение (скользящие движения);
- Движения челюсти вправо и влево. При этих движениях в одном суставе происходит вращение головки нижней челюсти вокруг вертикальной оси со стороны, в которую двигается челюсть, а в противоположном суставе осуществляется скользящее смещение.
Опускание нижней челюсти — mm. digastrici, mm. geniohyoidei, mm.mylohyoidei, mm. infrahyoidei
Поднимание нижней челюсти — mm. temporales, mm. masseter, mm. pterygoidei mediales
Выдвижение нижней челюсти вперед — mm. pterygoidei laterales
Движение нижней челюсти назад — mm. temporales (задние пучки)
Движение нижней челюсти в сторону — mm. pterygoideus lateralis (противоположной стороны)
С грудиной соединяются I VII ребра (истинные ребра, costae verae). VIII, IX и X ребра (ложные ребра, costae spuriae) соединяются своими хрящами между собой, а хрящ VIII ребра соединяется с хрящемVII ребра.
I ребро соединяется с грудиной при помощи грудино-реберных суставов, art.sternocostales.
Грудино-реберный сустав образован хрящем ребра и реберной вырезкой грудины. Сустав плоский.
Связки, укрепляющие сустав: а) Лучистая грудино-реберная связка, lig.sternocostale radiatum. ,) Внутрисосудистая грудино-реберная связка, lig. sternocostale raarticulare – эта связка хорошо выражена только в суставе II ребра.
Запястно-пястный сустав большого пальца.
Отведение: длинная и короткая отводящие большой палец мышцы.
Приведение: приводящая большой палец мышца, I тыльная межкостная мышца.
Сгибание: длинный и короткий сгибатели большого пальца.
Разгибание: длинный и короткий разгибатели большого пальца.
Противопоставление (оппозиция): противопоставляющая и приводящая большой палец мышцы, а также оба сгибателя большого пальца.
Репозиция: длинная отводящая большой палец мышца и оба разгибателя большого пальца.
Пястно-фаланговый сустав большого пальца. Сгибание и разгибание: длинный и короткий сгибатели большого пальца. Межфаланговый сустав большого пальца. Сгибание и разгибание: только длинные сгибатель и разгибатель большого пальца.
Пястно-фаланговые суставы II-V пальцев. Сгибание: поверхностный и глубокий сгибатели пальцев, червеобразные и межкостные мышцы. Разгибание: разгибатель пальцев, разгибатели указательного пальца и мизинца.
Проксимальные межфаланговые суставы. Сгибание: поверхностный и глубокий сгибатели пальцев. Разгибание: разгибатель пальцев, разгибатели указательного пальца и мизинца, червеобразные и межкостные мышцы.
Дистальные межфаланговые суставы. Сгибание: глубокий сгибатель пальцев. Разгибание: те же мышцы, которые производят разгибание в проксимальных межфаланговых суставах.
Действие сгибателей пальцев проявляется более сильно при разогнутой кисти и слабо при согнутой (сжимание пальцев в кулак).
Физиотерапия
Пациентам хорошо помогает лечение реберного хондрита с применением слабого тока, рентгеновского и ультразвукового излучения, а также сухого тепла. Врачи зачастую рекомендуют больным такие физиотерапевтические процедуры:
- УВЧ;
- иглорефлексотерапия;
- электрофорез с использованием йодистого калия;
- рентгенотерапия;
- накладывание на поврежденные участки озокерита и горячего парафина.
Благотворно влияет на пораженные ребра климатическое лечение:
- солнечный загар по утрам;
- плавание в море;
- прогулки на пляже и в лесу.