Такая процедура, как дебридмент коленного сустава является одной из самых щадящих операций в современной хирургии, что применяются на начальных стадиях развития артроза. Суть метода заключается в очищении структуры сочленения от тканей, что подверглись дегенеративным изменениям. Своевременное проведение процедуры способствует предотвращению распространения патологического процесса.
Холодноплазменный дебридмент в лечении дегенеративно-дистрофических поражений коленного сустава
Лечение пациентов с дегенеративно-дистрофическими поражениями коленного сустава является актуальной проблемой современной ортопедии. Одним из путей ее хирургического органосохраняющего решения является так называемый дебридмент, или санация пораженных участков суставного хряща. В основе этой операции лежит удаление нежизнеспособных и поврежденных участков гиалинового хряща, вызывающих различные механические нарушения во взаимодействующих между собой отделах сустава. Современные способы дебридмента — механический, лазерный и холодноплазменный, применяемые при различных степенях повреждения гиалинового хряща, основаны на устранении механических нарушений непрерывности суставных поверхностей, аккуратном сглаживании неровностей, разволокнений, удалении свободно отделяющихся и нефиксированных фрагментов или лоскутов хряща, препятствующих нормальной функции и поддерживающих воспалительный процесс.
Для холодноплазменной обработки очагов поражения в ходе санационной артроскопии коленного сустава мы используем аппарат последнего поколения Atlas (ArtroCare, США) с 17 новейшими электродами, не имеющими аналогов по эффективности и безопасности, позволяющий осуществлять обработку тканей сустава холодной плазмой в температурном интервале 45-65 °С. С 2008 года изучены результаты лечения 115 больных в возрасте от 35 до 55 лет. Обобщение полученных данных показало преимущество холодноплазменного дебридмента аппаратом Atlas (ArtroCare, США) по сравнению с механической и стандартной электрокоагуляцией в виде простоты использования, доступности воздействия во всех отделах сустава, достижения более гладкой поверхности гиалинового хряща. Оптимальными показали себя 5-7 энергетические уровни.
Хорошие результаты получены в 87,8 % (101 пациент), удовлетворительные — в 8,7 % (10 пациентов), неудовлетворительные — в 3,5 % (4 пациента). Неудовлетворительные результаты лечения были связаны с тяжелым дегенеративно-дистрофическим поражением коленного сустава и контактным воздействием электрода на обрабатываемую поверхность хряща в период освоения методики.
- Холодноплазменный дебридмент является современным малотравматичным методом, позволяющим снизить продолжительность операции, уменьшить сроки послеоперационной реабилитации и восстановления профессиональной работоспособности.
- Контактный способ обработки повреждений гиалинового хряща в неконтролируемых режимах чреват развитием термального некроза окружающего и подлежащего здорового хряща и субхондральной кости.
- Наиболее эффективным и безопасным методом обработки поражений гиалинового хряща являются 5-7 энергетические уровни.
С. М. Костюшев, С. М. Слостин ФГУ «1586 ОВКГ МВО» МО РФ, г. Подольск
Преимущества и недостатки
Главной положительной особенностью, которой обладает артроскопия, является ее малая инвазивность и относительно низкая травматичность, ведь все манипуляции врач производит через проколы, не открывая сустав. Кроме того, для их осуществления достаточно общей анестезии, что тоже существенно снижает риск развития различных осложнений. Все это позволяет использовать артроскопический дебридмент с целью лечения пациентов, которым полноценная хирургическая операция противопоказана. Между тем процедура позволяет:
- устранить механические повреждения суставных поверхностей;
- мягко ликвидировать неровности и разволокнения хряща;
- удалить хрящевые обрывки, провоцирующие дальнейшее воспаление.
Именно за счет этого достигается замедление дегенеративно-дистрофических процессов в суставе. Стоит отметить, что такая операция имеет свои недостатки и одним из наиболее существенных является отсутствие радикальности. Внутрисуставной дебридмент не позволяет устранить первопричину, которая привела к развитию артроза, а потому положительный результат от такого вмешательства носит временный характер. В связи с этим крайне важно поддерживать эффект, полученный после санации суставной полости при помощи грамотной противоартрозной терапии, которая включает следующие мероприятия:
- прием медикаментозных препаратов строго по назначению врача (хондропротекторов, нестероидных противовоспалительных средств, корстикостероидов, цитостатиков и других, в зависимости от причины возникновения патологии);
- строгое дозирование нагрузки на пораженный сустав;
- регулярную лечебную физкультуру;
- различные физиотерапевтические методики воздействия;
- санаторно-курортное лечение;
- избавление от избыточного веса, если он имеется;
- полный отказ от курения.
Соблюдение всех этих условий поможет закрепить успех, достигнутый путем проведения процедуры и, что очень важно, значительного его продлить.
Дебридмент и лаваж коленного сустава: показания к операции, меры безопасности, реабилитация
Болезни колен часто вызывают разрушающее влияние на хрящевую ткань суставных поверхностей. Хрящ воспаляется, изъязвляется и распадается на мелкие кусочки, которые в последствие вызывают массу проблем у больного. В современном мире медицинской практики наилучшим лечением разрушающих заболеваний коленного сустава является оперативное вмешательство по замене больного колена на искусственный. А что делать больным, которые не могут себе позволить дорогостоящую операцию или по медицинским показаниям вынуждены отказаться от спасительного лечения?
Остеоартроз: симптомы, лечение и степени заболевания
Остеоартроз — распространенное дегенеративное заболевание, поражающее суставы человека. Главная причина патологического процесса — разрушение хрящевой ткани в суставной поверхности.
Заболевание включает несколько групп болезней, разных по происхождению, но похожих дегенеративными изменениями, симптоматикой и исходом патологии. Наиболее близкими синонимами остеоартроза являются артроз, деформирующий артроз и остеоартрит.
Наиболее часто термин «остеоартроз» используется для указания на хроническое прогрессирующее заболевание крупных суставов. Реже болезнь поражает мелкие суставы человека.
Помогут лучше понять, как лечить остеоартроз, и что представляет собой данное заболевание, следующие факты:
- Заболеваемость остеоартрозом значительно повышается по мере старения человека. Пика своего прогрессирования патология достигает у пожилых людей.
- В молодом возрасте остеоартрозу больше подвержены мужчины, а в пожилом – женщины.
- Частота заболеваемости зависит от качества жизни человека, его питания, условий работы и общей экологической ситуации в стране. В США от остеоартроза страдает 7 % населения, в Швеции артроз диагностирован только у 5 % людей с возрастом 55-70 лет.
- Больше всего поражению деформирующим артрозом подвержены суставы стопы, кисти, колен и позвоночника. Нередко заболевание локализуется в тазобедренном суставе.
- Болезнь способна развиться из-за влияния механических причин, вследствие воздействия биологических факторов, нарушающих питание хряща. Возможно начало прогрессирования патологии по травматическим и наследственным причинам.
- Хотя остеоартроз больше всего поражает именно хрящевую ткань, при его прогрессировании страдают все элементы сустава (связки, костная ткань, мышцы, сухожилия). Заболевание сопровождается отеками, сильным воспалительным процессом, болями и т. п.
Механизм развития деформирующего артроза берет свое начало в нарушении функций хрящевой ткани сустава. Хрящ – это биологическая ткань, которую составляют хондроциты, коллаген и глюкозамины.
Когда в хряще теряется количество хотя бы одного из составляющих его веществ, он больше не может выдерживать оказываемой на него физической нагрузки. Постепенно это провоцирует повышение его чувствительности и склонности к повреждениям.
Для начальных стадий патологии характерно утолщение хряща, однако по мере ее прогрессирования данная ткань становится мягкой и рыхлой. Она истончается, покрывается трещинами и полностью разрушается.
Здоровые хрящевые пластинки (в норме) даже при периодических физических нагрузках могут возвращать свою обычную форму и восстанавливаться. При остеоартрозе данный процесс нарушается, ведь хрящ не может впитывать в себя необходимые для его функционирования питательные вещества.
Связано это с уменьшением выработки синовиальной жидкости, в которой содержатся все необходимые для хрящей полезные микроэлементы.
По мере прогрессирования болезни воспалительному процессу подвергаются не только хрящи, но и близко расположенные ткани. Болезнь имеет нарастающий характер с медленным прогрессированием.
Остеоартроз, симптомы которого зависят от степени запущенности патологии, может быть первичным и вторичным.
Первичная форма заболевания устанавливается, когда первопричина артроза не установлена медиками: предположительно, болезнь развилась из-за чисто внутренних нарушений организма.
Вторичный артроз всегда имеет причину развития, которой может быть травма, вторичные патологии и т. п.
Выделяют три степени протекания остеоартроза, каждая из которых сопровождается своими характерными признаками.
| Стадия | Особенности | Симптомы |
| Остеоартроз 1 степени | У человека нет выраженных поражений суставных сочленений. Нарушается только выделение синовиальной жидкости, которая питает хрящ. Сам сустав становится склонным к воспалению, боли | Дискомфорт во время физических нагрузок. На рентгене заметно образование суставной щели |
| Остеоартроз 2 степени | Начинает разрушаться хрящ. Это повышает нагрузку на кости и провоцирует образование остеофитов | Болезненность, нарушение подвижности больного сустава, атрофия мышц, отек. Возможно повышение температуры тела, хруст, жжение |
| Болезнь 3 степени | Запущенная форма артроза, приводящая к выраженному поражению суставного сочленения. Лечение — только хирургическим путем | Очень сильные боли, резкое нарушение подвижности, хромота (при поражении ног), нарушение кровообращения, анкилоз, ухудшение функций мышц, связок, активный воспалительный процесс |
В понятие «остеоартроз» входят сразу несколько заболеваний, их причины могут быть очень разными. Спровоцировать дегенеративный процесс могут:
- Индивидуальная генетическая склонность к нарушению функций опорно-двигательного аппарата, развитию дегенеративных патологий.
- Разные виды искривлений позвоночника: сколиоз, кифоз, а также плоскостопие — нарушают работу всего опорно-двигательного аппарата и могут стать причиной прогрессирования вторичных заболеваний суставных сочленений.
- Неправильное срастание костной ткани после перелома.
- Приобретенные нарушения в результате сдавливания, которые неправильно распределяют нагрузку на опорно-двигательный аппарат человека (рахит, искривление ног).
- Ожирение, приводящее к ежедневным сильным нагрузкам. Избыточное воздействие на суставы наблюдается у спортсменов, людей, регулярно поднимающих тяжести.
- Воздействие тяжелых заболеваний: серьезные гормональные или эндокринные сбои, возникающие при сахарном диабете, беременности, климаксе у женщин.
- Нарушение кровообращения или наличие воспалительных процессов в организме, которые приводят к утрате хрящом способности восстанавливаться.
- Воздействие вредных привычек, плохое питание, при котором иммунитет человека ослабляется, а организм не получает всех необходимых ему полезных веществ.
- Ранее перенесенная травма или микротравма.
Лечение
Остеоартроз, лечение которого должно быть комплексным, требует тщательно подобранной терапии. Традиционно заболевание устраняется медикаментозным и хирургическим путем.
Конкретную схему лечения подберет наблюдающим врачом индивидуально (в зависимости от степени запущенности патологии, ее причины и наличия у пациента дополнительных тяжелых заболеваний).
Подробнее
В медикаментозной терапии используются следующие группы препаратов:
- НПВС. Снимают воспаление и отек, уменьшают боль. Лучшие — Диклофенак, Нимесулид, Парацетамол.
- Хондропротекторы. Помогают восстанавливаться пораженным хрящам. Принимать нужно курсами по несколько месяцев — только так можно добиться заметных улучшений в состоянии хряща. Наиболее эффективны Структум, Хондрофлекс, Артра.
- Анальгетики назначаются при сильных болях. Обычно это сильнодействующие препараты центрального действия (Трамадол).
- Витамины — для укрепления организма.
Хирургическое лечение назначается пациентам при запущенных стадиях заболевания, когда медикаментозная терапия уже не оказывает эффекта.
Задача оперативного вмешательства — возобновление нормальной подвижности пораженного сустава.
Операции при деформирующем артрозе могут быть открытыми или малоинвазивными. Наиболее эффективными считаются:
- Эндопротезирование. Полное удаление пораженного сустава и замена его искусственным аналогом. Благодаря современным материалам и высокотехнологичным имплантам нынешние эндопротезы позволяют выполнять практически те же функции, что и природный сустав человека. Период реабилитации после такого вмешательства в среднем составляет 2-5 месяцев.
- Артроскопический дебридмент – это операция по очистке сустава. Хирург будет выполнять несколько проколов и извлекать из них пораженные участки хряща. Эффективно такое вмешательство на 1 стадии заболевания. Нередко после данной операции человеку требуется повторное вмешательство.
- Остеотомия — это сложная операция. Предусматривает распиливание кости и фиксирование ее под другим углом, чтобы перераспределить оказываемую нагрузку на сустав. Эффективность такого метода лечения — довольно высокая.
Хотя операции при артрозе помогут нормализовать функции пораженных суставов, они способны вызывать следующие опасные осложнения:
- кровотечение;
- занесение инфекции;
- некроз тканей;
- длительное воспаление;
- отек;
- болезненность;
- нарушение подвижности конечности при поражении нервных волокон;
- паралич.
Советы специалистов
Полностью защитить себя от развития остеоартроза человек не может, однако значительно снизить риск прогрессирования такого заболевания можно, соблюдая советы врача:
- Избегать больших физических нагрузок на суставы.
- Не задерживаться долго в одном положении (особенно в сидячем), поскольку это провоцирует нарушение кровообращения.
- Своевременно выявлять и лечить любые воспалительные очаги в организме, кариес.
- Два раза в год проходить профилактический осмотр у эндокринолога и сдавать анализы, чтобы не пропустить начало болезни.
- Полезно заниматься плаванием, ходьбой на лыжах или катанием на велосипеде, так как данные виды спорта снимают нагрузку с суставов.
- Отказаться от любых вредных привычек.
- Иметь хорошо сбалансированный рацион питания, который будет богат полезными веществами. Рекомендуется часто употреблять рыбу и мясо, зелень, орехи, овощи и фрукты. От спиртного, сладкого, острого и жирного лучше отказаться.
- Для профилактики артроза нижних конечностей женщинам не следует использовать обувь на чрезмерно высоком каблуке.
Если пациент запустит свое состояние, болезнь начнет прогрессировать и провоцировать опасные осложнения. Вероятным исходом патологии будет формирование анкилоза.
Это состояние сопровождается полной неподвижностью сустава и потерей функций конечности. Из-за сильного воспаления человек будет страдать от мучительных болей, отека, нарушения кровообращения и атрофии мышц. Он запросто может стать инвалидом и утратить работоспособность.
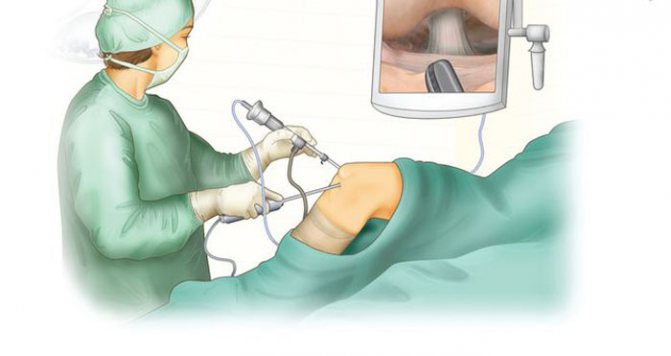
Дебридмент коленного сустава
Дебридмент в медицине означает очищение или освобождение. Этот термин больше применяют в гнойной хирургии, когда необходимо удалить загрязненные или нагноившиеся части мягких тканей при травме или других видах повреждений.
По отношению к коленным суставам термин дебридмент используется в качестве названия инвазивной процедуры на колене по удалению патологических тканей, которые вызывают клинические симптомы заболевания.
В ходе выполнения этой процедуры с помощью специального хирургического оборудования в полость сустава вводят тонкий артроскоп, с помощью которого оценивают состояние суставных поверхностей бедренной и большеберцовой кости и удаляют крупные плотные образования, способствующие нарушению функции сустава. Также есть возможность удалить остеофиты или костные наросты, сформировавшиеся в ответ на воспалительный процесс в колене.
С помощью такой процедуры можно правильно оценить состояние связочного аппарата и определить с необходимостью более расширенного оперативного вмешательства.
Что такое остеотомия?
Остеотомией называют хирургическую операцию, которая позволяет ликвидировать деформацию сустава и нормализовать его функцию. В ходе такой операции врач производит искусственный перелом неправильно сросшейся или деформированной кости, а затем фиксирует конечность в выгодном для сращения положении или просто иссекает часть кости.
Корригирующая остеотомия обычно проводится, когда артроскопический дебридмент оказывается бесполезен, то есть на последних стадиях артроза, характеризующихся выраженной необратимой деформацией.
Остеотомия колена подразумевает удаление клиновидного участка большеберцовой кости с последующей постановкой костного трансплантата, устранение сращения между суставными поверхностями костей. Такие манипуляции позволяют добиться нормализации оси конечности, которая становится патологической вследствие деформации, что позволяет снизить нагрузку на поврежденные элементы сустава. За счет этого расширяется диапазон движений в колене, исчезают боли, замедляются патологические процессы и на долгое время отпадает необходимость в эндопротезировании коленного сустава. Остеотомия является более радикальной операцией по сравнению с артроскопическим дебридментом, поэтому различные осложнения в виде кровотечений, инфекций, травматизации нервов и сосудов после нее возникают несколько чаще. Кроме того, такое вмешательство проводится только под общим наркозом, что накладывает определенные ограничения на его осуществление и требует проведения предоперационной подготовки. Необходимость в осуществлении операции тоже оценивает врач, основываясь на данных, полученных в ходе обследования. Обычно показаниями для остеотомии являются:
- боли в области колена, возникающие даже после незначительной нагрузки или по ночам;
- утренняя скованность в суставе, не проходящая более 30 минут;
- ограничение дистанции ходьбы до 100-500 м;
- ярко выраженная хромота или патологический тип передвижения.
После такой операции требуется более длительная реабилитация. Помимо этого необходимо проводить такое же лечение артроза, как после артроскопического дебридмента.
Лаваж коленного сустава
Иногда вместе с дебридментом делают лаваж коленного сустава. В плане коленного сустава имеется в виду удаление свободных патологических образований незначительного размера из суставной полости с целью уменьшения воспалительного процесса.
Лаваж – это «промывание» анатомической структуры от патологических микроорганизмов и других видов загрязнения с помощью специальных стерильных растворов.
В ходе процедуры в сустав под давлением вводиться стерильный раствор, который не только убирает все мелкие патологические компоненты в полости сустава, но и обладает противовоспалительным и антибактериальным эффектом.
Как проводится эта процедура?
Артроскопический дебридмент проводится под местной анестезией. Чтобы получить доступ к хрящу, врач делает небольшой разрез или прокол (часто требуется сделать сразу несколько), вводит через него в полость сустава артроскоп и необходимые хирургические инструменты.
Посредством артроскопа, представляющего собой небольшую камеру, хирург определяет локализацию и размеры элементов, которые подлежат изъятию. Свободно расположенные внутрисуставные тела и хлопья разрушенного суставного хряща извлекаются через толстую иглу. Затем специальными инструментами удаляются остеофиты – краевые костные разрастания. При необходимости производится шлифовка хряща, позволяющая вернуть ему первозданную гладкость, улучшить скольжение и тем самым снизить нагрузку на замыкательную пластинку. Дебридмент также может включать артроскопический лаваж – промывание полости сустава стерильным раствором с целью окончательного удаления мелких частиц и биологически активных веществ, вызывающих воспалительные реакции. Кроме того, в суставную полость обычно вводятся лекарственные средства – хондропротекторы и противовоспалительные препараты. После завершения всех манипуляций врач извлекает инструменты, по мере надобности накладывает швы на разрезы или проколы. Спустя несколько дней после проведения артроскопической санации может отмечаться припухание в области колена, однако важно, чтобы отек начал спадать через 2-3 суток, в противном случае необходимо обратиться за медицинской консультацией. В первые дни после процедуры следует обеспечить покой сустава.
Показания для проведения процедур
Главным показателем для проведения дебридмента и лаважа является воспалительный процесс суставной полости различной этиологии. Зачастую его применяют при артрите или тяжелом артрозе коленного сустава, когда степень разрушения хрящевой поверхности очень высока.
Показания для проведения дебридмента:
- Суставная мышь коленного сустава – это костное образование, которое возникает из-за наличия воспалительного процесса хрящевой ткани. Она образуется при откалывании части воспалённой ткани и мигрирует в полости сустава, что вызывает массу негативных симптомов и нарушение работы самого колена.
- Наличие большого количества остеофитов – артроз всегда сопровождается нарастанием костных структур в хрящевой ткани, которые называются остеофиты. Они вызывают резкую болезненность при движении и мешают полноценному движению в суставе. Остеофиты хорошо видны на рентгенологическом снимке, который делается в двух проекциях (фронтальной и сагиттальной).
- Вирусные и бактериальные артриты, которые сопровождаются выраженными признаками воспалительного процесса и накоплением гнойного или серозного экссудата.
Читать также: Протезы тазобедренного сустава какой лучше
Когда следует делать артроскопический дебридмент?
Решение о проведении такой операции принимается исключительно врачом на основании результатов исследований сустава (рентгенографии, УЗИ или МРТ) и различных анализов. Артроскопический дебридмент часто проводится при артрозе коленного сустава. Доказано, что наибольший положительный эффект эта процедура приносит только на второй стадии заболевания. Поэтому чаще всего санация сустава осуществляется при наличии следующих симптомов:
- боли в колене при ходьбе или долгом стоянии;
- ощущение скованности (тугоподвижность) после пробуждения, которое проходит спустя 15-30 минут;
- выраженная хромота;
- необходимость в использовании опоры при передвижении (чаще всего трость).
С точностью определить стадию болезни и оценить необходимость дебридмента может только специалист. Как правило, на второй стадии артроза отмечается разрушение хряща и появление остеофитов, что всегда находит отражение на рентгеновских снимках в виде сужения суставной щели, изменения конфигурации костей, кистозных образований, затемнений под замыкательной пластинкой.
Меры безопасности
Какой бы безопасной процедурой дебридмент не считался, всё равно это внедрение чужеродного тела в человеческий организм. Перед тем как делать дебридмент и лаваж коленного сустава необходимо:
- Общий осмотр терапевта для исключения сердечной и сосудистой патологии.
- Сдать развёрнутый клинический анализ крови для оценки количественного и клеточного состава крови. Чаще всего в условиях поликлинической службы делают «троечку», который подразумевает оценку количества эритроцитов, скорость оседания эритроцитов (СОЭ) и количество лейкоцитов. При снижении или повышении этих показателей даже маленькое вмешательство может вызвать осложнения, которые могут быть опасны для здоровья.
- Сдать общий анализ мочи, который позволяет определить скрытую патологию выделительной системы воспалительного генеза.
- Сделать УЗИ органов брюшной полости и забрюшинного пространства. В течение этой процедуры можно без особых сложностей увидеть состояние внутренних органов и своевременно увидеть патологию.
- Флюорография органов грудной полости. В связи с тем, что заболеваемость туберкулёзом значительно возросла за последние несколько лет, ежегодно необходимо делать ФГ ОГК. В течение процедуры можно выявить ранние формы болезни, проконсультироваться у специалиста и без труда вылечить недуг.
Важно! Туберкулёз не является противопоказанием к проведению артроскопии коленного сустава, хотя без обследования на наличие болезни ни один врач не должен осматривать больного и назначать ему любые методы лечения (особенно антибиотикотерапию). Бесконтрольное назначение антибиотиков при туберкулёзе часто становится причиной нечувствительности микобактерии туберкулёза к лечению любыми видами лекарственных средств.

Симптомы накопления жидкости в колене
В каждом конкретном случае симптомы будут отличаться в зависимости от причины накопления транссудата или экссудата в коленном соединении. Но можно выделить общие для всех случаев симптомы, которые будут отличаться только степенью своей выраженности.
Почти всегда скопление жидкости в полости коленного сустава приводит к боли. Острый процесс сопровождается очень интенсивным болевым синдромом, который усиливается при движениях или прикосновениях. При гнойном процессе боль особенно выражена и имеет характерный пульсирующий характер, возникает также чувство распирания в пораженном колене. При хроническом процессе боль постоянная, не очень выраженная, периодически затихает, но опять появляется. Иногда люди просто описывают боль при синовите, как чувство дискомфорта. Многие пациенты и начинают лечение из-за хронической боли в колене.
Характерным симптомом является припухание колена и его отек. Степень выраженности этого признака может варьировать от легкой тестообразности тканей вокруг сустава до резкого его увеличения в объеме в несколько раз. При остром поражении выпот накапливается очень быстро, и колено сильно припухает, вследствие чего теряется его нормальная форма и становится невозможным даже стать на пораженную ногу. В таком случае лечение должно быть начато безотлагательно. При хроническом поражении жидкость накапливается медленно и постепенно, что дает возможность и время для ее частичного обратного всасывания. В данном случае развивается хроническая водянка в коленном суставе, которая проявляется лишь сглаженностью его контуров.
Если воспалительный процесс активен, то может появиться покраснение и повышение местной температуры над пораженным участком. Эти симптомы характерны для синовита любой этиологии.
Из-за накопления секрета в полости коленного сочленения часто наступает ограничение его функции. Больной не может полностью согнуть или разогнуть ногу в колене.
Если не принять меры и не начать лечение, то возможны тяжелые последствия в виде различных контрактур, деформаций конечностей или нагноения содержимого капсулы с развитием сепсиса.
Противопоказания

Чаще всего этот вид оперативного вмешательства показан при артрозе коленного сустава. Причем наибольшего эффекта удается добиться, если артроз диагностируется именно второго типа.
Показаниями выступают следующие симптомы:
- Сильные боли в области сустава при движении.
- Скованность суставов, тугоподвижность.
- Выраженное состояние хромоты.
- Использование трости при ходьбе.
Точно определить необходимость санации помогает МРТ сустава, а также рентген – методы позволяют увидеть степень разрушения хряща и развитие остеофитов.
sustav.info
Наиболее часто процедура проводится на коленном сочленении, страдающего артрозом. Также малоинвазивную процедуру применяют в области крупных тазобедренного сустава и плечевого.
С помощью инструментальных методов диагностики — магнитно-резонансной томографии и рентгенографии — определяется стадия процесса. Изучается стадия деструкции хрящевой ткани и наличие патологичных наростов на костных тканях (остеофитов).
Наличие следующей симптоматики служит показанием к применению дебридмента:
- невыносимые болевые ощущения в области сустава в активный и ночной период;
- скованность утром, контрактура в сочленениях;
- повреждение крестообразных связок, менисков;
- нестабильность сустава, привычные вывихи;
- формирование явной хромоты;
- использование дополнительной опоры при движении (трость, костыль).
Дебридмент плечевого сустава, коленного и тазобедренного эффективен только на 2—3 стадии заболевания. Для 1-й стадии наличие больших обломков не характерно, а для финальной — риск проведения процедуры не оправдывает пользу.
Несмотря на малоинвазивность метода, такая операция всё же имеет свои противопоказания:
- Анкилоз сустава — полная обездвиженность сустава в результате сращивания костной или фиброзной ткани при запущенном артрозе, артрите. Является абсолютным противопоказанием к применению артроскопии как в диагностических, так и лечебных целях.
- Невозможность применения наркоза — невосприимчивость к наркозу, пороки сердца, лёгочная недостаточность.
- Выраженный варикоз конечностей.
- Тромбоз.
- Инфекционные заболевания — в этом случае операцию следует отложить на время выздоровления.
- Сепсис.
Артроскопию применяют при лечении бурсита. Процедуру используют для диагностики болей в коленном, локтевом, тазобедренном и плечевом суставе.
Метод артроскопии назначают при повреждениях мениска, нарушении связок, при выявлении аномалий в суставном хряще. Артроскопию используют для определения разрыва связок, наличия растяжений сухожилия, для анализа степени разрушения сустава при ревматоидном артрите.
При патологических изменениях в тазобедренном суставе диагностическую процедуру используют для определения необходимости эндопротезирования.

Не рекомендуется применять артроскопию при контрактуре сустава. Не проводят процедуру в острой стадии ревматоидного артрита.
Присутствие спаечного процесса, непереносимость наркоза или наличие инфекционного заболевания являются поводом для отказа назначения метода артроскопии. Противопоказана процедура при кровоизлияниях в районе сустава, при туберкулезе костей и остеомиелите.
При проведении артроскопии иногда наблюдаются такие осложнения: • тромбоз; • эмпиема; • сепсис.
Источники
- https://sustav.info/lechim/hirurg/debridment.html
- https://zdor.lechenie-sustavy.ru/gryzha/debridment-chto-eto-takoe/
- https://OsteoKeen.ru/izlechenie/hirurgia/debridment-kolennogo-sustava.html
- https://sustaw.top/bolezni-sustavov/debridment-kolennogo-sustava.html
[свернуть]
Причины коленного остеоартроза
Этиология развития коленного артроза недостаточно изучена, но известны факторы, которые предрасполагают к этому заболеванию. К ним относятся:
- врожденное нарушение развития суставов;
- заболевания с аномалиями обменных процессов (эндокринные) – нарушается питание и кровоснабжение суставов;
- наследственная предрасположенность – у людей, страдающих артрозом колена, дети чаще заболевают;
- предшествующие артриты (ревматоидный, псориатический, реактивный) – приводят к нарушению структуры хряща;
- неправильное питание;
- избыточный вес – создает повышенную нагрузку на сустав;
- пожилой возраст;
- различные травмы (вывихи, разрывы коленных связок, переломы);
- повышенная нагрузка на ноги (у спортсменов, грузчиков и т. д.);
- интоксикация (курение, алкоголь);
- подагра;
- гормональный дисбаланс в период менопаузы.
Все эти факторы либо нарушают питание и структуру хрящевой ткани, либо повышают нагрузку на коленные суставы. В результате разрушения хряща увеличивается нагрузка на кости. В качестве компенсаторной реакции образуются остеофиты – костные выросты, которые выполняют поддерживающую и стабилизирующую сустав функции.
Осложнения после проведения артроскопии
В большинстве случаев артроскопия коленного сустава проходит благоприятно для пациента. Нежелательные последствия процедуры случаются достаточно редко:
- инфицирование раны;
- кровотечение;
- тромбоз глубоких вен;
- аллергическая реакция на наркоз.
Совет
При появлении боли, отека, снижении подвижности коленного сустава после артроскопии немедленно обратитесь к врачу!
Последствия артроскопии могут возникнуть даже при успешно проведенной операции и последующем лечении. Крайне редко на фоне проведенной процедуры снижается подвижность коленного сустава. Это осложнение встречается у людей пожилого возраста, страдающих различными нарушениями обмена веществ. Подобные последствия обнаруживаются в течение 6-12 месяцев после операции. О любых нежелательных реакциях на процедуру следует рассказать лечащему врачу.

Виды оперативного вмешательства
Существует несколько способов по решению проблемы оперативным образом:
- артродез коленного сустава;
- артроскопический дебридмент;
- околосуставная остеотомия;
- эндопротезирование.
Каждый из этих видов операций на колене имеет различия между собой.
Несмотря на малоинвазивность метода, артроскопия всё же является хирургической операцией и, как любое вмешательство в стерильную полость суставной сумки, может иметь осложнения в виде инфекционного бурсита, кровоизлияния в полость сустава, образования тромбов.
Последствиями анестезии выступает лёгочная эмболия. Основными симптомами осложнений являются:.
- боли в колене, усиливающиеся при нагрузках;
- ощущение жжения в икроножных мышцах;
- отёк;
- покраснение и повышение температуры кожи в области колена;
- жар или озноб;
- затруднённое дыхание и боли в груди.
При появлении хотя бы одного из симптомов осложнения следует незамедлительно обратиться к врачу.
Как любой хирургический способ, данный метод, даже при всей своей миниинвазивности, может иметь неблагоприятный исход.
Такое обследование коленного сустава начали проводить ещё в 60-е годы прошлого века. И практически сразу же этот метод пришёлся по душе всем специалистам в данной области, благодаря простоте исполнения и глубине изучения повреждённого сустава.
- Показания к применению, проведение операции Причины и признаки заболеваний коленного сустава
- Процесс проведения операции
- Восстановление после операции
- Реабилитация после проведения операции
- Отзывы о проведении артроскопии
Артроскопия колена представляет собой диагностический метод, выполняемый оперативным путём, при котором в суставную полость вводится аппарат эндоскопического типа — артроскоп. Это приспособление выполняет исследование и лечение коленного сустава.
Артроскопия обладает рядом достоинств, основными из которых являются следующие:
- Травмирование сустава минимально;
- отличный косметический эффект;
- быстрое восстановление после проведения процедуры;
- нет необходимости накладывать гипс.
Артроскопия показана при инфекциях, травмировании и воспалительных процессах в коленях. Такое вмешательство помогает обнаружить потёртости или повреждения хрящевой ткани, что может служить сигналом о развитии артрита не воспалительного происхождения либо остеоартроза.
Когда следует провести вмешательство
Процедура назначается исключительно специалистом и проводится при наличии соответствующих показателей. Дебридмент не принесет никакого эффекта на начальных стадиях развития артроза и при запущенных случаях болезни. Золотой серединой в этом вопросе считается 2-я стадия артроза, когда сустав уже имеет морфологические патологии, но ткани хряща еще более-менее сохранены.
Перечень симптомов, при наличии которых показана санация коленного сустава:
- болевой синдром в области колена при длительном пребывании в статическом положении или размеренной ходьбе;
- ощущение быстро проходящей скованности конечности после сна;
- появление хромоты при движениях;
- иглообразное разрастание костной ткани в суставной области;
- повреждение мениска;
- гиперплазия синовиальной оболочки;
Показанием к операции считается необходимость использовать опорные предметы при передвижении.
Лечение включает в себя широкий спектр современных консервативных и оперативных методов
Для облегчения проведения этой операции в ГКБ им. С.П. Боткина используется специальный аппарат (аблатер), который позволяет быстро и эффективно удалить ткани и вернуть подвижность плечевого сустава.
При прогрессировании данного заболевания или неэффективности консервативного лечения возникает необходимость в хирургической коррекции развившихся деформаций. В настоящее время существуют современные методы консервативного и хирургического лечения данной проблемы, позволяющие избавить человека от болевого синдрома и вернуть нормальную походку. Неврома стопы (неврома Мортона) – причиной которой, чаще всего, является хроническая травма нерва в межплюсневом промежутке.
На сегодняшний день имеется лишь один эффективный метод лечения аденоидов — аденотомия (удаление аденоидов). В ГКБ им. С.П. Боткина все операции проводятся артроскопическим методом. Артроскопическая операция проводится через небольшие проколы в области плечевого сустава под контролем видеокамеры. Другими словами в ходе артроскопической операции проводится улучшение условий для артикуляции сустава.
Что еще посмотреть:
- Реферат — ФольклорДо середини ХІХ ст. дитячий фольклор не виділявся в окрему групу усної народної творчості та спеціально не записувався. Рефераты и курсовые, отчеты по практике и контрольные. Библиофонд» — […]
- 1. Источники по истории царского и республиканского времени1. Источники по истории царского и республиканского времени. Источники по истории Рима весьма разнообразны: это памятники материальной культуры, письменные памятники и языковые данные. В I […]
- Кроме того, на АТП производится хранение, техническое обслуживание и ремонт подвижного состава данного предприятияКроме того, на АТП производится хранение, техническое обслуживание и ремонт подвижного состава данного предприятия. 2.НАЗНАЧЕНИЕ И СОСТАВ ТЕЛЕЖЕЧНОГО УЧАСТКА. В период с 29.06.02 по […]
ul
Когда проводят процедуру?
Наибольшее количество таких операций назначается при 2 стадии гонартроза (хрящи более ли менее целые, а боли есть только при движении).
От артроза колена страдает большое количество людей. Практически каждый третий в возрасте после 50-ти подвергается этому заболеванию. Поэтому способы борьбы с ним так актуальны. Разнообразные травмы, полученные во время жизни, генетика, излишняя масса тела, заболевания колена и другие причины вызывают развитие гонартроза и постепенно лишают человека возможности нормально передвигаться и вести полноценный образ жизни.
Признаки гонартроза:
- боли, которые усиливаются при движении;
- ограниченность движения ноги;
- повышенная чувствительность в этой области;
- отек;
- изменение формы колена.
При гонартрозе могут возникать следующие патологии:
- эрозия хряща;
- синовит;
- спайки;
- свободные тельца;
- повреждения менисков;
- хромаляции надколенника;
- остеофиты;
- деформации косточек.
Все, кроме деформации может быть исправлено с помощью атроскопической техники.
Хондропротекторы (препараты с глюкозамином и хондроитином)
Препараты данной группы направлены на защиту и восстановление ткани хряща. В их состав входят такие вещества как глюкозамингликаны, гиалуроновая кислота или хондроитин сульфат, так же могут быть их комбинации.
Данные препараты требуют длительного применения. Наибольший эффект они оказывают если попасть на начальную стадию дегенеративного заболевания сустава, пока хрящевая ткань не полностью разрушена, так как они не могут полностью восстановить хрящь, а лишь предотвращают его дальнейшее повреждение
К препаратам данной группы относятся:
- Эльбона;
- Дона:
- Артра;
- Хондроитин комплекс;
- Хондролон;
- Структум;
- Терафлекс и другие.
На курс проводят 5-7 инъекций с частотой 1 раз в неделю, перерыв между курсами 3-6 месяцев. Лечение необходимо проводить в комплексе с нестероидной противовоспалительной терапией, нормализацией обменных процессов в организме, лечебной физкультурой и физиотерапевтическими методами.
Послеоперационный период
После хирургического вмешательства пациент некоторое время должен находиться в состоянии полного обездвиживания. Не рекомендуются даже незначительные шевеления, поскольку участки, на которых проводились хирургические манипуляции, могут воспалиться и вызывать рецидив.
Через 2–3 дня операционный ход (отверстие) полностью заживает. На восстановление сустава необходимо больше времени. Все зависит от степени поражения и объема хирургического вмешательства.

Реабилитация после операции предусматривает выполнение лечебной физкультуры для возобновления функции сустава. Нагрузки на колено увеличиваются постепенно и подбираются врачом индивидуально. Соблюдение всех рекомендаций специалистов позволит вернуть подвижность коленным суставам.
OrtoCure.ru
Дебридмент коленного сустава – это процедура по очистке, которая проводится с помощью специального оборудования. При различных дегенеративных заболеваниях, частички хряща могут откалываться и засорять внутренности сустава, вызывая дискомфорт и боли.
Чтобы удалить эти частички и участки, которые могут вот-вот отколоться делают пункцию полости и вставляют специальный прибор – атроскоп. Через него врач осматривает полость и с помощью манипуляторов удаляет необходимые обломки и отмершие ткани.
Этот метод не дает возможности избавиться от болезни. Скорее это временная мера, которая облегчает состояние пациента, позволяет удалить боли и улучшить функциональные возможности ноги.
Дебридмент неэффективен на поздних стадиях деструкции и малоэффективен в начале.
Восстановление
Период зависит от состояния пациента до этого, его возраста и желания поскорее прийти в норму.
Сразу после проведения процедуры больного обездвиживают на непродолжительное время. Принимаются меры чтобы избежать воспалитльных процессов, отеков, занятия лечебной физкультурой. Когда человек начинает двигаться, главное не нагружать конечность и разрабатывать его постепенно.
При грамотном проведении процедуры и отсутствии других болезней или провоцирующих развитие болезни факторов, дебридмент позволяет «заморозить» деструктивные процессы на несколько лет.
Как упоминалось выше, эта операция не может излечить артроз колена, но может подарить человеку несколько лет безболезненного полноценного функционирования коленного сустава.
Наиболее важен этот метод для молодых и активных людей, но и пациентам постарше он может существенно помочь в лечении.
loading…
nashynogi.ru
Артроскопия коленного сустава – это хирургическая манипуляция, выполняемая для диагностики и лечения внутрисуставных повреждений. Процедура является прекрасной альтернативой классической операции, при которой для доступа к суставу приходилось делать большие разрезы. Широкое применение эндоскопических методов позволило уйти от столь травматичных манипуляций и существенно сократить период восстановления после процедуры.
Существуют две основные формы остеоартроза:
- остеоартроз мелких суставов (поражаются суставы кистей, лучезапястные суставы). Это наиболее легкая форма остеоартроза. Пациенты могут отмечать боль в суставах пальцев, появление рядом с ними твердых «бугорков», отечность пальцев, ухудшение их подвижности.
- остеоартроз крупных суставов (чаще всего, поражаются тазобедренный и коленный суставы). Эта форма остеоартроза, как правило, протекает более тяжело. Пациенты часто испытывают сильные боли в пораженных суставах, появляется хромота. Подвижность в больном суставе ухудшается или вообще исчезает. При отсутствии лечения больные этой формой остеоартроза быстро теряют трудоспособность и становятся инвалидами. На поздних стадиях такой формы остеоартроза показано оперативное лечение – эндопротезирование сустава.
ul