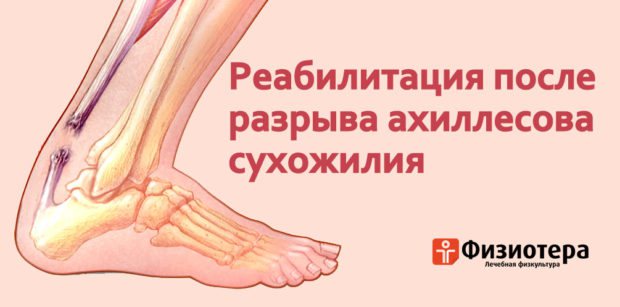
Ахиллово сухожилие производит огромную работу по обеспечению подвижности стопы. Оно соединяется с икроножной мышцей и предназначено для амортизации возможных травмирующих воздействий. Такие воздействия часто происходят при беге, прыжках, особенно если человек обладает лишним весом.
Не выдержав нагрузки, сухожилие может разорваться полностью либо частично. Разрыв не только болезнен сам по себе, но и требует ортопедического лечения, а также долгой реабилитации после разрыва ахиллесова сухожилия для восстановления нормального функционирования стопы.
Типы травмы ахиллова сухожилия
Ахиллово сухожилие после травмы может иметь:
- Растяжение. Это самый легкий вид травмы, и сухожилие приходит в норму после недолгой фиксации сустава, и короткого восстановительного процесса;
- Частичный разрыв сухожилия. В этом случае травматолог, после ряда исследований принимает решение о необходимости операции. В случае, если большая часть сухожилия цела, пациенту фиксируют голеностоп, и спустя некоторое время назначают курс восстанавливающих процедур;
- Полный разрыв сухожилия, восстановление при котором возможно только оперативным методом. При полном разрыве ахиллова сухожилия восстановление происходит в несколько этапов, которые включают послеоперационный период.
В каждом из представленных случаев необходим период восстановления, и интенсивность нагрузок, продолжительность, условия, рекомендует лечащий врач индивидуально каждому пациенту.
Обезболивающие средства при болях в суставах и спине: препараты в форме уколов, мазей, таблеток
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
При болях в спине и суставах, возникающих при остеохондрозах, артритах, артрозах, не обходится без применения обезболивающих препаратов. Анальгетики используются в различных лекарственных формах — в виде растворов для инъекций, таблеток, капсул, гелей, мазей, ректальных суппозиториев. Одни обезболивающие препараты подходят для длительной терапии, а другие применяются не чаще 2-3 раз в месяц.
Общая информация
Назначая пациенту средство с анальгетическим (обезболивающим) действием, врач учитывает множество факторов. Это вид диагностированной патологии, тяжесть ее течения, интенсивность дискомфортных ощущений в позвоночнике или суставах. Во внимание принимается возраст больного, анамнез, особенно состояние почек, печени, желудочно-кишечного тракта. Очень осторожны ортопеды, неврологи, ревматологи при составлении лечебных схем для детей, пожилых пациентов, беременных и кормящих ребенка грудью женщин.
Боли в сочетании с ограничением движений сопровождают практически все патологии суставов и позвоночника:
- воспалительные — артриты, бурситы, синовиты, периартриты, тендиниты, тендовагиниты;
- дегенеративно-дистрофические — артрозы, остеохондрозы любой локализации;
- аутоиммунные — ревматоидные, псориатические, подагрические артриты, анкилозирующие спондилоартриты.
Для устранения острых, сильных, жгучих болей используются анальгетики в виде инъекционных растворов для внутримышечного, внутривенного, внутрисуставного введения. Справиться с менее выраженными дискомфортными ощущениями позволяет применение таблеток, гелей, мазей.
Обезболивающие средства предназначены только для симптоматического лечения. Их использование помогает быстро улучшить самочувствие пациента. Но справиться с самой патологией они не способны.
Группы препаратов для лечения
Перед тем как рекомендовать больному то или иное средство, врач выясняет причину появления дискомфортных ощущений. Боль может быть спровоцирована воспалением, мышечным спазмом, сдавлением отеком или костным наростом чувствительных нервных окончаний. Это один из основных критериев, определяющих выбор анальгетика. Например, для купирования болей, вызванных напряжением мышц, требуется использование миорелаксантов. А сдавление нервов воспалительным отеком устраняется применением нестероидных противовоспалительных или гормональных средств.
Ненаркотические анальгетики
При использовании ненаркотических анальгетиков выраженность дискомфортных ощущений снижается за счет уменьшения возбудимости подкоркового болевого центра, а также угнетения синтеза простагландинов. В эту группу включены классические, проверенные временем препараты. К ним относятся и недавно синтезированные нестероидные противовоспалительные средства (НПВС). В основе классификации классических ненаркотических анальгетиков лежит химическое строение ингредиентов:
- производные салициловой кислоты — салицилаты (Аспирин, салициламид, метилсалицилат, натрия салицилат);
- производные пиразолона — Амидопирин, Анальгин, Бутадион;
- производные анилина — Фенацетин, Парацетамол.
Ненаркотические анальгетики быстро устраняют боль, обладают антилихорадочным действием. Для некоторых из них характерна и выраженная противовоспалительная активность.
Классические средства при болях в спине и суставах в последнее время используются достаточно редко. И не только из-за частого развития побочных реакций. Врачи постепенно отказываются от применения Аспирина, Анальгина, Парацетамола, потому что синтезированы более мощные и безопасные препараты — НПВС.
Нестероидные противовоспалительные средства
НПВС — препараты первого выбора в лечении любых воспалительных или дегенеративно-дистрофических патологий суставов и позвоночника. Они оказывают разноплановое действие: устраняют сильные боли, отеки и лихорадочные состояния, купируют острые и хронические процессы.
Фармакологическая активность НПВС основана на блокировании циклоокигеназы (ЦОГ) — фермента, стимулирующего выработку простагландинов, брадикининов, лейкотриенов. В организме перестают синтезироваться медиаторы боли, воспаления, что приводит к улучшению самочувствия пациента. НПВС классифицируются в зависимости от вида ингибируемой ЦОГ:
Тот самый запрещенный к показу выпуск, за который Эрнст уволил Малахова!
Суставы и хрящи вылечатся за 14 дней с помощью обычного…
- неселективные, снижающие активность всех циклооксигеназ, — Кетопрофен, Индометацин, Пироксикам, Ибупрофен, Диклофенак, Напроксен;
- селективные, блокирующие циклооксигеназу-2 — Целекоксиб, Эторикоксиб, Этодолак, Нимесулид, Мелоксикам.
При болях в спине и суставах использование неселективных НПВС не всегда оправдано. Они ингибируют ЦОГ, вырабатывающуюся во многих внутренних органах, что становится причиной их повреждения. Поэтому в терапии патологий опорно-двигательного препарата предпочтение отдается селективным средствам. Они точечно воздействуют на источник боли, не поражая печень, почки, ЖКТ.
Чаще всего курсовой прием НПВС отрицательно сказывается на слизистой желудка. Под действием препаратов повышается выработка соляной кислоты. Слизистая желудка изъязвляется — развивается гастрит. Чтобы не допустить этого, пациентам назначаются или селективные НПВС, или неселективные средства, которые комбинируются с ингибиторами протонной помпы (Омепразол, Пантопразол, Эзомепразол).
Мышечные релаксанты
Миорелаксанты — препараты для расслабления скелетной мускулатуры, устранения мышечных спазмов. Эти средства часто используются в терапии болезней суставов, но чаще востребованы они в лечении остеохондроза. Для патологии позвоночника характерно формирование протрузий и грыж. Разрушенные межпозвонковые диски смещаются и давят на спинномозговые корешки, вызывая острую боль. Ответной реакцией организма становится мышечный спазм. Он не только не снижает выраженность боли, но и существенно ограничивает движения. В таких ситуациях помогает применение миорелаксантов центрального действия:
- Баклосана;
- Сирдалуда;
- Тизанидина.
Чаще всего при острых болях используется Мидокалм в форме инъекционного раствора. Помимо миорелаксанта толперизона, он содержит анестетик лидокаин. А после курса инъекций в терапевтические схемы включаются препараты в таблетках или капсулах. Миорелаксанты применяются при мышечных контрактурах, сопровождающих спондилезы, спондилоартрозы, артрозы крупных суставов. Они помогают быстрее восстановиться после ортопедических и травматологических операций.
У миорелаксантов немало побочных эффектов, но самые выраженные из них характерны для Баклосана и его структурного аналога Баклофена. При длительном приеме развивается психологическое привыкание. Его вероятность повышается при использовании препаратов дольше недели.
Наркотические анальгетики
Применение наркотических анальгетиков приводит к стимуляции активности антиноцицептивной системы, усилению тормозного воздействия на проведение боли, ее эмоциональное проявление. Они возбуждают опиатные рецепторы, что становится причиной снижения выброса медиаторов, вызывающих боль — серотонина, гистамина, ацетилхолина, простациклина, брадикардина, субстанции Р. В терапии патологий суставов и позвоночника применяются такие наркотические анальгетики:
- Морфин;
- Промедол;
- Кодеин;
- Фентанил;
- Трамадол.
Врачи назначают пациентам средства из этой клинико-фармакологической группы в исключительных случаях. Сначала они пытаются устранить боль парентеральным введением НПВС или медикаментозными блокадами с глюкокортикостероидами. И только при их неэффективности используются наркотические анальгетики. Как правило, их применение указывает на необходимость проведения хирургической операции.
Количество провоцируемых наркотическим анальгетиками побочных реакций не выше, чем у других обезболивающих средств. Но одно из лечебных действий этих препаратов заключается в выработке эндорфинов. Поэтому даже 2-3 кратный прием наркотических анальгетиков становится причиной формирования стойкой психической и физической зависимости.
Кортикостероиды
Глюкокортикостероиды — соединения, аналогичные по химическому строению гормонам, вырабатываемым надпочечниками. Лекарственные средства оказывают выраженное обезболивающее, противовоспалительное, антиэкссудативное действие. Они проявляют иммуносупрессивную (угнетающую иммунитет) активность. Поэтому глюкокортикостероиды нередко назначаются пациентам с аутоиммунными заболеваниями — ревматоидным артритом, анкилозирующим спондилоартрозом. В основе их классификации лежит длительность лечебного воздействия:
- короткодействующие (около 24 часов) — Кортизол, Гидрокортизон, Кортизон, Преднизолон, Метипред;
- средней продолжительности действия (около 2 суток) — Триамцинолон, Полькортолон;
- длительного действия (дольше 48 часов) — Бетаметазон, Дексаметазон.
Глюкортикостероиды довольно редко используются при болях в спине и суставах в таблетированной форме. Практикуется их применение для медикаментозных блокад в сочетании с анестетиками Лидокаином или Новокаином. Гормональные средства вводятся непосредственно в полость сустава или расположенные поблизости мягкие ткани.
Препараты токсичны для внутренних органов, поэтому не предназначены для частого использования. Они применяются только при неэффективности НПВС из-за своей способности повреждать хрящевые и костные структуры суставов и позвоночника.
Форма выпуска препаратов
В терапии патологий опорно-двигательного аппарата применяются обезболивающие средства во всех лекарственных формах:
- твердые — таблетки, гранулы, порошки, капсулы, драже;
- мягкие — мази, линименты, кремы, гели, бальзамы, суппозитории;
- жидкие — растворы для парентерального введения и перорального приема, настойки, отвары, микстуры.
При выборе лекарственной формы для пациента учитывается не только интенсивность болевого синдрома, но и общее состояние здоровья. Например, при патологиях ЖКТ, язвенных поражениях желудка целесообразно применять растворы для инъекций, ректальные свечи, мази.
Таблетки
Таблетки удобны в применении, по сравнению с мазями оказывают быстрое обезболивающее воздействие. Для исключения повреждения слизистой желудка их покрывают кишечнорастворимыми оболочками. В последнее время все чаще используются препараты пролонгированного (продолжительного) действия, например, Кетонал-ретард. После приема таблетки оболочка растворяется постепенно с медленным высвобождением основных ингредиентов. Так в организме создается концентрация анальгетиков, необходимая для обезболивания в течение длительного времени.
В форме таблеток в терапии суставов и позвоночника применяются препараты различных клинико-фармакологических групп:
- миорелаксанты — Сирдалуд, Мидокалм, Баклофен;
- НПВС — Диклофенак, Ибупрофен, Нимесулид, Кетопрофен, Лорноксикам;
- классические анальгетики — Парацетамол, Анальгин, Аспирин;
- наркотические анальгетики — кодеинсодержащие, Трамадол.
Таблетки назначаются для купирования болезненных ощущений средней выраженности. Если пациент жалуется на острые боли, то использовать такие лекарственные формы нецелесообразно. Потребуется прием таблеток в высоких дозах, а это повышает риск развития местных и системных побочных реакций.
Уколы
Анальгетики в форме инъекционных растворах применяются для устранения острых, жгучих, пульсирующих болей. Они обычно возникают при воспалении мышц, ущемлении костным наростом чувствительного нервного окончания. При острых болях практикуется внутримышечное введение НПВС — Мелоксикама, Диклофенака, Вольтарена, Ксефокама, Кеторолака. Но анальгетическое действие инъекций непродолжительное, редко сохраняется дольше суток. А так как введение растворов довольно болезненно, то при возможности их заменяют в терапевтических схемах таблетками.
Несомненное достоинство этой лекарственной формы — быстрый анальгетический эффект. Самочувствие пациента улучшается спустя несколько минут. Не приходится ожидать растворения оболочки, как у таблеток, или проникновения ингредиентов через кожу, как у мазей.
Из анальгетиков для купирования болевого синдрома в уколах применяются также миорелаксанты, глюкокортикостероиды.
Мази
Среди всех лекарственных форм анальгетиков самыми безопасными считаются средства для локального нанесения на область боли. Это мази, кремы, гели, бальзамы, спреи. В эту группу можно включить и трансдермальные препараты (пластыри) с активными ингредиентами НПВС или редкоземельными металлами.
У наружных средств есть свои достоинства — щадящее воздействие на организм человека, редкое развитие побочных реакций, удобство использования. Минусами мазей и гелей являются медленное проникновение в суставные и позвоночные структуры, относительно слабая анальгетическая активность.
| Обезболивающие наружные средства для суставов и спины | Наименования лекарственных средств | Терапевтические свойства |
| НПВС | Вольтарен, Фастум, Найз, Кеторол, Артрозилен | Снижение выраженности болей, отечности, снижение местной температуры тела, купирование воспаление |
| Согревающие мази | Финалгон, Капсикам, Випросал, Апизартрон | Улучшение кровообращения, ускорение регенерации тканей за счет раздражения рецепторов, расположенных в подкожной клетчатке |
| Хондропротекторы | Хондроксид, Терафлекс, Хондроитин-Акос | Стимуляция восстановления поврежденных тканей, устранение воспаления и болезненных ощущений |
Свечи
Основная причина назначения анальгетиков в форме ректальных суппозиториев — патологии желудочно-кишечного тракта. Активные ингредиенты свечей абсорбируются (всасываются) в слизистую толстой кишки и проникают в системный кровоток в незначительном количестве. Для купирования суставных и позвоночных болей используются суппозитории с Парацетамолом, нестероидными противовоспалительными компонентами — Дикловит, Нурофен, Мелоксикам, Мовалис, Индометацин.
Удобство применения не является достоинством этой лекарственной формы. Перед введением свечи в прямую кишку необходимо опорожнить кишечник, провести гигиенические процедуры.
Как выбрать обезболивающие лекарства
Выбором анальгетика должен заниматься врач. Он не только составляет терапевтическую схему, но и определяет суточные, разовые дозы, длительность лечебного курса. Один из критериев выбора — безопасность препарата. Многие патологии опорно-двигательного аппарата пока не удается полностью вылечить. Боли возникают не только в период рецидивов, но и на этапе ремиссии при перемене погоды, переохлаждении. Пациент вынужден часто принимать препараты, поэтому врач подбирает анальгетики с более мягким воздействием на внутренние органы.
Противопоказания обезболивающих препаратов
Для каждой клинико-фармакологической группы анальгетиков характерны свои противопоказания. Например, глюкокортикостероиды запрещено использовать при костной резорбции, остеопорозе. Но есть и общие для всех обезболивающих средств противопоказания. Это тяжелые патологии ЖКТ, печени, почек, расстройства кроветворения, период беременности и лактации, детский возраст. Препараты для наружного применения нельзя наносить на кожу при наличии на ней микротравм — царапин, порезов, ссадин, ожогов.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Человек, принимая обезболивающие лекарства, не избавляется от причины возникновения боли в суставах, а лишь только на какой-то временной промежуток избавляется от неё, но ведь она всё равно потом вернётся. Поэтому лучше обратиться в клинику или к врачу, который проведёт консультацию, назначив все необходимое лечение. Врача лучше выбрать ортопеда или травматолога.
Ведь только опытный специалист сможет назначить правильное лечение, но и то лишь только после проведения многих диагностических мероприятий. Эти анализы помогут выявить причину того, почему у пациента возникают боли в суставах и лечение будет направлено в первую очередь на то, чтобы удалить эту причину и навсегда избавить человека от них.
Но бывают ситуации, когда необходимая медицинская помощь по каким-то причинам не может быть доступна больному человеку. Поэтому человеку приходится самому бороться за своё здоровье, и вот тут обязательно нужны хоть какие-то знания о болях в суставах.
В этой статье представлена полная информация о том, как возникают боли в суставах, и какие лекарства можно будет применять при таком заболевании, чтобы хоть как-то обезболить и вылечить.
Причины возникновения боли в суставах
Существует несколько факторов, которые как раз и могут стать причиной возникновения различных патологических нарушений в работе опорно-двигательного аппарата. Прежде всего, к ним стоит отнести следующие факторы риска:
- Неправильное питание.
- Избыточная масса.
- Вредное злоупотребление алкоголем и табакокурением.
- Различные гормональные нарушения. Обычно это происходит в период менопаузы у женщин.
- Нарушение обмена веществ.
- Наследственность.
- Образ жизни: малоподвижный или такой, где даётся большая нагрузка на суставы.
- Различные инфекционные заболевания.
- Различные травмы суставов.
Если возникают такие нарушения, то всегда обычно возникают боли в суставах. Чаще всего они характеризуются сильным воспалением, а также сопровождаются болевым синдромом. Если это травма, то боли появляются сразу.
А в других случаях болевые ощущения могут возникать в тот момент, когда начинаются патологические изменения. Кстати, больше всего обычно страдают суставы нижних конечностей, так как они выполняют опорную функцию и принимают при этом на себя всю массу тела человека.
Из-за каких болезней болят суставы
Причиной возникновения суставных болей становятся следующие заболевания:
- подагра;
- артрит;
- артроз;
- бурсит;
- синовит;
- остеопороз;
- остеоартроз и другие.
Такие суставные боли человек может испытывать и во время заболевания гриппом или другими вирусными инфекциями. Могут также боли в суставах возникать и при резких погодных изменениях, а также если были повреждены механически связки и сухожилия, или же происходили при мышечных спазмах.
Виды обезболивающих препаратов для суставов
Анальгетики входят в состав терапии, которая назначается при различных суставных заболеваниях. Существуют специальные препараты, которые не только устраняют боль, но и борются с причиной её возникновения.
Эти препараты относятся к специальной группе нестероидных средств, которые снимают воспаление (НПВС). Чаще всего они являются лекарствами, которые используются при артритах и артрозах. Самыми известными таблетками при суставных воспалениях считается ацетилсалициловая кислота.
Современная фармакологическая наука пошла далеко вперёд и сейчас уже существует большое количество НПВС, которые относятся к группе салицилатов:
- Препараты с основным веществом ибупрофен (нурофен, бофен, реумафен и т. д.).
- Индометацин.
- Препараты на основе диклофенака (вольтарен, диклоберл, диклоранартрозан).
- Кетопрофен.
Вторая такая же обширная группа НПВС — это оксикамы, в которую входят следующие лекарства:
- теноксикам;
- пироксикам;
- мелоксикам;
- лорноксикам.
Эти препараты хороши тем, что после их приёма будет меньше побочных эффектов, это позволяет их дольше применять. Кстати, в последнее время в ортопедии стали применять и такие лекарственные препараты, основа которых нимесулид и целекоксиб.
Когда же таблетки уже не действуют и боль в суставах не проходит, то врач назначает обезболивающие уколы. К тому же в современной медицине внутрисуставное введение может применяться и для анальгетиков и даже для препаратов, снимающих воспаление.
Ненаркотические анальгетики
Когда возникают сильные боли в суставах, то начинают применять такие препараты, как парацетамол, целебрекс или анальгин. Они отличаются от другого наркотического лекарства тем, что их действие начинается уже примерно через 10–15 минут, они не вызывают привыкание, но зато эффект анальгезирующий и длительный.
Но конечно же, все зависит от того, каково воспаление и где конкретно оно локализуется. Так, если это спазмы в мышцах, то лучше всего применять такие препараты, как миорелаксанты, ведь они расслабляют всю гладкую мускулатуру.
Если такие лекарства применять долго и в сочетании с другими нестероидными противовоспалительными препаратами, то будет прекрасный терапевтический эффект. Миорелаксанты прекрасно подходят для лечения болевых ощущений и в пояснице, и в позвоночнике.
Существуют и анальгетики, которые признаны как препараты для местного применения. Это, например, мази и гели. Они могут быть созданы как на основе химических соединений, так и природных ресурсов. Кстати, мази могут быть на основе ибупрофена, диклофенака или же змеиного или пчелиного яда.
Подбор лекарственных препаратов при суставных болях – это, конечно же, индивидуальный процесс, так как такая воспаление может быть различной этимологии. Бывает так, что те лекарственные средства, которые вам идеально подходят, могут совсем не подходить вашим знакомым, а порой даже вызывают непредсказуемую реакцию.
Поэтому всегда стоит помнить о том, что универсального лекарства от суставной боли не существует! Не стоит игнорировать такие боли и необходимо немедленно обратиться к врачу – специалисту, который проведёт консультацию, выяснит её причины и назначит индивидуальное лечение.
Врач также сможет подобрать и оптимальное сочетание той дозировки лекарственных препаратов, которые идеально подойдут для лечения различных суставных заболеваний. Если будут выполняться все предписания и указания врача — специалиста, то боль в скором времени просто исчезнет, а пациент будет здоров и счастлив.
Как забыть о болях в суставах
Суставные боли очень сильно влияют на жизнь человека, выбивая его из определённого, установленного временем ритма жизни. Ведь боль в суставах, прежде всего, ограничивает движения, и вести полноценную жизнь уже становится невозможно.
Постоянно чувство дискомфорта портит каждую минуту жизни, а ведь ещё раздаётся и неприятный хруст. Но самое страшное – это, конечно же, боли.
Можно ли самостоятельно лечиться? Известно, что в современном медицинском мире существует большое количество лекарств и других лечебных препаратов, но без помощи специалиста разобраться все же в них невозможно. Поэтому только консультация врача поможет вам избавиться от этих неприятных болей в суставах.
Правила приёма таблеток от боли в суставах
Известно, что принимать большое количество таблеток вредно не только для всего желудка, но и для организма человека в целом. Большое количество таблеток, конечно же, влияют на работу как желудка, так и печени. Именно поэтому применение любого препарата в таблетках требует бережного и осторожного отношения.
Соответственно, существуют определённые правила приёма таблеток от суставных болей, которые просто необходимо учитывать и придерживаться их:
- Если болевые ощущения не очень сильные, то тогда следует принимать несильные обезболивающие. И только после того, как будет понятно, что они не дают никакого эффекта, то тогда стоит переходить на более сильные лекарственные препараты. Но вот только стоит не спешить и постепенно наращивать интенсивность их употребления, пока совсем не исчезнет боль в суставах.
- Если боль в суставах возникла неожиданно и внезапно, то, скорее всего, её причиной стало воспаление или же травма. Поэтому в таких случаях необходимо применять нестероидные средства, снимающие воспаление.
- Если же боли в суставах – это уже хроническое заболевание, то тогда требуется длительный курс приёма таблеток. Но здесь могут возникнуть различные побочные эффекты. Например, привыкание или их сильное влияние на ЖКТ. Если курс лечения таблетками длительный, то их можно заменить свечами, которые выпускаются специально для лечения суставных болей.
Лечение болей в суставе будет иметь успех только тогда, когда его контролирует опытный врач. Ни в коем случае нельзя самостоятельно пить таблетки или пропускать их приём, если назначил лечащий специалист. Это в первую очередь повлияет на эффективность лечения и нанесёт здоровью лечащего ещё больший вред.
Стоит помнить, все обезболивающие препараты лишь только уменьшают боль, но не лечат саму болезнь, а это значит, что боль всё равно вернётся. Любой опытный специалист прежде чем назначит вам курс терапии, обяжет вас пройти диагностику. Стоит выполнить все назначения врача и здоровая жизнь без боли снова к вам вернётся!
https://youtu.be/AWyLoQ6TC0M
Послеоперационный период
Существует два варианта оперирования ахиллова сухожилия:
- Открытая операция по связке, сшиванию, либо постановке имплантата порванного сухожилия;
- Закрытая операция, при которой стягивание сухожилия происходит без разреза кожи. Через специальные проколы хирург сшивает разорванные части, и стягивает шовными нитями.
В обоих случаях послеоперационный и реабилитационный период проходят одинаково.
Сразу после операции на оперированную ногу накладывается лонгета от пальцев ног до верхней части бедра. Нога фиксируется с вытянутым носком в положении «от себя». Таким образом снимается напряжение с икроножной мышцы, к которой крепится оперированное сухожилие.
На 2 – 3 сутки после операции на зону послеоперационной раны назначают магнитное поле. Ежедневно, в течение 10 дней, эта процедура направлена на улучшение циркуляции крови, а также снижение возможности образования спаечных процессов.
Очень важно в первые три недели не допускать малейшего растяжения икроножной мышцы и сухожилия, чтобы избежать разрыва в месте шва. Лонгета снимается только для перевязки и обработки шва. После снятия швов на 5 – 7 день, лонгета остается еще на две недели.
В этот момент начинается легкая реабилитация после операции. Она включает в себя общую гимнастику для поддержания тонуса всего организма. Упражнения выполняются сидя и лёжа. Упражнения для верхней части туловища можно выполнять с помощью тренажеров, при условии бережного отношения к оперированной ноге.
В течение двух месяцев после операции придется пользоваться костылями, а это значительная нагрузка для нетренированного организма, и пациентов с лишним весом.
Через три недели гипсовую лонгету укорачивают до колена, и пациент может согнуть ногу в колене. Это облегчает передвижение с помощью костылей, позволяет принять более удобную позу сидя и лежа.
Восстановление после разрыва ахиллова сухожилия в этот период заключается в повышении активности. К вышеупомянутым, необходимо добавить упражнения на бедро. Благодаря интенсивным нагрузкам:
- Улучшается кровообращение;
- Восстанавливаются несколько атрофированные мышцы бедра;
- Улучшается общее состояние;
- Проходит подготовка к последующему, эффективному периоду реабилитации.
Щадящие методы лечения
При остром разрыве сухожилия для постановки диагноза чаще всего достаточно клинического осмотра. Рентгенография может быть полезна лишь при подозрении на отрывной перелом пяточной кости (ситуация, при которой происходит отрыв ахиллова сухожилия от пяточной кости с её фрагментом).
Разрыв можно увидеть на УЗИ или МРТ. Однако данные исследования не нужны при острых разрывах, за исключением тех случаев, когда существует некоторая неопределенность по поводу диагноза. Эти методы обследования очень полезны при застарелых разрывах или хронических заболеваниях ахиллова сухожилия.
Подкожный шов ахиллова сухожилия можно считать одной из наиболее малотравматичных типов операций, которая показана только при свежих разрывах давностью не более недели. При этой операции в длинном разрезе нет необходимости, доступ осуществляется через разрез длиной около двух сантиметров над зоной разрыва.
ПОДРОБНЕЕ ПРО: Диета после 30 лет женщине
Через полученное отверстие удаляются кровяные свертки, а затем производятся проколы на 4-6 см выше места разреза и на уровне бугра пяточной кости.
Верхняя часть ахилла прошивается нитями в поперечном направлении, при этом нити выводятся в основную рану, а затем проводятся в отверстия в области пяточной кости и затягиваются после сгибания стопы. Далее ушиваются оболочки сухожилия, подкожный слой и кожа, а стопа после операции фиксируется в положении умеренного сгибания.

Чрескожные швы подразумевают прошивание разорванных концов сухожилия без разрезов, через кожные проколы. Эта операция малотравматична, но имеет существенный недостаток — хирург не видит самого сухожилия, поэтому есть риск того, что концы его будут сопоставлены недостаточно точно.
Помимо этого, идущая фактически вслепую нить может пройти через икроножный нерв и повредить его, а если концы сухожилия перекручены, то о хорошей восстановлении функции ахилла не может идти речи.
Сшивание сухожилий возможно и при помощи специальных приспособлений, которые минимизируют риск повреждения нерва и перекручивания фрагментов ахилла. К примеру, система Ахиллон наподобие прищепки фиксирует разорванные концы стык-в-стык, а через отверстия этого устройства в поперечном направлении проводятся сшивающие нити.
Повреждение икроножного нерва исключено.
Реабилитационный период
Через 6 недель после операции лонгету, фиксируют ногу, снимают. И важно сразу начать курс восстановления после разрыва ахилла. Это интенсивный курс процедур, включающий в себя:
- Наблюдение реабилитолога — ортопеда, анализ процесса, динамика восстановления;
- Массаж;
- Кабинет лечебной физкультуры;
- Водные процедуры;
- Электростимуляция задней группы мышц голени.
После снятия лонгеты врач проводит обследование, и дает рекомендации по правильной постановке и растяжению голеностопа. Стопа с трудом возвращается в привычное положение, и правильная постановка угла зависит от уровня растяжения сухожилия.
Пациент продолжает пользоваться костылями, но у него появляется возможность слегка опираться на ногу.
Некоторые пациенты, уточнив сколько длится реабилитация после разрыва ахиллова сухожилия, отказываются от данных процедур в надежде самостоятельно справиться с данной задачей. При отсутствии необходимых знаний в данной области, пациент может не рассчитать своих сил. При недостаточном растяжении и развитии возможна контрактура, а при чрезмерной нагрузке повторный разрыв.
Классификация обезболивающих препаратов
Все современные обезболивающие препараты можно разделить на 2 большие группы: ненаркотические и наркотические. Среди наркотических (опиоидных) анальгетиков известны:
- средства природного происхождения – Кодеин, Морфин;
- полусинтетические – Этилморфин, Омнопон, Морфилонг;
- синтетические – Промедол, Набулфин, Трамадол.
Препараты наркотического ряда обладают следующим свойствами.
- Сильным обезболивающим действием, что является особенно ценным в послеоперационном периоде.
- Определенным психотропным эффектов (состояние удовлетворения и эйфории), что является основанием для развития наркотической зависимости и ограниченной продолжительностью применения этих средств.
- Возможно развитие тяжелых побочных эффектов, таких как нарушение сердечной деятельности и дыхания, повышение тонуса кишечника и мочевого пузыря, возникновение рвоты.
С другой стороны, при кратковременном применении (1-3 дня) наркотических анальгетиков и выборе правильной дозы для конкретного пациента вероятность развития побочных эффектов низкая, а высокая эффективность в плане устранения боли после операции. Любые опиоидные анальгетики отпускаются в аптеке только по специальному врачебному рецепту.
Ненаркотические обезболивающие препараты обладают значительно менее выраженным болеутоляющим эффектом. Однако, собственно обезболивающее действие сочетается с противовоспалительным и жаропонижающим, что не менее важно в период после операции. Наибольшей и заслуженной популярностью пользуются следующие обезболивающие средства этой группы:
- Индометацин;
- Диклофенак натрия (калия);
- Мелоксикам;
- Лорноксикам;
- Ибупрофен;
- Нимесулид;
- Кеторолак.
НПВС – это препараты «первой линии» для терапии воспалительных заболеваний опорно-двигательной системы, а также как собственно обезболивающие средства для пациентов после операции. Несомненная клиническая эффективность НПВС ограничивается серьезными побочными эффектами (образование язв на слизистой ЖКТ, поражение почек).
Одним из преимуществ нестероидных анальгетиков для пациента является удобная форма выпуска: существуют как уколы, так и таблетки. Нередко назначается сначала инъекционная форма НПВС, которая обладает более быстрым и выраженным болеутоляющим эффектом, а затем пациенту можно перейти на таблетки и принимать их по мере необходимости.
Массаж
Легкий массаж зоны голеностопа и икроножной мышцы сразу после снятия лонгеты кардинально меняет как физическое, так и эмоциональное состояние. Мышца, длительное время находившаяся в статичном положении атрофирована, и целью массажа является увеличение тонуса, улучшение циркуляции крови.
Уже после первой процедуры пациент чувствует улучшение благодаря воздействию на часть тела, которая длительное время иммобилизована.
Массаж, с каждой процедурой становится более интенсивным, и только после тщательного разогрева мышцы пациент переходит в кабинет ЛФК.
Кабинет лечебной физкультуры
С первых дней начала реабилитации после разрыва ахиллова сухожилия интенсивность нагрузок увеличивается в кабинете лечебной физкультуры. Первые упражнения направлены на растяжку сухожилия.
Для снижения нагрузки, упражнения проводят сидя, или с помощью упора для рук. С помощью специальных тренажеров проводятся упражнения для восстановления тонуса мышц.
Врач реабилитолог следит за постановкой шага, наличием переката стопы, проводит процедуры, снижающие напряжение. Массажные приспособления для стопы помогают быстрее и безболезненнее растянуть сухожилие, и установить нужный угол постановки стопы.
Постановка на носок осуществляется только на двух ногах, бег и прыжки нельзя применять в первые дни курса реабилитации, так как велик шанс повторного разрыва без должной растяжки сухожилия и развития икроножной мышцы.
Через 2,5 – 3 месяца после операции, при условии, что пациент выполняет все положенные упражнения, можно начать постановку на носок, легкий бег. Прыжков лучше избегать в первые 6 – 7 месяцев после операции.
Для полного восстановления необходимо постоянно следить за качеством шага, делать необходимые упражнения.
Как правильно проводить упражнения – самостоятельно или со специалистом?
На первоначальном этапе, пока конечность находится в гипсе, и первое время после его удаления, наблюдение специалиста просто необходимо. Любые упражнения следует согласовать с лечащим врачом, и, если есть такая возможность, заниматься под руководством инструктора ЛФК. Задача специалиста – грамотно дозировать физическую нагрузку и следить за правильностью выполнения упражнений.
В дальнейшем, когда станет ясно, что процесс заживления идет нормально, можно заниматься самостоятельно, обращаясь к инструктору для разъяснения возникших вопросов. Если нет никакой возможности заниматься со специалистом, следует обратиться к врачу, чтобы он порекомендовал источники для занятий, и внимательно следить за своим состоянием.

Водные упражнения и электростимуляция
Реабилитация после разрыва ахилла проходит быстрее при использовании всех возможных процедур, представленных клиникой. Упражнения в бассейне, благодаря поддержке воды проходят легче. Плавание быстро восстанавливает тонус мышц, позволяет выполнять упражнения любой сложности.
Электростимуляция мышц – принудительное сокращение задних мышц голеностопа. Атрофия после длительной иммобилизации не позволяет полноценно задействовать сухожилие, а действие тока, направленное на сокращение мышц, приводит их в тонус. Благодаря данной процедуре в совокупности с ЛФК и массажем, процесс восстановления продвигается значительно легче и безболезненнее.
Обезболивание после операции: цели и эффективность
Послеоперационное обезболивание нацелено на устранение боли и создание хороших условий для восстановления организма. У каждого человека свой болевой порог и отношение к боли. Некачественная анальгезия вызывает сильный дискомфорт, неприятные эмоции, мешает спать. Чтобы избежать этого, препараты назначают еще до формирования болевого импульса с учетом степени повреждений тканей, самочувствия пациента. Анестезия при беременности проводится по специальным схемам с учетом степени пользы/риска для матери и плода.
Восстановление без операции
Восстановление разрыва ахиллова сухожилия без операции возможен только в случае частичного разрыва. Пациенту в таком случае фиксируют голеностоп, как и в случае с полным разрывом, в зависимости от серьезности травмы. Реабилитация после разрыва ахиллова сухожилия, даже с частичным разрывом, проходит в том же русле, что и при полном разрыве.
В любом случае, только травматолог может правильно оценить серьезность и назначит лечение.
Операции подобного рода не проводят людям, страдающим сахарным диабетом, пожилым людям, и пациентам с заболеваниями сердца.

Чем грозит отказ от реабилитации
Важно! Отказ от реабилитации после операции на ахилловом сухожилии может повлечь ряд тяжелых последствий.
Это может быть контрактура сустава, то есть значительное ограничение подвижности стопы, что приведет к изменению походки.
Многие люди, понадеявшиеся на то, что травма «заживет сама собой», до конца жизни не могут восстановить подвижность травмированного сустава. Возможны осложнения в виде атрофии мышц, возникновения спаечного процесса в месте разрыва.
Одним из серьезнейших последствий может быть тромбоз глубоких вен, осложнения которого опасны для жизни.
Когда снимают операционные швы?
Швы на колене после операции снимают обычно на 10 сутки. За это время должно произойти окончательное сращение краев раны, зафиксированных хирургическими нитями. Если разрез незначительный и быстро зажил, вам снимут швы на 7-й день. Вообще способность к регенерации мягких тканей, которые были рассечены в момент операции, у всех людей разная. У пожилой категории пациентов или людей, страдающих диабетом, окончательное заживление может состояться только на 12-14 день.
Судя по шрамам у данного пациента не левом коленном суставе была проведена частичная замена и артроскопия. Швы выглядят хорошо.
У ненаркотических препаратов обезболивающий эффект выражен намного меньше, но они оказывают также противовоспалительное и жаропонижающее действие, что немаловажно сразу после операции. Но, кроме несомненной пользы, эти средства способны при неправильном использовании нанести и вред. Их побочные действия – негативное влияние на слизистую оболочку желудка и кишечника, почки.
Медикаментозное обеспечение
Ни одна реабилитация колена не обходится без медикаментозных средств. После любого типа ортопедической операции назначаются три основных вида лекарственных препаратов:
- антибиотик против инфекции местной локализации;
- антикоагулянт разжижающий крови и оказывающий противотромботическое действие;
- нестероидный противовоспалительный препарат.
Возможно, появится необходимость назначения биологически активных добавок или средств из серии хондропротекторов для восполнения суставных тканей ценными питательными веществами, что поможет активировать репаративно-регенерационные реакции.
Прием антибиотиков критично важен, без этого могут наступить очень неприятные последствия в виде инфекционного осложнения.
Против боли препараты использовать нужно только по мере необходимости, и не злоупотреблять ими, если дискомфорт в колене не сильно выражен. В первые 3 дня, чтобы не частить с вредными лекарствами, врачи советуют прикладывать мешочек со льдом к коленному суставу каждые 30-40 минут. Холодные сухие компрессы довольно эффективно и боль успокаивают, и отечность сводят на нет.
Больно ли разрабатывать прооперированное колено без предварительного обезболивания? Конечно, чего скрывать, поначалу будет нелегко, что делать упражнения, что передвигаться. Но от болезненности никуда не денешься, это нормальная реакция организма на вмешательство временная. С каждым днем вам будет становиться легче и легче, а примерно через 7-10 суток неприятные ощущения прекратят приносить вам такие страдания.
Физиотерапевтические процедуры
Вам пропишут физиотерапевтические процедуры:
- лечение лазером;
- электромиостимуляция;
- УВЧ-лечение;
- экстракорпоральная УВТ (ударно-волновая терапия);
- ионогальванизация;
- магнитотерапия;
- горячее парафинолечение (только на поздних стадиях!).
Электростимуляция один из вариантов физиотерапии.
ЛФК и физиотерапия поможет:
- снятия спазмов с напряженных мышечных структур и повышения тонуса ослабленных и атрофированных мышц;
- активизации микроциркуляции и кровотока в нижней конечности;
- стимулирования обмена веществ в суставных структурах;
- купирования болезненных проявлений и отеков.
Самые популярные виды препаратов-анальгетиков
| Метод обезболивания | Лекарственное средство | Действие, особенности приема |
| Пероральный | Нестероидные противовоспалительные средства (таблетки и суспензии): ибупрофен, кетопрофен, диклофенак, кеторол. | У 2-4% больных наблюдается побочные эффекты от приема: изжога, язва желудка, поражение почек, кровотечения. Оказывают жаропонижающее, противовоспалительное, обезболивающее действие. |
| Препараты других лекарственных групп: парацетамол (группа анилиды), баралгин (пиразолоны). | Ненаркотические анальгетики снимают жар, боль. | |
| Слабые опиоиды: трамадол, кодеин, петидин, тримеперидин. Обезболивание при онкологии проводится сильными опиоидами, например, буторфанолом, суфентанилом. | Наркотические анальгетики быстро снимают сильную боль уже через 15-30 минут на время до 6 часов. | |
| Внутривенный, эпидуральный (катетер), инъекционный (уколы) | Морфин, фентанил, альфентанилв виде раствора. | Оказывает анальгезирующее (опиодное) действие уже через несколько минут после введения. |
Обязательный компонент обезболивающей терапии – препараты, поддерживающие микрофлору желудка и кишечника
Обезболивающие таблетки начинают действовать приблизительно через полчаса после приема, ректальные свечи (вводятся в прямую кишку) действуют быстрее. А вот инъекции дают ожидаемый результат уже через несколько минут. Принимать лекарства нужно регулярно в определенное время. В некоторых случаях дополнительно рекомендуют обезболивающие мази для местного применения (например, Катеджель, Эплан).
Большинство врачей соглашаются в том, что несколько препаратов-анальгетиков после выписки из стационара нужно принимать в шахматном порядке. Тогда эффект одного средства будет продолжать действие другого без лишнего вреда для организма.
Качественная анальгезия, в том числе местная в форме мази, геля, облегчит послеоперационный период для пациента и даст возможность провести эффективную реабилитацию организма, быстрее вернутся к привычной жизни.
ПОДРОБНОСТИ: Эндопротезирование суставов в Москве – цена операции по замене суставов в ортопедическом центре Клиника № 1
Принципы реабилитации после операции на колено
Восстановительное лечение включает:
- тщательное планирование реабилитации с учетом конкретной медицинской проблемы и критериев организма;
- разработанный ежесуточный график, включающий и медикаментозную, процедурную, и физическую реабилитацию;
- принцип сбалансированности, постепенности и дозирования физических нагрузок;
- тщательный контроль над исполнением пациентом всех лечебно-восстановительных процедур.
Каждый отдельный пациент нуждается в своей программе восстановления после проведенной хирургии на колене, специально для него разработанной коллегией специалистов (хирургом, реабилитологом, неврологом, физиотерапевтом, методистом по ЛФК и пр.). Поэтому единой реабилитационной схемы для всех больных не существует. Цели восстановления:
- раннюю активизацию больного;
- предупреждение застойных явлений в органах дыхания;
- стимуляцию регионарного кровообращения и лимфооттока в нижних конечностях;
- сокращение выделения патологической жидкости в колене;
- быструю ликвидацию болевого синдрома;
- активную профилактику гипотрофии мышц, контрактур и спаечных процессов;
- стимуляцию метаболического обмена и тканевой регенерации;
- недопущение зарождения инфекционной среды в прооперированных тканях;
- возобновление утраченных функций конечности.
Как разработать колено после операции вам расскажет доктор. Не занимайтесь самолечением! Некомпетентная тактика воспрепятствует благоприятному прогнозу. Примите этот факт во внимание, если не хотите, чтобы, перенеся серьезную операцию, колено не сгибалось и болело.
Кто виноват в отсутствие прогресса?
В неполном функциональном восстановлении нижней конечности безосновательно винят хирурга, который некорректно провел операцию. Пациенты жалуются, что у них не разгибается колено как на здоровой ноге. Неполное разгибание коленного сустава является довольно частой жалобой людей.
Контрактура коленного сустава — нога не может до конца распрямиться.
Бывают и случаи, когда даже при отменно спланированной и реализуемой системе восстановительной терапии, процесс выздоровления затягивается или усложняется отрицательным патогенезом. Как вы понимаете, здесь речь уже чаще всего идет об индивидуальном факторе.
Не пренебрегайте услугами реабилитологов при реабилитации прооперированную конечность. И не нарушайте реабилитационные сроки: сколько вам сказали придерживаться особенного режима двигательной активности, ровно столько вы обязаны его соблюдать. От всего этого будет зависеть ваше будущее качество жизни.
Операционные раны после артроскопии коленного сустава.
Препараты, имеющиеся в каждом доме
Средства из этой группы можно без рецепта приобрести в аптеке, и наверняка они имеются дома у каждого человека. Конечно, эффективность их непосредственно после хирургического вмешательства довольно спорна, так как они обладают слабыми анальгезирующими свойствами. Но если после операции прошло уже некоторое время, человек выписан из стационара, возможно применение и этих анальгетиков для снятия остаточных слабых послеоперационных болей.
К таким препаратам относится Кетанов. При его назначении существуют определенные ограничения. Например, его не должны принимать дети до 16 лет, беременные и кормящие женщины, люди, страдающие астмой, язвой желудка и некоторыми другими заболеваниями. В остальном же препарат довольно эффективен.
Анальгин в современной медицине имеет спорную репутацию. Он неплохо справляется со своей основной задачей, но вместе с тем затрагивается система кроветворения, почки, печень. Современные медики считают, что анальгин следует применять в крайних случаях.
Аспирин и Парацетамол являются слабыми анальгетиками. Используются они в медицине достаточно давно и имеют ряд противопоказаний. Например, аспирин оказывает отрицательное влияние на слизистую органов пищеварения, а у детей — на печень.
Однако любой обезболивающий препарат должен быть назначен лечащим врачом, особенно в таких серьезных ситуациях, как состояние после хирургического вмешательства. В настоящее время существует множество современных средств, способных значительно улучшить самочувствие человека после операции и помочь его организму полностью восстановиться.
Похожие записи
Болевые ощущения после операции являются серьезной проблемой для любого человека, особенно с низким болевым порогом. Любое оперативное вмешательство – это колоссальный стресс для человеческого организма, а болевые ощущения являются следствием нарушения целостности тканей органов. Важно понимать, что сильные боли – это закономерное явление в послеоперационном периоде, но стоически терпеть их завершения нельзя.
Привычные таблетки, имеющиеся в домашней аптечке, в этом случае мало эффективны. В самом начале послеоперационного периода купировать боль могут только уколы, то есть инъекционные формы лекарственных средств. Далее, могут быть использованы и таблетированные формы, но только после согласования с врачом.
Средства из этой группы можно без рецепта приобрести в аптеке, и наверняка они имеются дома у каждого человека. Конечно, эффективность их довольно спорна, так как они обладают слабыми анальгезирующими свойствами. Но если после операции прошло уже некоторое время, человек выписан из стационара, возможно применение и этих анальгетиков для снятия остаточных слабых послеоперационных болей.
Анальгин в современной медицине имеет спорную репутацию. Он неплохо справляется со своей основной задачей, но вместе с тем затрагивается система кроветворения, почки, печень. Современные медики считают, что анальгин следует применять в крайних случаях на сколько это возможно.
Аспирин и Парацетамол являются слабыми анальгетиками. Используются они в медицине достаточно давно и имеют ряд противопоказаний. Например, аспирин оказывает отрицательное влияние на слизистую органов пищеварения, а у детей – на печень.
Однако любой обезболивающий препарат должен быть назначен лечащим врачом, особенно в период послеоперационной реабилитации.
ПОДРОБНОСТИ: Одномыщелковое эндопротезирование коленного сустава
Послеоперационные проблемы и пути решения
В постоперационный период по причине травмирования в ходе операции околосуставных и внутрисуставных структур в колене скапливается жидкость и ощущается боль. Это нормальные явления, и не считаются осложнениями, если скопление выпота, сопровождающееся отеком тканей вокруг надколенника, а также проявление болезненных признаков не затянулись дольше, чем положено.
- иммобилизация конечности ортопедическими средствами;
- расположение ноги в приподнятом положении, когда пациент лежит в кровати;
- прикладывание холодных сухих компрессов;
- противовоспалительные средства;
- антибактериальные препараты;
- обезболивающие медикаменты.
Артромот — средство для пассивной разработки коленного сустава.
Долго не спадающий отек свидетельствует о прогрессировании воспаления, а, возможно, и о появившемся локальном инфекционном патогенезе, что чревато не только отсутствием эффекта восстановления подвижности, но и куда более сложными последствиями. Например, если вам был установлен эндопротез, инфекционный очаг приводит к отторжению и повреждению протезной конструкции, по причине чего требуется повторная операции (снятие имплантата) и продолжительной антибиотикотерапии.
Постепенно температура в коленном суставе должна уменьшаться, рекомендуется в течении недели-двух прикладывать ледовые компрессы.
Объем движений постепенно должен увеличиваться, а к концу 6-ой недели дойти до нормальных значений. Если амплитуда сгибания/разгибания колена не восстанавливается, тогда можно утверждать, что физическая реабилитация выполняется или выполнялась неверно. Если нога не сгибается или не выпрямляется полностью, то причина тому контрактура сустава, развившаяся вследствие образования грубых спаек между сухожилиями и близлежащими тканями.
Подобные тренажеры позволяют постепенно, с минимальными неприятными ощущениями увеличивать амплитуду движения коленного сустава. Пациент накачивает манжету вокруг колена воздухом и за счет оказываемого давления нога распрямляется.
Независимо от типа операции, риск образования патологических образований в виде грубых спаек и рубцов немалый. После хирургии нижняя конечность пребывает в состоянии низкой двигательной активности. Противостоять развитию тяжелого спаечного процесса, врачи рекомендуют уже со следующего дня после вмешательства комплекс лечебной физкультуры, который не будет мешать заживлению колена, и одновременно окажет профилактику контрактур и мышечной атрофии.
В запущенных случаях в решение проблемы включаются хирурги.
После хирургического вмешательства в отдаленном восстановительном периоде может случиться и такой эксцесс: не держит боковая связка колена, что выражается боковой нестабильностью сустава, подкашиванием ноги при ротационном движении. Если была проведена реконструкция разорванной малоберцовой или большеберцовой коллатеральной связки, ПКС, не исключено, что вследствие нерациональных нагрузок снова произошло нарушение целостности неокрепшей связочной структуры, стабилизирующей и укрепляющей суставной аппарат.
Если операция по реконструкции связок проведена хорошо, то они становятся не менее прочными чем до операции.