Колесник Инна Иосифовна, семейный врач, Таллин
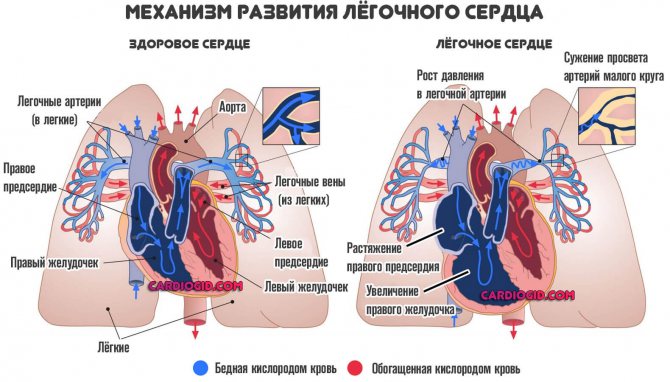
Лёгочная гипертензия (ЛГ) характерна для заболеваний, совершенно разных как по причинам их возникновения, так и по определяющим признакам. ЛГ связана с эндотелием (внутренним слоем) лёгочных сосудов: разрастаясь, он уменьшает просвет артериол и нарушает кровоток. Заболевание встречается редко, всего 15 случаев на 1 000 000 человек, но выживаемость очень низкая, особенно при первичной форме ЛГ.
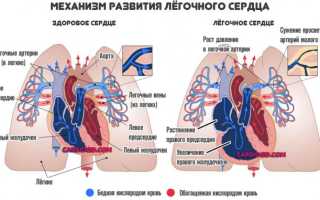
Повышается сопротивление в малом круге кровообращения, правый желудочек сердца вынужденно усиливает сокращения, чтобы протолкнуть кровь в лёгкие. Однако он анатомически не приспособлен к длительной нагрузке давлением, а при ЛГ в системе лёгочной артерии оно поднимается выше 25 мм рт.ст. в покое и 30 мм ртутного столба при физическом напряжении. Сначала, в недолгий период компенсации, наблюдается утолщение миокарда и увеличение правых отделов сердца, а затем – резкое снижение силы сокращений (дисфункция). Итог – преждевременная смерть.
Механизм развития болезни
Предшествует патологическому состоянию стеноз или сужение просвета кровеносных сосудов, в том числе мелких ветвей и средних структур, отходящих от легочной артерии.
Эндотелий, то есть внутренняя выстилка сосудов утолщается. Это адаптивный механизм.
Давление в легочной артерии растет прогрессивно, стремительно, повышается нагрузка на правый желудочек, что приводит к его гипертрофии (утолщению).
Сократительная способность падает, нарастают явления сердечной недостаточности. Формируется классический патологический процесс — легочное сердце.
Протекает у всех по-разному, но благоприятный исход встречается далеко не всегда.
Прогноз
Прогноз при отсутствии лечения неблагоприятный, так как большинство пациентов погибает в первый год от появления выраженных клинических симптомов и постановки диагноза. При своевременной диагностике и применении лекарственных препаратов прогноз благоприятный, а пятилетняя выживаемость составляет порядка 95%.
У детей, перенесших легочную гипертензию в периоде новорожденности и получавших адекватное лечение, прогноз благоприятный – выживаемость детей составляет более 75%. Большинство маленьких пациентов в дальнейшем не отстают в развитии от сверстников. Неврологические осложнения могут развиться у детей, перенесших длительную искусственную вентиляцию легких.
Факторы риска
Легочная гипертензия — загадка, как для пульмонологов, так и для кардиологов. Патогенез не установлен. Можно говорить лишь о факторах, увеличивающих риск становления болезнетворного процесса.
Прием оральных контрацептивов
Разрушает нормальный гормональный фон до основания. Эстроген-гестагенные препараты провоцируют искусственное падение прогестерона, частично ответственного за адекватное ингибирование пролиферативных процессов в организме (нарушает деление некоторых клеток), также именно это вещество способствует стабильной регуляции сосудистого тонуса у представительниц слабого пола.
Повышение эстрогенов провоцирует воспалительные процессы, усугубляет течение гипертонической болезни. По всей видимости, именно это связано с большей распространенностью у женщин.
Выраженное и длительное повышение артериального давления
Легочные проблемы могут стать осложнением болезни сердечнососудистой системы. Это закономерный исход, если не лечиться или проводить неправильную терапию.
Отчасти виноваты врачи, не способные поставить верный диагноз и вовремя среагировать на надвигающуюся угрозу.
Семейный анамнез
В большинстве случаев роли не играет. Поскольку болезни сами по себе по наследству не передаются. При этом другие поколения от предыдущих получают особенности кровеносной, иммунной систем.
Артериальное давление наблюдается почти у всех потомков человека, страдающего гипертензией. Можно предотвратить развитие болезней в рамках профилактики, но мало кто уделяют этому вопросу внимание.
Интересно:
Потенциал к формированию патологий сердечнососудистой системы обуславливается количеством больных родственников и полом: женщины подвержены в максимальной степени из-за генетических особенностей.
Легочная гипертензия в такой ситуации становится вторичной, развивается как итог длительно текущего повышения АД или аутоиммунных патологий.
Проблемы с защитными силами организма
Такие заболевания как ревматоидный артрит, системная красная волчанка, тиреоидит Хашимото, иные аутоиммунные патологии сказываются на вероятности развития легочной гипертензии.
По статистике, пациенты с описываемыми диагнозами страдают почти втрое чаще, чем относительно здоровые люди. Подобную корреляцию отметили уже 20-30 лет назад.
Тем самым, легочная гипертензия — идиопатическая. Определить конкретные причины развития состояния трудно, если не сказать невозможно.
Специфические исследования по этому вопросу ведутся до сих пор. Определение этиологии, патогенеза позволят выработать эффективную терапевтическую тактику, меры раннего скрининга и профилактики.
Несмотря на все сказанное, болезнь считается малораспространенной и диагностируется в 7-13% клинических ситуаций, что не так много.
Причины
Причины легочной гипертензии разнообразны. ЛГ может быть первичным и вторичным состоянием.
- Первичная легочная гипертензия (другое ее название идиопатическая) имеет неизвестный генез
Главными причинами являются генетические нарушения, когда происходит закладка сосудов у эмбриона.
Благодаря этому фактору внутри организма отмечается недостаток веществ, отвечающих за сужение/расширение сосудов. Кроме того, к предпосылке появления ЛГ относится высокая способность тромбоцитов к агрегации – в итоге капилляры, артериолы в легких могут быть закупорены тромбами. Вследствие этого повышается давление внутри сосудов, которое оказывает давление на стенки артерий. Чтобы как-то справиться с высоким давлением, происходит гипертрофия артерий.
Причиной появления первичной ЛГ может стать концентрический фиброз ЛА. При этом просвет артерии сужается, соответственно давление в ней повышается.
Чтобы как-то понизить высокое давление, открываются артериовенозные шунты. Это, так сказать, «пути для обхождения». Они способствуют снижению высокой легочной гипертензии. Но происходит это на время: стенки артериол слабее, они не выдерживают давления и вскоре выходят из строя. Помимо того что давление внутри будет также повышаться, так еще из-за шунтов нарушается правильный кровоток. В результате ткани плохо снабжаются кислородом.
- Вторичная ЛГ вызывается целым рядом патологий, соответственно и течение болезни будет отличаться
К таким патологиям относятся ВПС, хронический обструктивные бронхит, кардиоваскулярные болезни. Отдельно сердечные патологии делятся на те, что способствуют повышению давления в правом и левом предсердиях.
Есть еще анатомические причины развития ЛГ: это уменьшение количества артерий, которые кровоснабжают легкие. Так происходит из-за тромбов и склерозирования.
Основные факторы становления болезни у пациентов
Причины также не до конца понятны. Частично удалось выявить некоторые патологии, способные привести к развитию вторичной легочной гипертензии.
Среди них:
- Застойная сердечная недостаточность. Нарушение работы предсердий и желудочков в результате ослабленного питания или иных факторов. Часто заканчивается инфарктом миокарда.
Но одно другому не мешает. Острое нарушение кровообращения может сочетаться с нарастающими явлениями легочной гипертензии.
- Стеноз митрального клапана. Сказывается тем же образом.
- Врожденные и приобретенные пороки сердца. В результате неправильной работы (например при стенозе аортального клапана) нагрузка на артерии распределяется неравномерно. Нередко это приводит к патологическому расширению эндотеолия (внутренней выстилки сосуда), гипертрофией.
- Хроническая обструктивная болезнь легких. Деструктивный процесс, который рано или поздно наведывается к курильщикам и работникам вредных производств.
Определяется массой симптомов, легочная гипертензия выступает поздним следствием болезни, особо грозным ее осложнением, в то же время самым тихим и незаметным.
- Хронический тромбоз легочной артерии и ее ветвей. Сказывается частичная закупорка просвета патологическими объектами: кровяными сгустками, пузырьками воздуха. Первое намного чаще.
Лечиться процесс должен в срочном порядке, поскольку частичная закупорка может стать полной.
Отсюда нарушение кровообращения, острое изменение характера сердечной деятельности и летальный исход на протяжении нескольких минут.
- Ишемическая болезнь сердца.
- Гиповентиляция легких. В результате длительного течения патологий дыхательной системы: от деструктивных бронхитов до астмы, иных процессов подобного же рода. Лечится основная причина.
Этиотропная терапия при этом не должна вредить сердечнососудистой системе. Часто пульмонологи и аллергологи бездумно назначают глюкокортикоиды, совершенно невзирая на последствия.
А подобные весьма часто встречаются. В том числе рост давления в легочной артерии, аорте.
- Миокардит. Воспалительная патология сердца (среднего мышечного слоя органа). Возникает как осложнение инфекционных заболеваний, реже в качестве первичного явления. Провоцируется гноеродной флорой.
- Цирроз печени. Острый гепатонекроз. Иначе говоря, разрушительный процесс, затрагивающий гепатоциты (клетки органа).
Наиболее часто встречается у алкоголиков со стажем. Реже у больных гепатитом B,C, страдающих лекарственными интоксикациями.
Легкие страдают не в первую очередь, это симптом развитого заболевания, когда разрушительный процесс достигает 40-50% от общего объема печени.
Компенсированная форма имеет меньшие риски, хотя списывать со счетов ее нельзя.
- ВИЧ-инфекция. Ввиду развития ослабления иммунитета до критических показателей у пациентов со СПИДОМ наблюдается почти поголовно (страдает каждый третий). Это еще один фактор ранней смерти больных подобного профиля.
Код по МКБ-10
Легочная гипертензия находится в МКБ-10 в группе с шифром I27, под которым обозначены формы легочно-сердечной недостаточности, не указанные в остальных классах.
Первичная легочная гипертензия шифруется I27.0 и характеризуется возникновением болезни без ясной этиологии.
Различные формы вторичной легочной гипертензии, возникающие как следствие иных заболеваний, обозначены кодом I27.2.
Клиническая классификация патологического процесса
Подразделить легочную гипертензию можно по разным основаниям. Обе представленных ниже типологии признаны в медицинской практике.
В зависимости от степени ограничений, тяжести процесса, выделяют несколько классов:
- Первый. Характеризуется минимальными изменениями со стороны органов и систем. Легочная гипертензия 1 степени это наиболее благоприятный момент для лечения, но выявить патологию невероятно трудно. Нужно искать специально, ввиду отсутствия симптомов заподозрить проблему получается не сразу.
- Второй. Изменения уже более выражены. Происходит утолщение сердца, но незначительное. Физическая активность снижается слабо, симптомов минимум. На этом этап обратить процесс вспять еще возможно без особых последствий для организма пациента, но уже требуется комплексное лечение в условиях стационара.
- Третий. Симптоматика достаточно явная. Но еще неспецифичная, что не дает своевременно поставить и верифицировать диагноз. Грамотный профессионал сможет заподозрить неладное уже на глаз, достаточно провести профильные исследования.
- Четвертый. Крайняя, терминальная стадия. Клиническая картина налицо, но даже в такой ситуации характерных симптомов нет. Можно легко спутать процесс с классической гипертензией. Диагноз ставится именно в этот момент, и чуть чаще уже во время вскрытия.
Общепризнанная классификация, однако, не дает ответов, откуда берется процесс. Этот вопрос решает вторая типизация, в зависимости от этиологии.
Соответственно выделяют:
- Наследственный фактор. Споры о влиянии подобного момента ведутся не один год, и столько же продолжатся. По всей видимости, генетическая предрасположенность обладает большой важностью.
- Идиопатическая этиология. Этот диагноз ставят, когда разобраться в ситуации не выходит. То есть клиника — налицо, причины не понятны.
- Ассоциированная форма. Характеризуется вторичностью. Развивается результате становления того или иного патологического процесса, обуславливающего болезнь.
- Персистирующая. Появляется у новорожденных, но факторы формирования также не понятны. Вероятна связь между перинатальным периодом и проблемой.
- Медикаментозная или токсическая. В результате длительного приема кортикостероидов, тонизирующих средств и некоторых иных препаратов комплексного действия с разрушительными побочными эффектами.
Другие возможные группы лекарств: антидепрессанты и нормотимики, антипсихотики, тем более старого поколения, типичные, ибупрофен и противовоспалительные нестероидного происхождения, антибиотики и, уже названные в начале материала оральные противозачаточные.
Также сказывается прием психоактивных веществ. Такие наркотики, как кокаин и амфетамин сильно бьют по легочным структурам, сердцу и сосудам.
Даже кратковременный прием дает знать о себе неблагоприятными последствиями подобного рода.
Гипертензия легких формируется как ответ на патологический процесс, в качестве первичной болезни встречается редко. Точный процент не известен.
Осложнения
ЛГ может привести к осложнениям, таким как:
- Аритмия. Это растущий клинический симптом. У большей части больных отмечалось появление трепетания и фибрилляции предсердия. Аритмии могут иметь неблагоприятный прогноз, но при своевременном лечении его можно изменить.
- Кровохарканье. Встречается редко, но способно привести к летальному исходу. Тяжесть состояния может варьироваться от легкой степени до предсмертного состояния. Кровохарканье может стать противопоказанием к применению антикоагулянтов.
- Механические осложнения. Сюда относится расширение просвета легочных артерий, аневризма ЛА и нарушение целостности их стенок. Симптоматика будет отличаться в зависимости от тяжести заболевания: от боли в грудной клетке, одышки, заканчивая локальным отеком легкого или даже смертью.
Симптомы, общие и в зависимости от стадии
Среди проявлений, типичных для всех этапов патологического процесса:
- Одышка без видимой причины. Легкие не могут нормально функционировать в результате плохого кровообращения.
- Гипоксия и нарушение клеточного обмена приводит к ингибированию синтеза АТФ. Отсюда мышечная слабость, невозможность нормально двигаться, быстрая утомляемость и иные проявления подобного же рода.
- Кашель. Стойкий, без выделения мокроты, непродуктивны и сухой. Сопровождает легочную гипертензию всегда.
- Охриплость, невозможность управлять голосом.
- Тахикардия в результате нарушения нормального снабжения сердца кровью и питательными веществами.
- Обмороки.
- Ишемия церебральных структур и, соответственно, головокружение, цефалгия, тошнота, рвота. Вплоть до явлений инсульта.
- Отеки нижних конечностей.
- Боли в правом подреберье. Могут быть первичными, в результате поражения печени или вторичными, как итог вовлечения органа в патологический процесс.
Отсутствие специфических проявлений приводит к невозможности своевременной диагностики. С другой же стороны, выраженная клиническая картина формируется, когда давление в сосуде растет в 2 раза по сравнению с нормальными показателями.
- 1 стадия. Физическая активность не изменяется. Интенсивные нагрузки приводят к головокружению, цефалгии, одышке, явлениям гипоксии тканей незначительного характера.
- 2 этап. Слабое снижение физической активности. Пациент еще может заниматься повседневной привычной деятельностью. Но уже с некоторыми ограничениями. В результате возникает одышка, сердцебиение, проблемы с мышцами.
- 3 стадия. Существенное снижение сил. Невозможна, в том числе, минимальная активность.
- 4 этап. Симптомы появляются даже в состоянии полного покоя.
Умеренная легочная гипертензия — это оптимальный момент для начала терапии. Катастрофические последствия еще не настали, а признаки достаточно выражены.
Еще лучше провести специфическое лечение в самом зародыше состояния. Симптомы легочной гипертензии развиваются со стороны легких, сосудов, сердца.
Классификация и прогноз
Классификация основана на принципе функциональных нарушений при ЛГ, вариант модифицирован и связан с проявлениями сердечной недостаточности (WHO, 1998):
- Класс I : ЛГ с нормальной физ. активностью. Стандартные нагрузки переносятся хорошо, лёгкое течение ЛГ, недостаточность 1 степени.
- Класс II: ЛГ плюс активность понижена. Комфорт в спокойном положении, но головокружение, одышка и боли в груди начинаются уже при обычном напряжении. Умеренная лёгочная гипертензия, нарастающие симптомы.
- Класс III: ЛГ со снижением инициативности. Проблемы даже при малых нагрузках. Высокая степень нарушений кровотока, ухудшение прогноза.
- Класс IV: ЛГ с непереносимостью минимальной активности. Одышка, усталость ощущается и в полном покое. Признаки высокой недостаточности кровообращения – застойные проявления в виде асцита, гипертонические кризы, отёк лёгких.
Прогноз будет благоприятнее, если:
- Скорость развития симптомов ЛГ невелика;
- Проводимое лечение улучшает состояние пациента;
- Давление в системе лёгочной артерии снижается.
Неблагоприятный прогноз:
- Симптомы ЛГ динамично развиваются;
- Признаки декомпенсации системы кровообращения (отёк лёгких, асцит) нарастают;
- Уровень давления: в лёгочной артерии больше 50 мм ртутного столба;
- При первичной идиопатической ЛГ.
Общий прогноз при лёгочной артериальной гипертензии связан с формой ЛГ и фазой превалирующего заболевания. Смертность за год, при нынешних методиках лечения, равна 15%. Идиопатическая ЛГ: выживаемость больных через год 68%, через 3 года – 48%, после 5-ти лет – лишь 35%.
Диагностика
Обследование пациентов с подозрением на легочную гипертензию проводится пульмонологом и кардиологом, в тандеме. Схема диагностических мероприятий выглядит таким образом:
- Опрос больного. Обычно первая жалоба, которую предъявляют люди — одышка выраженного характера, давящий дискомфорт в груди.
- Сбор анамнеза. Наследственность играет большую роль, как уже и было сказано.
- Исследование визуальных данных. У пациентов с легочной гипертензией наблюдается деформация дистальных фаланг пальцев, ногтей по специфическому типу.
- Выслушивание дыхательного звука. Определяется ослабление тонов, их расщепление.
- Электрокардиография. Для оценки общего состояния сердца и интенсивности его работы. Проводится в первый же момент. Позволяет заметить минимальные отклонения.
- Эхокардиография. Выявляется гипертрофия правого желудочка.
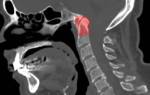
- Томография, в первую очередь компьютерная. Легочные артерии увеличиваются и расширяются, что специфично для рассматриваемого состояния. Обнаруживаются изменения со стороны сердца.
- Рентгенография легких. Недостаточно информативна, но более доступна.
- Катетеризация артерии. Проводится с осторожностью, позволяет быстро измерить давление внутри анатомической структуры.
- Ангиопульмонография.
- Оценка показателя тонометра рутинное (в помощью бытового аппарата).
- Наконец, способно потребоваться суточное мониторирование.
Схема диагностики примерно такова. На усмотрение ведущих специалистов очередность может быть изменена.
Методы лечения легочной гипертензии
Лечение пациентов с легочной артериальной гипертензией заключается в устранении симптомов и приостановке развития патологических процессов. В этих целях используются различные методы терапии.
Общие рекомендации
Наличие легочной гипертензии предполагает коррекции образа жизни пациентов. К подобным мерам следует отнести:
- выполнение ежедневных упражнений ЛФК, способствующих улучшению тонуса кровеносных сосудов, но не требующих повышенной дыхательной активности;
- избежание чрезмерных физических нагрузок;
- профилактика инфекционно-воспалительных заболеваний дыхательной системы (бронхит, пневмония), а при их возникновении своевременное лечение;
- профилактика анемии, заключающаяся в приеме специальных лекарственных препаратов (Сорбифер);
- отказ от гормональных методов контрацепции;
- отказ от курения и чрезмерного употребления алкогольных напитков.
Медикаментозная терапия
- Сосудорасширяющие препараты (например: Нифедипин, Кардилопин). Широко применяется при лечении ЛГ. Они снижают тонус сосудистых стенок, способствуя их расслаблению и снижению общего давления в венах и артериях. В результате этого увеличивается диаметр сосудов и улучшается кровоток.
- Простагландины (например: Трепростинил). Лекарственные средства, способствующие снятию сосудистого спазма. Прием простагландинов является профилактикой образования тромбов. Эффективны при всех типах ЛГ.
- Сердечные гликозиды (Дигоксин, Строфантин, Коргликон). При их приеме снижается спазм сосудов, увеличивается приток крови к сердечной мышце, повышается толерантность сосудистой системы к внешним неблагоприятным факторам. При легочной гипертензии используются в целях профилактики и лечения поражений сердца.
- Антикоагулянты (Аспирин, Эликвис). Предупреждают развитие тромбоза, а также растворяют уже имеющиеся кровяные сгустки.
- Диуретики (Фуросемид). Мочегонные препараты обеспечивают отток лишней жидкости из организма, что снижает объем циркулирующей крови. Это минимизирует нагрузку на сердечно-сосудистую систему и способствует снижению давления в большом и малом круге кровообращения.
- Антагонисты рецепторов эндотелина (Бозентан, Траклир). Патологический процесс в сосудах у пациентов с легочной артериальной гипертензией обусловлен разрастанием внутренней выстилающей поверхности сосудов – эндотелия. Прием лекарств этой группы значительно замедляет развитие заболевания.
Лечение медикаментозное
Проводится в качестве первичной меры. Назначаются препараты следующих фармацевтических групп:
- Вазодилататоры. Нормализуют мышечный слой. Но применяться должны с осторожностью, поскольку велик риск резкого повторного стеноза с усугублением состояния. Дозировки и наименования подбираются группой врачей.
- Диуретики. Позволяют «согнать» лишнюю жидкость и нормализовать артериальное давление.
- Кислородные ингаляции для компенсации недостатка вещества при естественном дыхании.
- Статины. Позволяют бороться с атеросклеротическим процессом, если таковой имеется. В большинстве случаев он есть, что усугубляет и без того тяжелое положение пациента.
- Антикоагулянты. Нормализуют реологические свойства крови. Используются с осторожностью ввиду возможности развития внутренних кровотечений летального характера.
Консервативное лечение легочной гипертензии эффективно на 1-2 стадиях, когда болезнь еще не перешла на терминальный этап. Конкретные наименования медикаментов, подбираются лечащими врачами, ведущими пациента.
Необходимо подобрать правильную дозировку и комбинацию, делать это лучше в стационарных условиях (пульмонология или кардиология).
Профилактика
Методы специфической профилактики отсутствуют.
Общие профилактические меры направлены на устранение факторов риска и улучшение состояния здоровья организма:
- своевременное лечение инфекционных заболеваний;
- устранение воздействия на организм тяжелых физических нагрузок;
- умеренная двигательная активность;
- устранение вредных привычек (алкоголь, курение);
- прием лекарственных препаратов для профилактики тромбообразования;
- лечение пороков сердца.
Если легочная гипертензия уже диагностирована, то профилактика направлена на снижение вероятности развития возможных осложнений. При первичной легочной гипертензии необходим прием всех назначенных врачом лекарственных средств и выполнение его рекомендаций в полном объеме. Умеренная двигательная активность способствует сохранению активного образа жизни.
Хирургическое лечение
Показано при неэффективности консервативных методик. Заключается в трансплантации легких и сердца. На данный момент в условиях российской действительности и реалий стран СНГ, почти невозможно дождаться очереди на подобную операцию.
В других государствах также все не радужно, что обуславливается несовершенством медицинского законодательства и, как итог, малым количеством потенциальных доноров.
В качестве хирургической меры при тромбоэмболии назначают легочную тромбоэндартериэктомию (операцию по удалению тромба из начальных ветвей легочной артерии).
Метод позволяет снять нагрузку с правого желудочка, но осуществим только пока тромб не начал перерождаться в соединительную ткань.
Диагностирование лёгочной гипертензии
Диагностика прекапиллярной ЛГ (сопряжена с ХОБЛ, артериальной лёгочной гипертензией, хроническими тромбозами:
- Давление в лёгочной артерии: среднее ≥ 25 мм ртутного столба в покое, более 30 мм – при напряжении;
- Повышение давления заклинивания лёгочной артерии, давления крови внутри левого предсердия, конечного диастолического ≥15 мм, сопротивления лёгочных сосудов ≥ 3 ед. Wood.
Посткапиллярная ЛГ (при болезнях левой половины сердца):
- Давление в лёгочной артерии: среднее ≥25 (мм рт.ст.)
- Начальное: >15 мм
- Разность ≥12 мм (пассивная ЛГ) или >12 мм (реактивная).
ЭКГ: перегрузка справа: увеличение желудочка, расширение и утолщение предсердия. Экстрасистолия (внеочередные сокращения сердца), фибрилляция (хаотичное сокращение мышечных волокон) обоих предсердий.
Рентген – исследование: повышенная периферическая прозрачность полей лёгких, корни лёгких увеличены, границы сердца смещены вправо, тень от дуги расширенной лёгочной артерии видна слева по сердечному контуру.
фото: легочная гипертензия на рентгеновском снимке
Функциональные дыхательные тесты, качественный и количественный анализ состава газов в крови: выявляется уровень недостаточности дыхания и тяжести заболевания.
Эхо-кардиография: метод очень информативен – позволяет рассчитать величину среднего давления в лёгочной артерии (СДЛА), диагностировать практически все пороки и сердца. ЛГ распознают уже на начальных стадиях, при СДЛА ≥ 36 – 50 мм.
Сцинтиграфия: при ЛГ с перекрытием просвета лёгочной артерии тромбом (тромбоэмболии). Чувствительность метода 90 – 100%, специфичен при тромбоэмболии на 94 – 100%.
Компьютерная (КТ) и магнитно-резонансная томографии (МРТ): при высоком разрешении, в сочетании с использованием контрастного вещества (при КТ), позволяют оценивать состояние лёгких, крупных и мелких артерий, стенок и полостей сердца.
Введение катетера в полости “правого” сердца, испытание реакции сосудов: определение степени ЛГ, проблем кровотока, оценка действенности и актуальности лечения.
Диагностические мероприятия
Для определения легочной гипертензии нужно пройти полное обследование в медицинском учреждении. Прохождение диагностики включает следующие методы исследования:
- Изучение врачом анамнеза пациента и семейной истории болезни для установления возможных причин развития патологии.
- Осмотр и опрашивание пациента, при которых ему следует сообщить врачу об особенностях проявления симптомов, о самочувствии и наличии сопутствующих хронических заболеваний.
- ЭКГ, позволяющая выявить наличие отклонений в работе и структуре правого желудочка, проанализировать его активность.
- Рентген грудного отдела, по снимку которого возможно определить увеличение размеров сердечной мышцы и ее отделов.
- ЭхоКГ, позволяющая узнать скорость кровотока в области грудной клетки, а также возможные отклонения в сердечной мышце.
- УЗИ сердца, во время которого можно оценить и проанализировать состояние структуры сердечной мышцы, ее размеры и примерное давление легочной артерии.
- Катетеризация легочной артерии, необходимая для уточнения артериального давления в ней.
- Сдача анализов крови (общего и биохимического) для определения ее состава и сравнения со специальным кодом, отклонения от которого говорят о наличии сбоя в работе организма.
- Ангиопульмонография, во время которой есть возможность оценить состояние сосудов легких.
- КТ, по результатам которой можно определить размеры легочной артерии и наличие сопутствующих болезней и патологий сердечной мышцы и легких.
- Тест на определение выносливости и переносимости физической нагрузки, способствующий диагностированию и уточнению стадии развития ЛГ.
Также для исключения заболеваний с аналогичными симптомами может быть проведена дифференциальная диагностика с применением:
- коагулограммы для определения свертываемости крови (исключение тромбоза);
- УЗИ органов брюшной полости (исключение заболеваний ЖКТ);
- функциональных тестов печени (исключение цирроза и гепатита);
- анализа на ВИЧ.
Только полноценное обследование позволяет установить точное заболевание и определить его стадию для назначения дальнейшего лечения.
Лекарства от гипертонии последнего поколения: список таблеток, обзор средств
Для снижения артериального давления назначают таблетки от гипертонии. Преимущество отдается тем лекарствам, которые необходимо принимать один раз в сутки, либо средствам, имеющим действие 12 часов.
Чтобы минимизировать риск побочных реакций из-за длительной терапии, врачи выписывают 2 и более лекарств. Такое назначение позволяет уменьшить принимаемую дозировку, снизить нагрузку на печень.
Медикаментозная терапия не назначается при гипертонии 1 степени. Когда кровяной «напор» возрастает до 160 на 90 и выше, надо пить таблетки. Дополнительно рекомендуют лечение вторичных заболеваний, которые приводят к лабильности показателей.
Фармакология предлагает большой ассортимент лекарственных средств. Для снижения АД используются гомеопатические лекарства, биологически активные добавки (БАД), препараты гипотензивного эффекта, диуретики и др.
Альфа и бета-блокаторы, антагонисты кальция в лечении гипертонии
Б ета блокаторы применяются для монотерапии либо комбинированного лечения. Хороший эффект наблюдается при развитии резистентной артериальной гипертензии. Можно использовать, если в анамнезе стенокардия, наличие инфаркта, хроническая сердечная недостаточность, фибрилляция предсердий.
Принцип действия лекарственных препаратов – предупреждение выработки ренина и ангиотензина, что приводит к сужению кровеносных сосудов. Сначала назначают один бета-блокатор, принимать нужно в течение 20-30 дней. Затем комбинация дополняется мочегонными лекарствами или антагонистами кальция.
Гипертензивные средства бывают селективного и неселективного свойства. Перечень первой группы – Карведилол, Соталол, Окспренолол. Второй – Атенолол, Бетаксолол, Бисопролол.
Альфа-блокаторы направлены на блокировку адренорецепторов, что позволяет снизить показатели артериального давления. Яркий представитель группы – Доксазозин. Используют для продолжительного лечения.
Блокаторы кальциевых каналов классифицируются:
- Амлодипин, Нифедипин – дигидропиридины.
- Дилтиазем – бензодиазепины.
- Верапамил – фенилалкиламины.
Антагонисты кальция ориентированы на повышение переносимости сердечной нагрузки. Они сочетаются с ингибиторами ангиотензин-превращающего фермента, что позволяет убрать из программы лечения мочегонные медикаменты.
Блокаторы кальциевых каналов часто рекомендуют лицам пожилого возраста с церебральным атеросклерозом, аритмией и стенокардией.
Такие лекарства от давления эффективно способствуют расширению периферических сосудов, но дают много побочных эффектов, в частности пагубные преобразования в клетках головного мозга. Поэтому дозировка и кратность приема должна тщательно контролироваться лечащим врачом.
Мочегонные препараты
на
Среди гипертензивных препаратов диуретик назначают одним из первых. Они помогают вывести излишки жидкости из организма, что снижает кровяной «напор», нивелирует отечность, образовавшуюся из-за застоя жидкости.
Одновременно с этим в организме человека уменьшается объем циркулирующей крови, снижается нагрузка на сердечно-сосудистую систему. Эти действия приводят к нормализации СД и ДД.
Назначение осуществляется индивидуально. Побочный эффект препаратов заключается в том, что они выводят из организма минеральные вещества, необходимые для нормальной жизнедеятельности – калий, кальций и магний. Поэтому вместе с ними назначают препараты, восполняющие дефицит компонентов. Чаще всего это витамины (Алфавит) и минеральные комплексы.
Препараты от гипертонии нового поколения мочегонного эффекта являются калийсберегающими, не вымывают полезные вещества из организма. Во время лечения нужно ограничить поступление продуктов питания, изобилующих калием.
Эффективные диуретики:
- Диувер, Фуросемид. Отличаются мощным воздействием, вымывают калий и магний, нельзя принимать во время беременности, лактации.
- Индапамид, Гипотиазид. Действуют относительно медленно, обладают меньшим списком противопоказаний и побочных эффектов.
- Верошпирон дает слабый результат, но относится к лекарствам нового поколения, «сберегает» калий. Назначают при 3 степени гипертонической болезни.
Препараты недорогие, продаются в аптеке без назначения врача. Цена варьируется от 50 до 100 рублей. Самолечение категорически запрещено.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Прием диуретиков увеличивает риск развития сахарного диабета, гормонального сбоя. У мужчин снижается потенция, возрастает концентрация холестерина в крови.
Ингибиторы АПФ в лечении гипертонии
Ингибиторы ангиотензин-превращающего фермента блокируют вещество, благодаря которому ренин трансформируется в ангиотензин, сужающий кровеносные сосуды. Лекарства уменьшают приток крови к сердцу, помогают восстановиться миокарду.
В отличие от других препаратов, обладающих сосудорасширяющим эффектом, ингибиторы АПФ предупреждают сосудистые спазмы вследствие своего щадящего воздействия на организм гипертоника.
Включение их в схему лечения позволяет снизить вероятность развития инфаркта, инсульта, патологий почек, сахарного диабета. Характеризуются небольшой продолжительностью воздействия, принимают в соответствии с назначениями врача.
Классификация в зависимости от группы в составе:
- С сульфгидрильной группой – Каптоприл, Зофеноприл. Они действуют малый промежуток времени.
- С карбоксильной группой – Лизиноприл, Эналаприл, Экватор. Время действия среднее. Отличаются высокой способностью проникать в мягкие ткани.
- С фосфинильной группой – Церонаприл. Отличаются пролонгированным эффектом, быстро проникают и накапливаются в тканях.
Таблетки с сульфгидрильной группой рекомендуются для предупреждения гипертонических приступов. Нельзя принимать на фоне атеросклеротических изменений. С крайней осторожностью назначают пациентам пожилого возраста.
Лозап и Эналаприл: характеристика и инструкция
Лозап – препарат от гипертонии, содержит основное действующее вещество лозартан калий; вспомогательные компоненты – стеарат магния, микрокристаллическая целлюлоза, тальк, красители, диметикон.
Назначают для лечения артериальной гипертензии, сердечной недостаточности хронической формы. В качестве профилактики патологий сердечно-сосудистой системы. Можно принимать при сахарном диабете.
Таблетки принимают внутрь в независимости от приема пищи. Достаточно 1 раз в сутки. Для гипертоников стандартная доза 50 мг. Если АД не снижается, увеличивают до 100 мг. При сердечной недостаточности надо пить по 12,5 мг раз в день.
Суточная дозировка постоянно увеличивается, в зависимости от переносимости лекарства. В конечном итоге достигает до 50 мг.
Не назначают при гипотензии, непереносимости веществ, имеющихся в составе, при беременности, в детском и подростковом периоде. В соответствии с инструкцией препарата, отмечаются побочки:
- Усталость, головная боль, головокружения, нарушение сна.
- Симптоматика инфекций верхних путей дыхания, ринит.
- Сухость в ротовой полости, зубная боль, приступы тошноты и рвоты.
- Болевые ощущения в спине, грудной клетке и нижних конечностях.
- Брадикардия, аритмия, стенокардия, малокровие, тахикардия.
- Нарушение работы почек (крайне редко).
Одновременное применение антигипертензивного лекарства и алкоголя приводит к усилению побочных реакций.
Эналаприл нормализует артериальное давление, расширяет просвет сосудов, относится к группе ингибиторов АПФ. Доступное средство, цена невысокая – 30-50 рублей за упаковку. Купить можно в любой аптеке.
Прием рекомендуется при гипертонической болезни, заболевании Рейно, сердечной недостаточности, вторичной артериальной гипертензии, диабетической нейропатии. При включении в комплексную терапию предупреждают стенокардию, инфаркт, хроническую почечную недостаточность.
При ГБ необходимо пить по 5 мг раз в сутки. В качестве профилактики дозировка составляет 10 мг в день. Максимальная доза в сутки 40 мг.
Побочные действия:
- Головокружения, судороги, нервозность, нарушение сна.
- Непродуктивный кашель, тошнота, рвота.
- Учащенное биение сердца, выпадение волос.
- Боли в грудине, анафилактический шок.
В аннотации отмечается, что длительный прием лекарства способен спровоцировать импотенцию у мужчин. При отмене эректильная функция восстанавливается без дополнительного лечения.
Лекарства длительного действия от давления
Диротон обладает гипотензивным свойством. Выпускается в дозировке 5, 10 и 20 мг. Относится к группе ингибиторов. Назначают для лечения сердечной недостаточности, эффективен только в составе комплексной терапии. Для лечения гипертонии может рекомендоваться как моносредство.
Допустимо принимать продолжительный период времени. Доза и кратность применения зависят от возраста и уровня артериального давления. Стандартный прием – 40 мг в 24 часа. В качестве поддерживающего лечения пьют по 20 мг в сутки.
Противопоказания: беременные и кормящие женщины, несовершеннолетний возраст, склонность к аллергическим реакциям, гиперчувствительность к компонентам. Продается в аптеке, цена 130-150 рублей.
Название препаратов пролонгированного эффекта:
- Нолипрел.
- Престариум.
- Клонидин.
Нолипрел имеет комбинированный состав. Воздействие на показатели артериального давления обусловлены каждым действующим компонентом. Сочетает ингибитор АПФ и мочегонное лекарство. Рекомендуют для лечения эссенциальной гипертензии. Прием осуществляется раз в день. Не рекомендуют при почечной и печеночной недостаточности, стенозе почечных артерий, лактазной недостаточности, отеке Квинке в истории болезни, в детском возрасте до 18 лет.
Престариум – гипотензивное лекарство, содержит индапамид. Показания к применению: гипертония, сердечная недостаточность. Престариум А рекомендуется при стабильной ишемической болезни сердца в качестве профилактики обострения, для предупреждения состояний, от которых пациент может умереть – инфаркт и инсульт.
Клонидин дает седативный и антигипертензивный эффект. Влияет на нейрогенную регуляцию сосудистого тонуса. Входит в схему терапии ГБ, назначают при гипертоническом приступе для снижения риска осложнений.
Противопоказания:
- Депрессивный синдром.
- Синдром слабости синусового узла.
- Лактация, беременность.
- Алкоголизм.
- Порфирия.
С осторожностью назначают при сахарном диабете, ХСН, инфаркте миокарда, заболеваниях почек и печени, патологиях желудочно-кишечного тракта. Доза варьируется от 40 до 75 мкг раз в сутки. При неудаче допустимо увеличение до 900 мкг в день. Длительность терапии 30-60 дней.
Если в течение двух дней лечения давление не снижается, следует прекратить прием и обратиться к доктору.
Препаратов для лечения артериальной гипертензии множество, и все они обладают своими показаниями и противопоказаниями к применению, а также, побочными реакциями.
Быстродействующие лекарства от гипертонии
При резком скачке кровяных показателей в несколько раз увеличивается нагрузка на сердце и сосуды, наблюдается недостаточный приток крови к внутренним органам, что приводит к ухудшению самочувствия, возрастает риск смерти.
Наблюдаются тревожные симптомы – одышка, головокружения, учащенное биение сердца и пульса, тошнота, паника. Пациент боится умереть, волнуется еще больше, что приводит к росту СД и ДД.
Чтобы успокоиться, можно принять лекарство седативного эффекта – настойка Валерианы, Пустырника. Для быстрой нормализации АД используют препараты:
- Каптоприл. На фоне гипертонического приступа лекарство кладут под язык в дозировке 50 мг. Следить за АД каждые 15 минут. Если спустя полчаса нет эффекта, можно принять еще одну таблетку.
- Нифедипин. Для скорого понижения показателей разжевывают 10 мг, запивают обильным количеством жидкости. Если в анамнезе инфаркт, патологии дыхательной системы, лекарство противопоказано.
- Анаприлин отличается быстродействующим эффектом. Нормализует сердечную деятельность и пульс. Нельзя принимать при поражениях легких, слабой проводимости сердца.
Отзывы пациентов показывают, что средства результативно действуют. Должны быть в домашней аптечке каждого гипертоника.
Если наблюдаются болевые ощущения в области сердца, нужно принять таблетку Нитроглицерина.
Растительные лекарства при гипертонической болезни
Кардимап – природный препарат на основе лекарственных трав. Помогает при чрезмерной тревожности, нервном напряжении, нарушении сна, повышении кровяного «напора». В состав входят компоненты, которые благотворно влияют на сосуды в головном мозге. Улучшает процесс пищеварения, обеспечивает лучшее усвоение пищи.
Принимать необходимо продолжительный период времени. Традиционная дозировка составляет 1 либо 2 таблетки в день. Если пациент принимает другие препараты, необходимо посоветоваться с врачом о целесообразности применения. В начале терапии рекомендуется отказаться от вождения автомобиля, пока эффект от приема лекарства не стабилизируется.
Гиперстабил – биологически активная добавка, включаемая в комплексное лечение гипертонической болезни. Не является лекарством. Содержит исключительно растительные компоненты. Безвредна и безопасна в любом возрасте.
Не рекомендуется прием при психических расстройствах, тяжелых нарушениях деятельности центральной нервной системы, в детском возрасте, при склонности к развитию аллергической реакции. Принимают по 2-3 капсулы в день, запивая водой.
Список лекарств от гипертонии последнего поколения на растительной основе:
- Normalife – Нормолайф (некоторые называют Нормалиф, «Нормалите») – гомеопатическое средство, выпускается в виде капель, мягко снижает АД. Курс лечения обеспечивает снижение отечности, улучшение работы сердца и сосудов. Помогает активизировать процессы обмена, вследствие чего снижается вес, выводятся шлаки и токсичные вещества, растворяются сгустки крови.
- Голубитокс – комплексное лекарство натурального происхождения. Нормализует все жизненно важные процессы в организме. Борется не только с гипертонией, но и сахарным диабетом.
- Hypertostop (Гипертостоп). Допустимо принимать в любом возрасте на фоне сопутствующих болезней. Для достижения требуемого эффекта, лечение проводится курсом. Снижает АД на 10-20 мм от изначального уровня.
- Сrystal – препарат для лечения АГ. Натуральная основа. Форма выпуска – капли. Нет побочных эффектов и противопоказаний.
Лечение гипертонической болезни – комплексная задача. Нужно не только принимать таблетки в соответствии с рекомендациями доктора, но и изменить свой образ жизни – пересмотреть рацион, заниматься спортом, постоянно контролировать СД и ДД.
Эффективность перечисленных медикаментов
Поскольку препараты были утверждены Европейским протоколом по лечению артериальной гипертензии, это априори свидетельствует об эффективном лечении недуга с их помощью. «Силденафил» является «золотым стандартом» в медикаментозной терапии этого недуга. При своевременно начатой терапии, правильно подобранной схеме и высокой комплаентности (приверженности лечению) пациента симптомы патологии быстро идут на убыль. Снижаются показатели систолического и диастолического артериального давления, повышается жизненный тонус человека. При постоянном приеме лекарств исчезают явления кровохарканья и одышки при физических и эмоциональных нагрузках. Полное излечение невозможно, но быстрое улучшение состояния больного и исчезновение клинической симптоматики ведет к росту качества жизни пациента.
Хирургические терапевтические методы при ЛГ
При неэффективности классической терапии принимается решение о хирургическом лечении легочной гипертонии. Оно включает применение следующих методов:
- легочная эндартерэктомия;
- септостомия предсердия;
- трансплантация легких.
Легочная эндартерэктомия
Цель процедуры – удаление организованных сгустков крови из легочной артерии с частью ее стенки.
Эта уникальная и сложная операция – единственный вариант лечения хронической гипертензии в связи с рецидивом легочной эмболии, способный привести к полному излечению пациента. До введения в практику этого метода, большинство пациентов с этой формой заболевания умирали в течение нескольких лет.
Ключевая часть операции проводится в глубокой гипотермии пациента с полной остановкой кровообращения.
Септостомия предсердия
Проведение септостомии на уровне предсердия направлено на улучшение показателей правосторонней сердечной недостаточности у пациентов с гипертензией. Этот факт вытекает из статьи, опубликованной группой польских ученых в апрельском выпуске профессионального журнала «Chest». Предсердная септостомия используется в качестве временного лечения во время ожидания трансплантации или у пациентов, у которых трансплантация не принимается во внимание, но все терапевтические методы не показали эффективности при заболевании.
Трансплантация легких
Трансплантация легких – сложная операция, в ходе которой происходит смещение одного (обоих) легких или комплекса «легкие-сердце» от донора к реципиенту. Это – последний лечебный вариант терминальных стадий заболевания.
Виды трансплантации легких:
- односторонняя трансплантация, как правило, проводится при ЛГ в сопровождении ХОБЛ, фиброзных заболеваний, эмфиземы, облитерирующего бронхиолита;
- двусторонняя трансплантация – рекомендована при присутствии муковисцидоза, бронхоэктазы, гистиоцитоза;
- трансплантация комплекса «легкие-сердце» – проводится при присутствии сердечно-сосудистых заболеваний, первичной паренхиматозной болезни, связанной с повреждением миокарда или неоперабельного заболевания клапана.
Важно! Во время операции пациент подключен к экстракорпоральной циркуляции крови.
Осложнения процедуры
Ранние осложнения включают кровотечение, реперфузионный отек, инфекцию, присутствующую в донорском органе (возникает примерно у 80% пациентов), пневмоторакс, сердечную аритмию.
Серьезное позднее осложнение – отторжение трансплантата. Острое отторжение обычно происходит в течение 1 года после операции. Хроническое отторжение проявляется в виде обструктивного бронхита.
Все пациенты после трансплантации имеют иммунодефицит, поэтому они уязвимы для инфекций.
После трансплантации донорского органа с этим органом живут: в течение года – 70–80% пациентов, в течение 5 лет – 50–55%.
Как прогрессирует
Однажды появившись, гипертензия неуклонно прогрессирует, вовлекая в патологический процесс не только легкие, но и сердце, и печень больного. Частично компенсировать или замедлить этот процесс может лишь грамотная и своевременная медицинская помощь.
Но верный диагноз очень сложно поставить на ранней стадии, поскольку характерные для недуга одышка и снижение работоспособности выражены не сильно и легко объясняются усталостью и общим недомоганием.
По данным североамериканского Национального Института Здоровья от дебюта заболевания до момента постановки диагноза проходит в среднем 2 года. А за это время в организме уже происходит ряд необратимых морфологических изменений, которые приводят к тяжелому поражению сосудов легких и развитию правожелудочковой сердечной недостаточности:
- патологический процесс начинается с того, что сосуды легких постепенно сужаются в связи с прогрессирующим в них атеросклерозом и их зарастанием соединительной тканью;
- в связи с тем, что некоторые сосуды частично или полностью утрачивают свои функции кровепроводимости – их функции берут на себя другие венулы и артериолы;
- объем крови, который приходится на каждый сосуд, возрастает – кровяное давление в них начинает повышаться и растет по мере «выхода из строя» все новых и новых легочных сосудов;
- критическое повышение кровяного давления в малом круге кровообращения влечет за собой хроническую перегрузку правого желудочка сердца;
- для того чтобы справиться с непомерно высокой нагрузкой, правый желудочек сердца гипертрофируется, то есть увеличивается в объеме – у пациента появляется так называемое «легочное сердце», которое можно обнаружить с помощью рентгенографии;
- постепенно развивается сердечная недостаточность – сердце больного перестает справляться со своими функциями.
В этом видео рассказано о том, как развиваются симптомы заболевания по мере его прогрессирования:
Если на ранних обратимых стадиях болезни человека беспокоит только ухудшение самочувствия при физической нагрузке, то в последующем у такого пациента могут развиваться смертельно опасные осложнения:
- сердечная астма;
- легочные гипертонические кризы;
- отеки легких;
- хроническая сердечная или легочно-сердечная недостаточность.
Что такое персистирующая легочная гипертензия у новорожденных и как ее вовремя обнаружить — все рассказано тут.
А о том, сколько живут люди с пороком сердца, вы можете прочесть, кликнув сюда.
Умеренная ЛГ – прогноз
Высокое давление в легких – серьезная проблема. Первая степень ЛГ плохо поддается лечению – продолжительность жизни не более двух лет. Прогноз выздоровления зависит от многих факторов:
- в случае ЛГ на фоне системной склеродермии – жизнь не более года;
- при прогрессировании недостаточности функций правого желудочка – погибают через два;
- прогноз благоприятный как результат ответа на проводимое лечение – около 70% живут более пяти лет;
- при вторичной форме, осложненной сердечной недостаточностью, у 45% больных пятилетняя выживаемость.
Этиология
Лёгочная гипертензия обычно начинает прогрессировать на фоне недугов лёгких хронического характера. Чаще это бронхолегочные болезни, которые протекают с деструкцией тканей лёгких, выраженной гипоксией:
- бронхоэктазы;
- обструктивный бронхит;
- фиброз лёгких.
К прогрессированию такого синдрома могут также привести некоторые патологии сердца и кровеносных сосудов:
- врождённые пороки;
- гипертоническая болезнь;
- кардиомиопатии;
- ишемическая болезнь сердца;
- перекрытие просвета сосудов эмболами (тромбоз).
Факторы риска:
- приём некоторых групп синтетических медицинских препаратов;
- влияние на организм человека токсинов;
- беременность;
- ВИЧ-инфекция;
- патологии крови;
- цирроз печени;
- гипертиреоз;
- наследственные патологии;
- ожирение;
- сдавление лёгочных сосудов опухолью;
- деформация грудной клетки вследствие деструкции костных структур позвоночника.
Использование народных средств терапии
Одновременно с медикаментами можно смягчить симптомы заболевания народными средствами. Иногда они оказывают подобное влияние на состояние здоровья, как и современные лекарства. Народные средства включают:
- экстракт женьшеня;
- экстракт барбариса;
- экстракт листьев гинкго билоба.
При их использовании в качестве монотерапии вряд ли можно вылечить тяжелое заболевание, но природные средства на протяжении веков доказали свою эффективность при условии применения в сбалансированных пропорциях. Поэтому целесообразно использовать их как поддерживающие терапевтические методы при заболевании.
Симптомы заболевания у взрослых и детей
К симптомам лёгочной гипертензии относятся:
- одышка от небольшой до резко выраженной, особенно при физической нагрузке;
- боли в области сердца;
- отёки ног;
- низкая способность к выполнению физической нагрузки;
- быстрая утомляемость;
- синюшность кожных покровов;
- признаки сопутствующих заболеваний;
- плохой аппетит и бледность.
Появление симптомов говорит о долгом течении заболевания, поражении большинства лёгочных сосудов и неблагоприятном прогнозе, поэтому важна своевременная постановка диагноза.
Беременность при высокой лёгочной гипертензии сопряжена с большим риском для матери и плода, поскольку в этот период резко повышается объем циркулирующей крови и потребность двух организмов в кислороде. Таким пациенткам рекомендуется воздерживаться от зачатия.
У новорождённых детей ЛГ при сложных пороках сердца резко выходит на первый план после перехода от внутриутробного типа кровообращения на полноценное по двум кругам. Сразу после рождения появляется синюшность кожных покровов, одышка, нарушение газообмена, что может потребовать экстренного вмешательства.
Клиника: виды и формы
В отличие от вторичной легочной гипертензии у детей и взрослых первичная (идиопатическая) форма этого заболевания возникает при отсутствии выраженных патологий со стороны органов дыхания, сосудов и сердца.
Согласно классификации ВОЗ от 2008 года выделяют следующие виды идиопатической гипертензии легких в зависимости от предполагаемой причины её возникновения:
- Семейная или наследственная – обусловленная генетической мутацией определенных генов, передающейся по наследству.
- Спорадическая:
- вызванная токсинами или медикаментами;
- связанная с другими соматическими заболеваниями, в том числе аутоиммунными и инфекционными;
- обусловленная гипоксией – это высокогорная и северная гипертензии, вызванные недостаточной адаптацией легких к особенностям климатических условий в высокогорных районах и за Полярным кругом;
- легочная гипертензия новорожденных;
- обусловленная множеством неясных факторов (связанная с обменными и онкологическими заболеваниями, болезнями крови и др.).
По типу морфологических изменений, произошедших в легких больного, выделяют следующие виды заболевания (Беленков Ю.Н., 1999 год):
- плексогенная артериопатия легких – обратимое поражение артерий;
- рецидивирующая тромбоэмболия легких – поражение артериального русла легких тромбами с последующей обструкцией сосудов;
- венокклюзионная болезнь легких – зарастание соединительной тканью легочных вен и венул;
- капиллярный гемангиоматоз легких – доброкачественное разрастание капиллярной сосудистой ткани в легких.
По характеру течения заболевания условно выделяют такие его формы:
- злокачественная – симптомы прогрессируют до самых тяжелых своих проявлений за несколько месяцев, смерть наступает в течение года;
- быстро прогрессирующая – симптомы прогрессируют довольно быстро, в течение пары лет;
- медленно прогрессирующая или вялотекущая форма болезни, при которой основные симптомы долго остаются незамеченными.
Как снизить риск осложнений – рекомендации
Необходимое условие успешного лечения – изменение образа жизни и диетических привычек:
- попросите врача подробно объяснить симптомы гипертензии, немедленно свяжитесь с ними при их ухудшении;
- следите за весом тела, немедленно обратитесь к врачу, если он увеличится более чем на 1,5 кг;
- чаще отдыхайте, не перенапрягайтесь;
- не поднимайте грузы весом более 5 кг, в противном случае кровяное давление может увеличиться;
- солите пищу в соответствии с инструкциями врача;
- ежегодно проводите вакцинацию против гриппа;
- не курите;
- не употребляйте алкоголь;
- не принимайте никаких лекарств без одобрения врачом;
- для женщин чрезвычайно опасна беременность – проконсультируйтесь с врачом о соответствующем методе контрацепции.