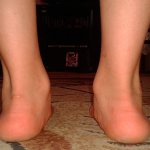
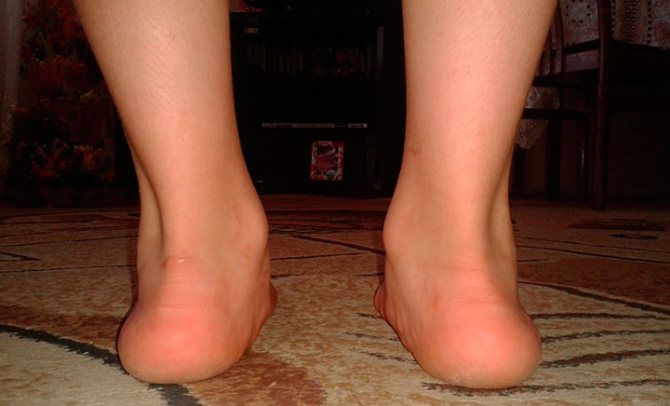
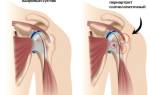
Плосковальгусные стопы у детей на сегодняшний день ортопеды диагностируют очень часто. Заключается эта деформация в западании внутренней части стопы. То есть прямая ось, которая идет от голени к ступне искривлена. Визуально также видно, что высота внешних сводов ступни уменьшается. Внутренний продольный свод ступни пропадает. Характерной особенностью плосковальгусной деформации стоп у детей является положение ног в виде буквы «Х». Это будет отчетливо видно если ребенок станет ровно.
Вальгусное плоскостопие может быть в редких случаях врожденным, но чаще это деформация, которая развивается у детей до 3 лет. Заметной эта установка стопы становится когда малыш делает первые шаги. На этом этапе родители должны отреагировать и показать ребенка ортопеду.
Причины развития патологии
В ходе эволюции наша стопа сформировалась так, чтобы принимать на себя и равномерно распределять вес человеческого тела. Роль стопы заключается в том, чтобы обеспечивать наибольшую амортизацию во время ходьбе, беге и прыжках. К тому же благодаря уникальному анатомическому строению стопы, человек ходит в вертикальном положении, не заваливаясь при этом вправо — влево, взад — вперед. Выступающие своды ступни направлены в две стороны: поперечную и продольную. Так, взрослый человек имеет в качестве опоры три точки:
- элемент большой плюсневой кости;
- пяточный бугор;
- пятая по счету плюсневая кость.
Патология встречается у молодых женщин значительно чаще, поскольку они носят обувь на высоких каблуках. Визуально ноги с такой деформацией напоминают букву «Х». В то же время пяточная кость и пальцы направлены в одну сторону (наружу), а средняя часть стопы смещена вниз.
Таким образом, развитию деформации способствует:
- слабость связочного аппарата;
- заболевания соединительной ткани;
- вес (при ожирении создается дополнительная нагрузка на стопы, что приводит к их деформации);
- ношение неудобной обуви на высоких каблуках.
Как бороться с болезнью
Лечение вальгусной деформации направлено на восстановление анатомической формы стопы и ее правильного функционирования, а также укрепление мышц и связочно-сухожильного аппарата.
Гипсовые повязки при врожденной деформации
При тяжелой вальгусной деформации требуется иммобилизация ноги с помощью гипсовой повязки. Детский ортопед моделирует ее с учетом вида искривления стопы и ее морфологических параметров. На начальном этапе лечения конечность иммобилизуется циркулярной гипсовой повязкой. Она надежно фиксирует голеностопный сустав, ступню, но верхние части пальцев при этом остаются не забинтованными. Примерно через неделю ортопед снимает повязку, проводит ручное корректирование деформации. Для закрепления его результатов вновь накладывается фиксирующее приспособление.
Ножные ванночки и лечебное плавание
Особенно полезно для правильного формирования стопы плавание кролем, брассом, на спине. Маленькие дети занимаются с помощью родителей под руководством врача ЛФК. Терапевтически эффективны прыжки и ходьба по дну бассейна, стимулирующие укрепление мышц, связок, повышающие чувствительность всей подошвы.
В домашних условиях в качестве водных процедур применяются ножные ванночки с настоями или отварами хвойных иголок, девясила, чабреца, лимонной или перечной мяты. Для их приготовления 3 столовые ложки любого растительного сырья заливают литром кипятка, оставляют на час. Процеживают и смешивают с водой для ножной ванночки.
Массаж
Оздоравливающие процедуры выполняются только массажистом с медицинским образованием, хорошо знакомым с анатомическим строением стопы, предварительно изучившим результаты диагностики. При обработке ног ребенка он использует основные массажные движения — поглаживания, растирания, разминания, поверхностную пальпацию, вибрацию. Даже после нескольких сеансов расслабляются напряженные мышцы, повышается объем движений в голеностопном суставе.
Физиопроцедуры
В терапии заболевания у детей используются магнитотерапия, аппликации с парафином, озокеритолечение. Применяется электрофорез — воздействие слабыми импульсами электрического тока для оптимального распределения лекарственных веществ в измененных патологий тканях. Для проведения процедуры используются растворы солей кальция, витамины группы B, при необходимости — анальгетики и анестетики.
Лечебная физкультура
Это один из самых эффективных, помимо ортопедической коррекции, способов лечения вальгусной деформации. Ежедневное выполнение упражнений способствует выработке правильных двигательных стереотипов, исправлению осанки и походки ребенка, укреплению мышц.
Какие упражнения наиболее часто назначают врачи ЛФК:
- сгибания, разгибания пальцев ног в положении лежа на спине и сидя;
- круговые вращения стопой;
- перекатывание по полу любого цилиндрического предмета;
- сбор и удержание пальцами ног небольших шариков, кубиков;
- перекатывание с пятки на носок.
Полезна ходьба по ортопедическому коврику босиком. Он состоит из нескольких отсеков, каждый из которых имитирует природную поверхность, например, речную гальку или песок.
Ортопедическая обувь
При умеренной вальгусной деформации показано ношение ортопедической обуви. Она изготавливается индивидуально на заказ после снятия мерок с ножек ребенка. Такая обувь стоит достаточно дорого, но лечебный эффект от ее ношения высокий. При слабо выраженной патологии достаточно использования обычных ботинок или туфель с амортизирующей подошвой, качественным супинатором. При необходимости в них вкладываются подобранные по размеру ортопедические стельки.
Хирургическое вмешательство
Оперативное лечение патологии проводится довольно редко. Показаниям к хирургическому вмешательству становятся неэффективность консервативной терапии, не устраняемые медикаментозно боли, тяжелая степень деформации. При выборе способа выполнения операции учитываются особенности вальгусной деформации и ее выраженность. Чаще хирурги прибегают к пересадке сухожилия длинной малоберцовой мышцы на внутреннюю часть стопы, удлиняя при этом ахиллово сухожилие. Операция может быть проведена артродезом (обездвиживанием в функционально выгодном положении) таранно-ладьевидного сустава, наложением аппарата внешней фиксации.
Классификация патологии
В зависимости от формы искривления стопы, патология бывает трех видов:
- поперечная;
- продольная;
- комбинированная.
Продольная установка ступни — это опущение продольного свода стопы. Если при этом наблюдается нарушение походки; боль во время ходьбы и при пальпации, а деформационные изменения наблюдаются даже визуально, то можно говорить о продольной деформации ступни.
Поперечная деформация характеризуется специфическим видом стопы — она выглядит визуально распластанной. В то же время сухожилия пальцев неестественно натянуты, а искривление имеет молотообразный вид. Пациенты жалуются на боль при хождении и нарушение походки.
Комбинированная установка стопы сочетает в себе признаки как поперечной, так и продольной аномалии и называется поперечно — продольное плоскостопие. Несмотря на это, боль и разные неудобства отсутствуют.
Деформации классифицируются следующим образом:
- спастические — возникают после мышечных спазмов;
- рахитические — развиваются в результате D-гиповитаминоза;
- структурные — аномальное расположение таранной кости;
- паралитические — следствие полиомиелита;
- гиперкоррекционные — появляются как результат неудачной коррекции косолапости;
- статистические — при развитии сколиоза и нарушения осанки;
- компенсаторные — дефект развития ахиллово сухожилия, при котором кости сдвигаются внутрь;
- травматические — развиваются в результате повреждений, ушибов, вывихов и переломов;
Степени поражения
Есть 4 основных стадии плоско вальгусной деформации стопы. На начальной стадии искривление не превышает 150. Такое нарушение есть у многих детей, но оно очень легко и быстро корректируется, при условии, что родители вовремя заметили проблему.
При второй стадии искривление стопы уже доходит до 200. Данная степень поражения уже требует более длительного лечения, но оно дает положительный результат.
На третьей стадии воздействовать на плоско вальгусные стопы у детей нужно комплексно, и лечение при этом будет длительным. Пятка на этом этапе отклоняется на 300. А четвертую стадию диагностируют в случаях, когда искривление становится больше чем 300. Такую деформацию могут исправить только квалифицированные специалисты с помощью хирургической операции.
Симптомы
Как было сказано выше, плосковальгусная деформация развивается на фоне врожденного плоскостопия. Симптомы заболевания зависят от того, какой именно участок ступни подвергся искривлению.
Например, эквино- вальгусная деформация развивается вследствие варусной или эквиноварусной ступни. Она может быть следствием патологии малоберцовых мышц. Заболевание характеризуется параличом мышц как стоп, так и голени.
При наличии «шишки» симптомы будут проявляться следующим образом:
- косточки могут воспаляться, отекать и болеть;
- большой палец искривляется внутрь, при этом такая же участь настигает и другие пальцы, они также деформируются и выпирают в виде молоточков;
- невозможно носить узкую обувь или обувь на каблуках, а порой даже удобную;
- очень часто пациенты с такой патологией носят обувь на несколько размеров больше;
- искривление большого пальца препятствует нормальному положению других пальцев, они причудливо выгибаются и также искривляются;
- длительное хождение вызывает боль и тяжесть в ногах;
- на подошве появляются натоптыши и мозоли.
Формы
Вальгусное плоскостопие может быть двух форм: врожденная и приобретенная. Врожденная деформация диагностируется врачами уже на протяжении первого месяца жизни. Данное нарушение формируется в период внутриутробного развития. Довольно часто это происходит из-за генетической предрасположенности.
Врожденная плоско вальгусная деформация может протекать в очень тяжелых формах. Например, это стопа-качалка и вертикальный таран. Стопа-качалка, чаще всего, развивается у малышей с синдромом Эдвардса. Вертикальный таран – это сложное поражение стопы, так как для его лечения требуются хирургические операции. Чаще всего это операции на сухожилиях в виде их пересадки, удлинения, или же корректировка ладьевидной кости и т.д. Но иногда обходятся только гипсованием.
При приобретенной форме деформации строение стопы меняется под воздействием различных факторов. Обычно это происходит из-за слабого и еще не совершенного сухожильно-связочного аппарата и т.д.
Лечение патологии
Следует сразу же сказать, что диагноз плоскостопие вальгусное предполагает очень длительное и сложное лечение, которое занимает немало времени. Важно как можно быстрее диагностировать недуг и начать адекватное лечение. Время в этом случае работает против пациента, поскольку своевременно начатое лечение дает надежду на быстрое устранение недуга.
Лечение вальгусного плоскостопия включает в себя;
- лечебную физкультуру, которая направлена на коррекцию формы ступни и укрепление мышц;
- физиотерапевтические процедуры;
- ношение ортопедической обуви, стелек, супинаторов;
- использование ортопедических ортезов, брейсов и других корректоров;
- Регулярный массаж нижних конечностей и пояснично — крестцово — ягодичного участка.
Детская ртопедическая обувь для плосковальгусной стопы
Чтобы закрепить результат необходимо приобрести специальную ортопедическую обувь. Ее стельки должны быть правильной анатомической формы, задники и боковины жесткие, имелась поддержка ноги спереди. Желательно покупать обувь с удобным супинатором, женщины должны отдать предпочтение туфлям на невысоком каблуке – до 6 см. Нежелательно покупать обувку на прямой подошве, с открытой пяткой.
Чтобы обувь подходила по всем параметрам, покупать ее лучше в специализированных обувных магазинах или изготавливать на заказ. При выборе последнего варианта уточните у производителя вопрос о необходимости предоставления слепков. Если они необходимы, обратитесь к ортопеду и сделайте трехмерный полунагруженный отпечаток ноги с использованием формовочной пены. Слепки изготавливают отдельно для правой и левой ноги.
При покупке готовой ортопедической обуви для детей, желательно придерживаться советов от доктора Комаровского:
- Ботиночки нужно брать по размеру. Они не должны быть слишком маленькими или большими, чтобы ребенок чувствовал себя в обуви комфортно.
- Покупать такой предмет гардероба с планами на будущее не имеет смысла, так как геометрия ног меняется по мере роста ноги.
- Хорошая ортопедическая обувь шьется из натуральных материалов, чтобы кожа «дышала».
- В детской обуви недопустимо наличии открытых, острых или узких носков, каблуков.
Польза ношения
Ортопедическая обувь и стельки не только помогают лечить плосковальгусные стопы, но и предотвращают появление патологии. Польза от ношения такой обуви неоспорима:
- значительно снижается нагрузка на опорно-двигательный аппарата;
- формируется правильный свод;
- устраняется дальнейшее повреждение мышц и суставов;
- формируется правильная походка и осанка;
- мышцы развиваются правильно.
Плосковальгустные стопы у детей
Следует сразу же отметить, что все вышесказанное относится к взрослому человеку с наличием данной патологией, но у маленьких детей все обстоит иначе. Практически все дети рождаются с плоскостопием, и понятно почему. Ведь их ступни на тот момент не испытывали нагрузок и они только делают первые шаги, когда их ставят на стопы. Естественно, что в этот период они неправильно ставят ножки, поскольку ходить не умеют.
Поэтому стоит различать функциональное уплощение свода ступни и анатомическое. Физиологическое уплощение является лишь этапом ортопедического развития нижних конечностей и является нормой. При достаточных нагрузках (при ходьбе по неровным поверхностям) у ребенка деформация быстро корректируется. Обычно это происходит к трем годам. Кроме того, до трех лет на подошве у ребенка существует естественная жировая прослойка, которая закрывает свод стопы. Увидеть его можно только в том случае, если поставить ребенка на носочки.
Процесс формирования свода стопы длительный, он занимает несколько лет. Поэтому говорить о анатомически правильно сформировавшейся стопе стоит не ранее пяти лет. Однако все дети разные, поэтому у кого — то этот процесс формируется раньше, а у кого-то позже. Это зависит от того, насколько ребенок физически развит и здоров, наблюдаются ли у него отклонения со стороны развития костно — мышечной системы, нарушения со стороны эндокринной и нервной системы. Но, к сожалению, существуют и случаи, когда плоскостопие становиться очевидной патологией.
В группу риска водят детки, у которых на первом году жизни диагностировали нарушения в развитии опорно-двигательного аппарата, снижение мышечного тонуса, отставание в психомоторном развитии, ожирение. Последствием таких нарушений будет плосковальгусная деформация ступней.
Отклонение угла стоп от линии оси детские ортопеды измеряют в градусах. В этом случае вес тела ребенка неравномерно распределяется на ножки и наибольшую нагрузку испытывает определенный участок ступни. В данном случае это внутренний край стопы, где должен образоваться продольные свод. Поэтому терапевты называют данную патологию плосковальгусной.
Как проходит диагностика
Педиатр может заподозрить вальгусную деформацию при плановом осмотре ребенка. В этом случае он выписывает направление к детскому ортопеду для более тщательного обследования, обнаружения патологии и определения ее степени тяжести. На неправильное формирование стопы указывают излишне сглаженные своды, смещение ее внутренней поверхности вовнутрь, а пальцев и пятки — наружу. Одной из основных задач диагностики становится обнаружение причины патологии. С этой целью, а также для исключения заболеваний ЦНС, периферической нервной системы к обследованию ребенка подключается детский невролог.
Компьютерная плантография
Так называется инструментальное исследование, результаты которого позволяют выявить патологию по отпечатку подошвы. Врач ставит ребенка на плотное стекло напольного сканирующего устройства. По полученным изображениям рассчитываются морфологические параметры стоп.
Рентгенография стоп
Диагностическая процедура наиболее информативна при обнаружении заболевания 3 степени тяжести. На снимках хорошо визуализируются уменьшенные своды стоп, нарушения расположения всех отделов относительно друг друга. С помощью рентгенографии можно выявить деформированные костные структуры суставов предплюсны.
Компьютерная подометрия
Компьютерная подометрия — тестирование на специальной компьютерной платформе (подометре) для оценки функционирования мышц голени и стопы. Исследование помогает установить характер распределения нагрузок на все отделы стопы. Его проведение позволяет обнаружить вальгусную деформацию до появления ее внешних признаков.
УЗИ суставов
Наиболее часто УЗИ используется в диагностике заболевания 1 степени тяжести. Во время проведения обследования ребенка укладываю на спину, а под коленями помещают небольшой плотный валик. На кожу наносят инертный гель для облегчения скольжения датчика. На экране монитора устройства визуализируются мягкотканные структуры, хрящи, кости, мышцы, связки и сухожилия.
Причины развития
Причинами развития недуга являются:
- Дисплазия соединительной ткани — наиболее распространенная причина, которая возникает в результате экологического загрязнения воды, почвы и воздуха, некачественных продуктов питания. Все это приводит к аномальному развитию соединительной ткани малыша, атаке и других органов.
- Неудобная детская обувь, которая плохо фиксирует ногу.
- Ребенок лишен физической нагрузке (дома в саду, яслях).
- Наследственные метаболические заболевания (заболевания щитовидной железы и диабет);
- Наследственный остеопороз.
- D-гиповитаминоз в следствие чего костная ткань формируется уже дефектной.
- Нехватка кальция и фосфора, а также нарушение их всасывания в результате заболеваний ЖКТ.
- Травмы и повреждения стопы.
Также специалисты выделяют несколько теории происхождения недуга:
- теория наследственной слабости мышечно-костной ткани;
- анатомическая теория;
- статико-механическая теория;
- вестиментарная теория.
И три степени тяжести плосковальгусного искривления:
- легкую;
- среднюю;
- тяжелую.
Первые симптомы патологии наблюдаются при первых шагах ребенка. Поэтому крайне важно сразу диагностировать недуг и приступить к его устранению. Если этого не сделать своевременно, то ребенка ожидает не только деформация стоп, но и голеностопных, коленных и тазобедренных суставов, нарушение осанки и искривление позвоночника. В результате перегружаются мышцы, страдают суставы и нарушаются их функции, появляются боли и нарушение походки. В очень раннем возрасте могут появиться артриты, артрозы, остеоходрозы и инвалидность.
Какие могут быть последствия при отсутствии лечения
При отсутствии врачебного вмешательства вальгусная деформация может спровоцировать плоскостопие, укорочение ноги. Тяжелыми последствиями невылеченного заболевания становятся сколиоз, деформирующий остеоартроз, остеохондроз, деформация тазовых костей, коленного и голеностопного сустава.
Лечение
Лечение недуга осуществляют в следующих направлениях:
- ванночки для ног;
- массаж;
- озокеритотерапия (парафинотерапия);
- грязевые аппликации;
- физиотерапевтические процедуры (электрофорез, магнитотерапия, электростимуляция);
- иглоукалывание;
- плаванье;
- лечебная физкультура.
Особенности лечения плосковальгусных стоп во взрослом возрасте
Искривление детских ножек хорошо поддается терапевтическому воздействию, а вот вылечить плосковальгусные стопы у взрослых полностью удается не всегда. Дело в том, что со временем костная ткань и суставы становятся более жесткими, твердыми, характеризуются отсутствием эластичности, что значительно осложняет процесс. Консервативное лечение взрослых направлено на:
- устранение неприятных симптомов;
- повышение мышечного тонуса;
- укрепление связок.
Если же плосковальгусные стопы перешли в четвертую стадию развития, прибегают к хирургическому вмешательству. Поврежденные связки заменяют искусственными имплантатами, что способствует нормализации высоты свода. Иногда используют метод остеотомии – хирургической реконструкции костей. После операции полное восстановление функциональности наступает через 3-4 месяца.
Когда диагноз «плосковальгусные стопы» сопровождается выпиранием косточки у основания большого пальца, врач может порекомендовать ношение специальных фиксаторов на палец. Широко используется вальгусная шарнирная шина. Чтобы ограничить движение ноги внутри обуви, используют гелевые прокладки. Манипуляции будут эффективны при первой и второй степени развития патологии. Для коррекции свода взрослым рекомендуется купить ортопедическую обувь или стельки.
Массаж
Массаж является основным методом лечения в комплексной терапии. Он помогает расслабить костно — мышечную систему, улучшить кровообращение и трофику мышечного аппарата подошвы. Ноги ребенка массажируют в следующей последовательности:
- непосредственно перед началом массажа поглаживают ноги;
- также легкими поглаживаниями обрабатывают бедра и колени;
- разминают мышцы задней поверхности с поверхностным нажимом;
- растирают мышцы;
- проводят похлопывания ножек ребенка ладошкой;
- проводят завершающее поглаживание.
Общий массаж также начинается с поглаживаний, которые увеличивают ток крови к конечностям малыша. Движения проводят от пятки к подколенной ямке. При массаже упор делают на расслабление мышц, растирания малышу делать не надо. Если на некоторых участках необходимо сделать несколько энергичных растираний, то они должны быть одновременно легкими и энергичными. Разминания проводят подушками пальцев. Основной упор делается на поглаживание и потряхивание.
Хирургическое вмешательство
К оперативному вмешательству врачи прибегают только в крайних случаях, когда консервативные меры лечения не принесли существенных результатов. В обязательном порядке операция назначается всем пациентам, кому диагностированы плосковальгусные стопы четвертой степени. Используют разные методы оперативного вмешательства:
- Операция Грайса – хирургическая манипуляция, во время проведения которой плосковальгусные стопы фиксируются с помощью внесуставных артродезов, не давая прогибаться внутрь.
- Методика Доббса – операция, основанная на перкутанной фиксации ноги спицей Киршнера с последующим гипсованием. По сути, это метод мануального воздействия. Врач проводит 5-6 сеансов (по одному в неделю), осуществляя послойное наложение гипса.
- Использование разных мягкотканных и артродезирующих конструкций, вживляемых в ткани подошвы или суставы.
Лечебная физкультура
Гимнастические упражнения с целью лечения плоскостопия проводят на лечебном коврике, который должен иметь неровную (рельефную) поверхность. Проводя упражнения на таком коврике, одновременно происходит механический массаж ступней. Упражнения подходят для детей двух — трехлетнего возраста.
Упражнения на коврике:
- переступание с одной ноги на другой, перенос веса тела;
- стоя на одной ноге, другой проводить скользящие движения по коврику;
- положив руки на пояс, делать круговые движения туловищем то в одну, то в и другую сторону;
- одну ногу поставить впереди другой, затем делать подъем на носки и опускания на пятки;
- одной ногой опереться на пятку, а другой на носок, одновременно сделать перекат ступней от носка до пятки;
- ходьба на коврике с опорой на наружный край ступни.
Профилактика
Чтобы удержать лечебный эффект от терапии ребенок должен носить специализированную ортопедическую обувь. Вся обувь должна доходить до уровня голени, иметь жесткий супинатор. Будь это сандалии или ботинки.
Нужно приобрести стельку для плосковальгусной деформации стоп, которую можно вставить в любую обувь. Но только при условии, что это высокая обувь.
Очень важно, чтобы ребенок кроме того, что выполняет ежедневную зарядку и ведет подвижный образ жизни, выполнял гимнастику для стоп. Ее назначает врач, но самыми простыми упражнениями являются:
- хождение на внутренней и наружной стороне стопы, на пятке;
- перекачивание скалки или другого круглого предмета ногами;
- собирание предметов и рисование пальцами ног;
- выполнение вращений стопами.
Последствия
Ступни человека являются фундаментом, на который приходится весь вес тела человека. Они служат амортизатором при ходьбе, снижая нагрузку на суставы ног и позвоночник. Поэтому любая их деформация без своевременного лечения может привести к патологиям голеностопного и коленного суставов, искривлению осанки, к развитию артроза. В самых тяжелых случаях возможна полная потеря функций стопы с получением инвалидности в молодом возрасте.
Но самое частое последствие вальгусной установки стоп у детей – это развитие плоскостопия. Эта патология не так безобидна, как считают многие. Кроме косметического дефекта, она вызывает повышенную утомляемость, боли в ногах, появление судорог. У ребенка портится походка, стаптывается вся обувь с внутренней стороны. Плоская стопа не может выполнять свои амортизационные функции, поэтому при ходьбе возрастает нагрузка на суставы, позвоночник и головной мозг.
Полезные упражнения
Врачи назначают специальную зарядку, которая снимает отечность, разрабатывает поврежденные недугом суставы, уменьшает болевой синдром. Для выполнения гимнастики не нужны особые условия, главное – это регулярность.
Упражнения могут быть разные, но некоторые считаются особо полезными:
- лист бумаги (можно использовать ручку или другой мелкий предмет) поднимается с пола при помощи пальцев ног;
- своды стоп напрягаются и удерживаются в таком положении несколько секунд;
- пальцы ног поочередно сгибаются и разгибаются, пока не появится усталость;
- лежащий на полу лист бумаги нужно скомкать с помощью пальцев ног;
- скалка или небольшая бутылка с водой перекатываются стопой 2–3 минуты;
- пальцы ног разводятся в стороны и удерживаются так не меньше минуты.
Консервативное лечение более эффективно в комплексе со специальным массажем, удаляющим мышечные спазмы и восстанавливающим подвижность суставов.
Как определить плоскостопие в детском возрасте
Диагностировать плоскостопие несложно, достаточно пройти определенный тест. Используется газета или любая другая бумага и емкость с водой. Ребенка просят окунуть ноги в воду, а затем наступить на газету, чтобы получить след. В норме внутренняя часть стопы должна оставаться сухой. Но тест не отображает изменение ступни во время движения.
Тест «Джека» (проверка сводчатости): если согнуть большой палец и растянуть подошву, то свод арки увеличится в норме.
Во время медицинского обследования применяется рентгенограмма для определения врожденной деформации.
Применение ночного бандажа
Лечение вальгуса большого пальца осуществляют наложением шины. Данное приспособление является универсальным, оно используется как безоперационный способ лечения вальгуса, как способ профилактики этой болезни, как часть восстановительных процедур после хирургического лечения вальгусного деформирования стопы.
Это приспособление является небольшим по размеру бандажом, который с легкостью регулируется ремешками (есть возможность применять его на обеих стопах по очереди). Так сустав будет правильно и жестко зафиксирован, нормализуется кровообращение, расслабятся мышцы.
Бандаж можно использовать в ночное время, так устраняется или предотвращается изменение в стопе, производится корректировка в положении поперечного свода стопы.
Шина не предназначена для ношения с обувью. Есть иные фиксаторы, которые можно применять с обувью (днем). А ночной бандаж надевают перед сном либо длительным отдыхом. Подвижность ноги сохранится, что не побеспокоит во сне.
Однако есть ограничения для такого приспособления:
- Четвертая стадия бурсита;
- Повреждения на коже;
- Воспаление сустава;
- Опухоль сустава.
Диагностирование
Чтобы выяснить свой диагноз, нужно пойти к врачу-ортопеду. Доктор осмотрит проблемную ногу и примет во внимание угол отклонения пальчика, его подвижность и степень деформирования.
Отропед назначит обследование:
- 3D-рентген стопы, чтобы определить ее изменения;
- планография для определения уровня нагрузки на ногу;
- подометрия, чтобы выявить бурсит.
Специалист выясняет, как давно начались изменения в стопе, какие причины их спровоцировали, скорость изменений. Учитываются и сопутствующие болезни. Лечение данного недуга может быть консервативным или хирургическим.
Профилактика возникновения и развития заболевания
Профилактика направлена на укрепление суставного и мышечно-связочного аппарата у детей. Основные правила предупреждения заболевания:
- Соблюдение режима и распорядка дня: рациональное питание, закаливание, лечебная гимнастика, массаж, полноценный сон.
- Исключение сильных нагрузок на ножки раньше 9-12 месяцев — ставить малыша можно на очень короткое время, обязательно поддерживая.
- Раннее специфическое и неспецифическое предупреждение развития рахита. В период беременности нужно чаще выходить на солнце (витамин D способствует усвоению кальция и фосфора в костях, вырабатывается в коже под действием ультрафиолетовых лучей).
- Посещение диспансерных осмотров: чем раньше обнаружится патология стоп, тем легче будет ее вылечить.
- Применение массажа, лечебной физкультуры, ортопедических приспособлений позволяют ликвидировать дефект развития суставов на ранних стадиях.
Клинический пример №1
Пациентка Б., 22 года, с диагнозом: эластичная гипермобильная левая стопа. Пациентке выполнен изолированно подтаранный артроэрез левой стопы.
Эластичная уплощенная стопа до и после операции
Практические советы
Как показывает статистика, ежегодно в ходе профилактических осмотров школьников выявляется около 40% детей с той или иной степенью плоскостопия. Большинство из них – девочки. Такая распространенность связана с тем, что ранние стадии вальгуса зачастую остаются незамеченными.
Профилактика плоскостопия особенно важна в школьные годы, когда ребенок интенсивно растет. Решающим является период от 3 до 7 лет: именно в это время необходимо следить, чтобы обувь хорошо фиксировала ногу и соответствовала размеру. Не стоит покупать дорогую ортопедическую обувь, если диагноз еще не поставлен или врач не давал такой рекомендации. В некоторых случаях дополнительная поддержка стоп может дать обратный результат.
Взрослым людям, имеющим предрасположенность к плоскостопию или его легкую степень, не следует перегружать передний отдел стопы. Нужно ограничить ношение туфель на каблуке, при ходьбе не разводить носки в стороны, в случае длительных статических нагрузок пользоваться ортопедическими стельками-вкладышами. Будьте здоровы!
Отзывы
Юля, мама: «Вальгусное искривление ножек моему сыну лечили комплексно. У нас была специальная обувь и шины на ножки, я регулярно делала сыну массаж, гимнастику для ножек, компрессы с парафином и озокеритом. Сейчас ножки ровные, плоскостопия нет, и ходит он так же, как и другие дети. А бегает даже быстрее».
Настя: «Я решилась на лазерное избавление от мучавших меня косточек. Да, это было не больно и быстро, но через пару лет я заметила, что косточки наметились снова. Веду борьбу при помощи гимнастики и ночных шин. Вроде процесс затормозился».
Валера: «Косточки на ногах были у моих родителей и сильно они с ними мучились. Я со зрелого возраста веду профилактику: хожу с супинаторами и силиконовыми вкладками. Наверное, профилактика в моем случае – единственный выход».
В каких случаях необходима операция?
Цели операционного метода лечения:
- избавляться от шишки;
- выпрямлять палец;
- предотвращать дальнейший рост косточки;
- бороться с осложнениями;
- убирать другие сформировавшиеся деформации стопы.
Хирургическое вмешательство показано при наличии:
- поперечного плоскостопия II-IV степени;
- прогрессирования патологии, сопровождающейся стойким болевым симптомом;
- плохо корригируемого нарушения опорно-двигательной функции стопы;
- выраженных эстетических недостатков (желание избавиться от деформации и носить более элегантную обувь).
Операция проводится при отсутствии эффекта от консервативной терапии.
В настоящее время существует более 400 методик радикального вмешательства, для исправления поперечного плоскостопия, осложнившегося образованием шишек на ногах. В мире используются около 200 из них.
Бесплатно лечиться оперативным путем может получить любое лицо по полису ОМС. Для этого существуют квоты, но время ожидания может составить несколько месяцев Направление на хирургическое вмешательство дает ортопед или травматолог. Вид операции зависит от оснащения больницы, наличия необходимых специалистов. Одновременно можно удалять вросший ноготь, распрямлять кривой варусный мизинец, имеющееся уплотнение кожи как осложнение патологии.
Средняя цена начинается от 10 000–15 000 рублей в регионах и 20 000 рублей в Москве. В цену включается стоимость наркоза, необходимые перевязки и консультации ортопеда. Использование лазера делает операцию дороже на 5 000–10 000 рублей.
При необходимости госпитализации цена также сильно увеличивается. Проведение операции в столице с пребыванием в стационаре в течение 4 суток будет стоить порядка 100 000 рублей.
Малоинвазивные методы
Малоинвазивная хирургия способствует коррекции расположения 1-го пальца стопы. Применяются методы с минимальным смещением костей и рубцеванием при помощи вмешательства на мягких тканях. После лечения палец начинает разгибаться.
Миниинвазивный метод – чрескожное удаление шишки на ноге. Оно применяется, чтобы устранять умеренно выраженное искривление и бороться с нарушением функции стопы. Операции заключаются в иссечении костной ткани. Восстановление после вальгусной операции такого типа происходит быстро.
Малоинвазивное хирургическое лечение представляет собой дистальное смещение: 1-й палец стопы смещается дистально, начиная с 1-го плюснефалангового сустава. Проводится при легкой или средней степени деформации стопы, палец начинает выпрямляться. Используются хорошо переносимые винты из титана, которые не требуют удаления. После этой операции пациент не чувствует каких-либо неудобств. Достигается хороший косметический результат с минимальным рубцеванием.
Латеральный релиз (утягивание медиальной суставной капсулы) — еще один малоинвазивный хирургический метод лечения. Имеет несколько преимуществ:
- минимальное повреждение мягких тканей;
- малотравматичность способствует сокращению восстановительного процесса (взрослые пациенты становятся мобильными в короткие сроки);
- снижение послеоперационного отека стопы, по сравнению с другими хирургическими вмешательствами.
Операции, связанные с манипуляциями на кости, могут быть проведены не только при помощи традиционных хирургических инструментов. Используется современный метод – применение лазера, ударно-волновая терапия (УВТ). На сустав начинают действовать ударной волной. Это позволяет за несколько сеансов раздроблять суставную сумку и выравнивать указательный палец стопы. Он перестает отклоняться и торчать, вызывая дискомфорт и боль, улучшается его внешний вид. Заживление происходит через 4–5 сеансов. Их нужно проходить 1 раз в неделю.
Если развился артроз первого плюснефалангового сустава, малоинвазивное лечение проводить нельзя. В таком проводится тройной артродез аппаратом Илизарова. Это специальная операция, когда искусственно создается полная неподвижность сустава.
Как предотвратить появление косточки?
Профилактика заболевания включает в себя несколько проверенных способов:
- Правильное питание. Часто поражение суставов вызывает избыточный вес. От лишних килограммов лучше избавиться, для этого следует скорректировать рацион в пользу здорового питания. Жирную, копченую и соленую пищу нужно исключить.
- Ношение только удобной обуви. Суставы, находящиеся в правильном положении, редко подвергаются деформации. В отдельных случаях можно просто носить ортопедические стельки.
- Физические упражнения. Врачами разработано множество методик, позволяющих держать ноги в тонусе. Для этого не обязательно ходить в тренажерный зал, гимнастикой можно заниматься и в домашних условиях.
- Ножные ванночки. Действенное средство, снимающее усталость ног и улучшающее кровообращение. Для повышения эффективности следует добавлять травы или морскую соль.
При проявлении первых неприятных симптомов лучше обратиться к специалисту. После проведения комплексной диагностики он подскажет, как и чем лечить вальгусную деформацию большого пальца. Только своевременная адекватная терапия поможет избежать оперативного вмешательства.
Общие сведения
В зоне риска дети с синдромом Дауна, ДЦП, сахарным диабетом, маловесные и страдающие избыточным весом дети, а также дети с дисплазией ТБС (тазобедренные суставы), имеющие рахит и те, которые носят неправильно подобранную обувь без поддержания голеностопа. Прыжки и бег тоже повышают риск возникновения плоскостопия.
Впервые с ним можно столкнуться на первом году жизни малыша, поскольку именно в это время он учится ходить самостоятельно. Причины возникновения, методы лечения, диагностики и профилактики плоскостопия у детей дошкольного возраста рассмотрим в данной статье.
У ребенка с плоско-вальгусной стопой идет отклонение к наружной стороне, поэтому данную патологию еще называют Х-образной деформацией.
Чтобы вовремя обнаружить болезнь, необходимо планово обращаться к ортопеду. На приеме врач внимательно изучит отпечатки маленьких ножек и может выявить расширение стопы в середине, что говорит о плоскостопии.
| Важно знать! |
| Самостоятельно ставить диагноз ребенку только по отпечатку ноги ни в коем случае нельзя, тем более если ему еще нет пяти лет. В первых два года жизни ребенок физиологически имеет плоскую стопу, поэтому в этом возрасте неправильно считать это патологией. |
Причины возникновения
Вальгусное плоскостопие может быть врожденным и приобретенным. В первом случае оно возникает еще в перинатальном периоде и связано с различными генетическими аномалиями. В большинстве случаев такую деформацию видно сразу после того, как только ребенок появился на свет, а в два-три месяца диагноз обычно уже подтверждается ортопедами на плановом приеме.
К причинам приобретенного плоскостопия в детском возрасте относят следующее:
-
Травмы, полученные в детстве (переломы лодыжек, костей, разрывы связок, сухожилий);
- Раннее становление на полную стопу;
- Несбалансированное питание, дефицит витамина D3 у ребенка (до двух-трех лет ребенок должен принимать витамин D3 на постоянной основе);
- Недостаточная физическая активность ребенка (если отсутствует должная нагрузка на мышцы, они ослабевают);
- Ношение неправильной обуви (донашивание за старшими детьми)
Симптомы детского плоскостопия
Заподозрить наличие болезни у ребенка очень трудно, так как дети на это зачастую не жалуются. Но с целью профилактики родители должны показывать малыша специалистам, водить на плановые осмотры три раза до года, а затем раз в год. Обязательно нужно следить за тем, на что жалуется ваш ребенок. Малыша может беспокоить усталость в ногах (после бега, прогулки или прыжков). Стоит задуматься, если каблук обуви на внутренней стороне стопы исстирается больше. Может возникать боль в области голеностопа, спины, таза, появляется неправильная осанка. В случае хромоты это также серьезный повод обратиться к специалисту.
Существует три вида детского плоскостопия:
- Плоскостопие 1 степени. Форма стопы остается прежней, но после воздействия на стопу появляется отек.
- Плоскостопие 2 степени. Отмечается сильная боль в спине, в области таза, голеностопа, нарушается походка, осанка;
- Плоскостопие 3 степени. Самая тяжелая степень плоскостопия у детей.
У детей старше полутора лет неправильная постановка стопы может спровоцировать повышенную утомляемость, отеки нижних конечностей, боль в ногах в процессе движения, невозможность прыгать и бегать.
Определить какая степень плоскостопия конкретно у вашего ребенка может врач-ортопед путем измерения угла отклонения вертикальной оси от нормы и высотой свода стопы. (чем ниже высота и чем больше угол отклонения, тем тяжелее форма заболевания).
Особенности у детей разных лет жизни
В процессе того, как растет и развивается ребенок, в его организме постоянно происходят физиологические изменения. Интенсивность нагрузок изменяется и это сказывается на диагностике и лечении плоскостопия.
- У ребенка 1- 2 года плоскостопие – это норма, так как все еще в процессе формирования. По мере того как малыш начнет самостоятельно передвигаться, начнет устанавливаться правильная форма стопы.
- Плоскостопие у ребенка в 3-4 года связано с тем, что углубление сформированного свода заполнено жировой тканью. По этой причине в раннем возрасте очень трудно диагностировать вальгусное плоскостопие.
- В 5 лет нагрузка на стопу значительно увеличивается. Помочь справиться могут лечебная гимнастика и ванночки для ног. Плоскостопие у детей школьного возраста можно выявить с большей долей вероятности. Появляются жалобы на усталость в конечностях и характерные боли.
- Плоскостопие у ребенка 6 и 7 лет гораздо проще лечить, поэтому лучше диагностировать уже в этом возрасте.
- В 10 лет стопа ребенка максимально напоминает взрослую.
Разновидности проблемы
В мире медицины есть такие разновидности заболевания вальгусной деформации ног:
- Статическая.
- Паралитическая.
- Травматическая.
- Рахитическая.
- Врожденная.
- После лечения косолапости.
Помимо этого вальгусная деформация ступни классифицируется по трем стадиям, которые зависят от угла отклонения:
- Стадия №1 – палец имеет отклонение меньше 20 градусов.
- Стадия №2 – палец имеет отклонение от 25 до 35 градусов.
- Стадия №3 – палец имеет отлокнение больше 35 градусов.
Медикаменты
При изменении конфигурации плюснефалангового сустава для устранения симптомов активно применяются различные медикаменты. Основная их цель – устранить болевой синдром и купировать воспаление. Для этого можно использовать гормональные, нестероидные противовоспалительные мази при вальгусной деформации большого пальца.
Вместо медикаментозной терапии некоторые люди прибегают к использованию народных рецептов для лечения косточки, но их эффективность значительно ниже. Народная медицина хороша только в комплексе с основными методами.
Лечение вальгусной деформации большого пальца стопы физиопроцедурами
Частью обязательного комплексного консервативного лечения является применение методик физиотерапии.
Ударно-волновую терапию при вальгусной деформации большого пальца при 1 и 2 стадии, с успехом применяют во всех странах Европы. Методика позволяет купировать боль, устранить воспаление, вернуть суставу подвижность. Применяются также коррекция с помощью лазера, ультразвуковое лечение, грязетерапия.
Важно помнить, что физиопроцедуры неэффективны, если пытаться лечиться только с их помощью.