Когда сердце работает как часы, о нём мало кто вспоминает. Между тем даже незначительный сбой в его работе, может привести к печальным последствиям. Такое опасное для жизни явление как ишемическая болезнь сердца симптомы лечение должны волновать всех, кто перешагнул рубеж в 50 лет. На вопрос о том, что такое острая ишемия миокарда, сможет с лёгкостью ответить любой человек, перенёсший подобное состояние, если конечно, врачам удаётся вовремя оказать помощь. Это событие навсегда остаётся в памяти. Чем опасна ишемия сердца? Как это заболевание повлияет на состояние пациента в момент приступа? Ишемическая болезнь сердца возникает по разным причинам, и если вовремя не начать лечение может произойти полная остановка сердца. Синдром ишемии миокарда до сих пор тщательно изучается врачами, так как представляет серьёзную опасность. Каждое проявление боли в сердце – повод немедленно обратиться за помощью к специалистам. Ишемическая болезнь сердца, последствия этой патологии, её влияние на последующую жизнь пациента невозможно предсказать. На патогенез ИБС влияет то, насколько поражены атеросклерозом артерии, и какова степень сужения их просветов.
Причины возникновения
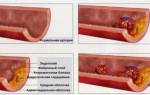
Основные причины сужения коронарных артерий — холестериновые атеросклеротические бляшки, отлагающиеся постепенно на их внутренних поверхностях, начиная, кстати, еще с молодого возраста. Со временем их становится только больше, и при сужении просвета сосуда до 70% без лечения начинается кислородное голодание сердечной мышцы.
Вывод отработанных веществ из клеток при ишемии сердца также становится затруднительным. Если бляшка полностью закупоривает сосуд и перекрывает кровоток, ишемическая болезнь (ИБС) сердца переходит в самую острую фазу — развивается инфаркт миокарда. Другая причина ишемии сердца, помимо развития атеросклеротических бляшек — воспалительный процесс в артериях или спазм.
Анатомия сердца
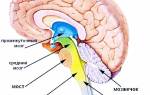
Как выглядит сердце, знают все, и хотя бы раз видели его изображение в школьном учебнике анатомии. Итак, наше сердце представляет собой орган, полностью состоящий из мышц. Сердечная мышца представлена особой поперечнополосатой мышечной тканью. Его образуют четыре отдела: два предсердия и два желудочка. Левая часть отвечает за доставку насыщенной кислородом крови к органам. Правая половина прокачивает уже венозную кровь с минимальным содержанием кислорода от органов к легким. Левое предсердие и желудочек объединены особым клапаном — митральным. Он образован двумя створками.
Левый желудочек соединён другим клапаном – аортальным, с аортой. У этого клапана уже три створки.
Между правым предсердием и желудочком также располагается клапан, на этот раз трикуспидальный. В свою очередь желудочек и легочная артерия разделёны лёгочным клапаном. Сердце помещено в специальную околосердечную сумку. Пространство между сердцем и сумкой заполнено серозной жидкостью. Ее задача увлажнять и уменьшать трение сердца.
Группы риска
Наибольший риск возникновения ишемии имеется у пациентов с атеросклерозом или с предпосылками к его развитию:
- с повышенным холестерином;
- с гипертонией и диабетом;
- употребляющих много высококалорийной пищи с малым количеством масел растительных и свежих овощей;
- с избыточным весом, курящих.
Огромную роль в развитии ишемии сердца играет неблагоприятная наследственность и нарушенный обмен веществ, особенно если признаки заболевания проявляются на фоне нервного перенапряжения и отсутствия физической активности.
Женщины и ишемия сердца
У слабого пола угроза развития ишемическая болезнь сердца ИБС значительно возрастают после наступления климакса. Происходит это из-за того, что значительно повышается уровень холестерина в крови. Симптомы ишемической болезни сердца у женщин отличаются от того, с чем врачи сталкиваются у пациентов мужчин. Симптомы ишемической болезни сердца проявляются у мужчин обычно ночью или во время физических нагрузок. У женщин, наоборот, при сильном стрессе. Дополнительно к обычным признакам присоединяются изжога, тошнота, слабость. Для того чтобы снизить риски женщинам назначают гормональную терапию.
Как распознать возникновение ИБС
Обычно начальные симптомы ишемии сердца проявляются при эмоциональном стрессе или физической нагрузке. Сердце как будто что-то сдавливает, за грудиной возникает тяжесть. Форма заболевания определяется тем, насколько выраженным является кислородное голодание, как быстро оно возникает и как долго держится. При лечении различают следующие типы ишемии:
- Немая форма (бессимптомная) ишемии, при которой ощущений болевых не испытывается, а заболевание сердца выявляется после обследования. Обычно характерно для ранних стадий ишемии, может возникать непосредственно после инфаркта.
- Аритмическая форма ишемии, распознается по возникновению мерцательной аритмии, других нарушений ритма.
- Стенокардия, признаки которой обычно проявляются при нагрузке болью за грудиной. Подробные ощущения могут возникать также при переедании. Приступ стенокардии сопровождается сдавливанием, тяжестью или даже жжением в грудной клетке. Отдаваться болевые ощущения могут и в левую руку, предплечье, шею, зубы. Зачастую появляется удушье, потемнение в глазах, обильное потоотделение и слабость.
Чаще приступы стенокардии возникают в утренние часы. Это могут быть короткие по 5-10 минут проявления, повторяющиеся с разной частотой. Купировать этот приступ надёжнее всего прекращением всякой физической нагрузки, эмоциональным успокоением и приемом нитроглицерина. Использовать его при отсутствии результата можно с интервалом в пять минут до трех раз подряд.
Стенокардия также подразделяется на два вида:
- Стабильная, хроническая форма ИБС, приступы при которой проявляются с одинаковой примерно частотой, при равной нагрузке и длительное время имеют одинаковый характер.
- Прогрессирующая форма (нестабильная), частота приступов при которой со временем увеличивается, тяжесть также может возрастать.
В последнем случае порог физических нагрузок для возникновения приступа также становится всё меньшим, боли в сердце могут не оставлять пациента и в отсутствии какого-либо физического напряжения. Эта форма ишемии сердца при отсутствии лечения часто перерастает в инфаркт миокарда.
Виды ИБС
Ишемическая болезнь сердца классифицируется следующим образом:
- ВСС – внезапная сердечная смерть.
- Стенокардия:
- в покое;
- в напряжении (нестабильная, стабильная и впервые возникшая);
- спонтанная.
- Безболевая ишемия.
- Инфаркт миокарда (мелко и крупноочаговый).
- Кардиосклероз после инфаркта.
Иногда в данную классификацию включают еще два пункта, такие как сердечная недостаточность и нарушение сердечного ритма. Данная классификация ИБС была предложена ВОЗ и практически не изменилась до настоящего времени. Вышеперечисленные заболевания являются клиническими формами ИБС.
Когда нужно обращаться к врачу
Чтобы повысить эффективность лечения ишемии и не доводить болезнь до критических стадий, к врачу следует обращаться сразу после того, как появятся первые симптомы сердечной ишемии:
- Временами вы ощущаете боль за грудиной;
- Дышать иногда бывает тяжело;
- В работе сердца вы иногда ощущаете перебои;
- Переносить даже небольшие физические нагрузки вроде подъема по лестнице вам удается с трудом;
- У вас случаются приступы головокружения, одышки, часто ощущается усталость, временами случаются обмороки;
- Сердце иногда как будто вырывается из груди без видимых причин.
Если вышеназванные симптомы в вашем случае имеют место, то это уже серьезный повод обратиться к кардиологу или терапевту для проведения комплексного лечения.
Лечение ИБС
Лечение ишемической болезни сердца является комплексным и может быть как медикаментозным (консервативные и хирургические), так и немедикаментозным.
Немедикаментозное лечение ИБС включают в себя воздействие на факторы риска: устранение неправильного питания, снижение повышенной массы тела, нормализацию физических нагрузок и АД, а также коррекцию нарушений обмена углеводов (сахарный диабет).
Медикаментозное лечение основывается на назначении различных групп препаратов для наиболее полного и комплексного лечения. Выделяют следующие основные группы лекарств:
- Нитраты
- Короткого действия – используются для купирования приступа и не подходят для лечения. К ним относится нитроглицерин, эффект которого наступает уже через несколько минут (от одной до пяти).
- Длительного действия – к ним относятся изосорбид моно- и динитрат, используются для предупреждения возникновения приступов.
- Бета-адреноблокаторы – для уменьшения сократимости миокарда:
- Селективные (блокируют только один вид рецепторов) – метопролол и атенолол.
- Неселективные (блокируют все симпатические рецепторы, которые находятся как в сердце, так и в других органах и тканях) – пропранолол.
- Антиагреганты (аспирин, клопидогрель) – снижают свертываемость крови путем влияния на агрегацию тромбоцитов.
- Статины – симвастатин, нистатин (уменьшают концентрацию холестерина в липопротеидах низкой плотности, то есть воздействуют на факторы риска).
- Метаболические средства – предуктал, повышает доставку кислорода к сердечной мышце.
- Ингибиторы ангиотензинпревращающего фермента (лизиноприл, рамиприл) или блокаторы рецепторов ангиотензина (лозартан, валсартан).
Возможно использование комбинаций данных препаратов.
https://youtu.be/0_cjkPmW9z8
Диагностирование
Полноценная диагностика ишемии сердца подразумевает проведение ряда обследований:
- первым делом вам будет измерено давление;
- нужно будет сдать биохимию крови и общий анализ, чтобы определить в ней уровень холестерина;
- потребуется пойти и на ЭКГ — электрокардиографию, а также выполнить нагрузочный тест.
Последний тест при ишемии сердца проводится на специальном велосипеде (велоэргометре) с прикрепленными к груди датчиками. Пока вы будете крутить педали, специалист-кардиолог определит, при какой физической нагрузке в вашем организме начинаются опасные изменения.
В отдельных случаях при ишемии вас также могут направить на УЗИ (ультразвуковое исследование) сердца на предмет проверки работы миокарда. Самая точная картина, показывающая, какая артерия и насколько сужена, дает другое исследование — ангиография. При его проведении в кровеносное русло вводится вещество, делающее видимыми коронарные артерии при рентгеновском обследовании. В результате специалист определяет, как движется по сосудам кровь и в каком именно месте находится затор.
Постановка диагноза
Чтобы определить ишемическую болезнь, назначают ряд диагностических исследований. В первую очередь врач собирает анамнез пациента. Опрашивает его на предмет жалоб, уточняет время появления и продолжительность приступов. Если беспокоят боли в сердце, одышка, отеки, то подозревают сердечную недостаточность.
После этого собирают информацию о перенесенных заболеваниях, наличии у ближайших родственников патологий сердечно-сосудистой системы.
После опроса и внешнего осмотра назначают инструментальные методы обследования. Главной диагностической процедурой считается электрокардиография. Проводят стандартную процедуру и с нагрузками.
При проведении нагрузочных проб пациент занимается на велотренажере или беговой дорожке, одновременно фиксируют показатели ЭКГ. В конце сравнивают результаты до и после нагрузки и делают вывод о работе сердца во время физической активности.
Также осуществляют:
- фармакологические пробы;
- селективную коронарографию;
- компьютерную томографию;
- сцинтиграфию миокарда;
- биохимический анализ крови.
Эти методики необходимы для подтверждения диагноза, выявления стадии развития заболевания, наличия осложнений и основной причины появления.
Лечение
Ишемия сердца всегда развивается постепенно, поэтому очень важно на ранней стадии ишемии выявить заболевание и приступить к лечению. Для этого используется набор препаратов:
- Для расширения сосудов — нитросорбит, нитроглицерин;
- Препятствующие образованию тромбов — гепарин, аспирин;
- Препараты для борьбы с высоким холестерином и питающие клетки сердца кислородом.
Иногда при лечении ишемии сердца применяют другие препараты, например, бета-блокаторы, которые понижают давление и замедляют работу сердца, в результате чего ему требуется меньшее количество кислорода. В стационаре применяются также лекарства, растворяющие уже имеющиеся тромбы. Также больные самостоятельно могут применять успокоительные, лучше растительного происхождения, т. к. именно стрессы зачастую провоцируют новые приступы ишемической болезни. Использовать можно, например, пустырник или валериану.
Тем не менее, все вышеназванные препараты способны лишь замедлить развитие заболевания. Лечение ишемии сердца, особенно в тяжелых ее проявлениях возможно лишь путем хирургического вмешательства.
Аортокоронарное шунтирование
В ходе этой операции хирурги имплантируют новый сосуд. Это шунт, по которому к сердцу теперь будет в обход поврежденного участка поступать достаточное количество крови. Как донорский сосуд обычно используется большая подкожная вена ноги, если, правда, пациент не страдает варикозной болезнью. Одним концом вена подшивается к аорте, другим же — к сосуду ниже участка сужения, после чего поток крови устремляется по созданному искусственно руслу.
После операции приступы стенокардии у пациента пропадают, он прекращает принимать большую часть лекарств, без которых ранее существовать было невозможно и возвращается по сути к нормальной жизни. Но и этот вновь созданный шунт со временем также может быть перекрыт холестериновыми бляшками и привести к новому развитию ишемии сердца, поэтому за состоянием здоровья пациент следить также обязан.
Ангиопластика
В ходе этой операции хирург механически расширяет участок суженной артерии, происходит восстановление кровотока при ишемии. Для этого в бедренную артерию вставляется баллонный катетер в виде гибкой трубки и проводят ее в коронарные артерии.
Когда трубка доходит до участка сужения сосуда, надетый на катетер баллончик раздувается и устанавливается стент — устройство, напоминающее распорку для предотвращения сужения сосуда. Эта операция значительно легче переносится, но она противопоказана больным диабетом и тем, у кого протекает острая фаза заболевания, а поражение сосудов уже слишком сильное.
Физиология сердца
Сокращение — очень сложный процесс. Вначале сердце полностью находится в покое и постепенно наполняется кровью. Потом начинается процесс сокращения предсердий, в результате чего они и выталкивают в желудочки кровь. Далее предсердия вновь расслабляются и отдыхают. Затем к работе подключаются и желудочки. Они выбрасывают один кровь в аорту, откуда она направляется к другим системам и органам, а второй в лёгочную артерию, по которой кровь следует к легким. Теперь уже желудочки расслабляются и отдыхают. Сердце удивительный орган, способный работать как автомат с определённым ритмом. В нём создаются определённые нервные импульсы, которые и заставляют его сокращаться. В человеческом организме нет даже отдалённо похожего органа. В правом предсердии имеется специальная область, которая руководит ритмом. От этого места импульсы идут к миокарду. Сердце обеспечивается кровью по коронарным артериям — правой и левой. Кровь, идущая по ним, питает уже само сердце. Когда с коронарными сосудами всё в порядке, то сердце тоже не испытывает никаких затруднений в своей работе. Если из-за атеросклероза объём крови поступающий к сердцу уменьшается, в его работе начинаются перебои, потому что ему не хватает кислорода. Изменения начинаются уже на тканевом уровне. С этого момента можно говорить о том, что проявляются первые признаки ИБС. Весь патогенез заболевания основывается на том, что образуется несоответствию между потребностью миокарда в кислороде и способностью артерий сердца транспортировать его в достаточном количестве. Сердечная мышца в таких условиях начинает работать со значительными перебоями.
Коронарные артерии, питающие сердце, разделяются на более мелкие сосуды, которые называют коллатералями. Они образуют сеть, охватывающую весь миокард. В нормальном состоянии кровь, проходящая по этим сосудам, практически не участвует в питании сердца. Как только объём крови идущий по основному пути уменьшается, они берут на себя функцию питания сердца. За счёт их участия, происходит восстановление баланса в кровоснабжении и питании сердца. Если просвет одной из артерий сужается настолько, что кровь практически перестаёт по ней поступать, последствия менее драматичны.
Профилактика ишемической болезни
Действенный способ профилактики и лечения ИБС — смена образа жизни, что устранит сами причины ишемии сердца. Поменять нужно будет следующие привычки:
- Отказаться от табакокурения;
- Соблюдение диеты, включающей нежирную пищу, употребление свежих овощей, фруктов;
- Ежедневно проявлять физическую активность, заниматься лечебной физкультурой, постепенно снижать массу тела;
- Следить за артериальным давлением, поддерживать его в норме;
- Научитесь эффективно снимать стрессы релаксацией или приемами йоги.
Больные ишемией сердца должны также обязательно иметь полноценный отдых, спать необходимо не менее 8 часов. Нельзя переедать, а последний за сутки прием пищи должен быть осуществлен не позднее, чем за 3 часа до сна. Почаще бывайте на свежем воздухе и увеличивайте постепенно продолжительность прогулок.
Факторы риска и профилактика
Предупреждение и профилактика ишемической болезни сердца состоят в устранении факторов, лежащих в основе заболевания. Причины ишемической болезни сердца разные некоторые из них можно устранить, другие нет. Нельзя повлиять на наследственность, возраст, пол, расу. К устранимым факторам относятся снижение уровня холестерина, снижение веса, снижение артериального давления, отказ от алкоголя и курения. Многие врачи в деле профилактики ИБС говорят о правиле «И.Б.С.».По их словам, соблюдение этих основ снижает риск возникновения заболевания вдвое. Расшифровка у этих трёх букв простая.
И — избавляемся от сигарет.
Б — Больше прогулок и движения
С — Следим за питанием.
Народные методы профилактики ИБС
Чтобы избежать в будущем возникновение ишемии сердца или затормозить ее развитие, наряду с традиционным лечением оказывается крайне полезным следование народным старым рецептам.
Лечение ишемии шиповником и боярышником
Очень полезно пить при лечении ишемии сердца настой боярышника и шиповника. Плоды заваривать нужно как чай, в течение 2-х часов настаивая, и 3-4 раза по полстакана в день выпивать.
Шиповник можно использовать и для ванны. 500 г шиповника нужно залить кипятком объемом 3 л и в течение десяти минут варить смесь на медленном огне. Далее она остужается и процеживается, добавляется в ванну. Температуру воды держите порядка 38 градусов, процедур для получения хорошего результата необходимо будет провести не менее 20.
Польза чеснока
На 15% содержание холестерина можно снизить, употребляя в день всего по три зубчика чеснока. Для профилактики ишемии и лечения атеросклероза можно приготовить следующим образом:
- Очистите средний молодой чеснок, растолките его в кашицу, переложите в банку;
- Залейте чесночную массу стаканом масла подсолнечного, поставьте в холодильник;
- Через день выдавите в стакан примерно одну столовую ложку лимонного сока, добавьте чайную ложку приготовленного чесночного масла и полученную смесь проглотите.
Делайте это ежедневно по 3 раза за полчаса до приема пищи. После трех месяцев курса сделайте перерыв, после чего лечение ишемии чесноком можно будет возобновить.
Прогноз и профилактические меры
Чтобы избежать ишемической болезни, а при наличии проблемы избежать развития патологического процесса необходимо:
- Полноценно, сбалансировано и регулярно питаться. Следует отказаться от всей пищи, которая содержит большое количество холестерина и насыщенных жиров. Важно делать упор на фрукты и овощи, зелень, нежирное мясо и молочные продукты, орехи, каши, бобы. Это безопасные и полезные продукты, которые обогатят организм всеми необходимыми веществами.
- Следить за весом. При наличии избыточного веса проблему нужно решить. В этом помогут разгрузочные дни, отказ от животных жиров и легкоусваиваемых углеводов.
- Обеспечить себе регулярную активность. Полезно выполнять упражнения лечебной физкультуры, гулять пешком, подниматься по ступенькам.
- Избегать чрезмерных эмоциональных нагрузок.
- Избегать употребления спиртных напитков и курения.
- Контролировать показатели давления крови в артериях.
Чтобы избежать всех возможных осложнений, необходимо соблюдать рекомендации врача. При ухудшении самочувствия следует сразу же обратиться за медицинской помощью. Даже если ничего не беспокоит, нужно периодически проходить профилактические осмотры, чтобы вовремя обнаружить нарушения в работе организма.
Народные рецепты лечения ишемии
Лечение ишемии сердца наряду с выписанными кардиологом препаратами можно проводить и с использованием народной медицины. Ниже представим несколько эффективных рецептов, зачастую помогающих успешнее излечиваться от ишемической болезни и устраняющие причины ее возникновения:
- Фенхель. 10 гр. плодов залейте стаканом кипятка. Погрейте недолго в водяной бане смесь, охладите и процедите. Объем после этого нужно довести до 200 мл. Принимать отвар следует до четырех раз ежедневно по столовой ложке. Особенно помогает при лечении коронарной недостаточности.
- Мед с хреном. Натрите на мелкой терке хрен, чайную ложку которого смешайте с таким же количеством меда. Делать это нужно непосредственно перед употреблением, средство же для лечения принимать желательно месяц. Запивать смесь можно только водой.
- Сушеница болотная. Залейте ее (10 г) стаканом кипятка и на 15-ть мин. поставьте на водяную баню. За ¾ часа охладите смесь, процедите, доведите объем до 200 мл. Выпивать следует средство по полстакана после еды. Эффективно помогает при лечении стенокардии.
- Чай из боярышника. Плоды сушеные заварите также, как обычный чай. Цвет — как не очень крепкий черный чай. Применяется при ишемии сердца и любых сердечных заболеваниях, пить можно с сахаром.
- Боярышник с пустырником. Считалось ранее незаменимым средством лечения ишемии сердца. Плоды боярышника смешайте с пустырником по 6 ложек столовых. Залейте 7-ю стаканами крутого кипятка, но завар не кипятите. Емкость укутайте одеялом и настаивайте сутки. Далее настой процедите, ежедневно до 3-х раз можете его принимать. Смешайте при желании с шиповником (отваром), но не подслащивайте. Храните в холодильнике.
- Лист земляники. Залейте 20 г листьев кипятком, стакан смеси кипятите четверть часа, после чего ее нужно настоять в течение двух часов. Отвар процедите и доведите кипяченой водой его количество до первоначального. Принимайте при ишемии по столовой ложке до четырех раз в день в любое время.
Симптоматика
Ишемическая болезнь сердца симптомы имеет у всех людей одинаковые. Отличается интенсивность и продолжительность приступов. Пациенты жалуются на:
- Болезненные ощущения в грудной клетке, которые обладают колющим или сжимающим характером. Через четверть часа самочувствие нормализуется. Вначале развития выраженность клинических проявлений незначительна. Боль может распространяться на расположенные слева участки тела. Она проявляется, когда человек занимается спортом или переживает стресс. Для устранения дискомфорта достаточно просто прекратить нагрузку и немного отдохнуть. Если приступы усиливаются, применяют препараты.
- Одышку, которая связана с недостаточным поступлением кислорода в организм и с нагрузками. С развитием патологического процесса одышка возникает при каждом приступе. Больной страдает от нее даже в спокойном состоянии.
- Увеличение частоты сокращений сердца. Периодически ощущаются перебои в работе и чрезмерно частые удары.
- Общее ухудшение самочувствия. Больной быстро устает, снижается работоспособность, наблюдается головокружение, повышается потоотделение, беспокоит тошнота с рвотой.
- Стенокардию. При этом наблюдается приступ сдавливающих и жгущих ощущений в грудной клетке. Некоторые путают эту проблему с изжогой. Но на этот симптом следует обращать больше внимания, так как это яркий признак ишемической болезни, поэтому нужно обратиться к врачу и пройти обследование, чтобы вовремя обнаружить инфаркт миокарда. Хуже, когда никаких проявлений нет, вероятность летального исхода в таком случае гораздо выше.
- Психологические проявления. У человека наблюдается беспричинная тревога и сильный страх смерти.
Питание при ИБС
Прием одних лишь таблеток при ишемии сердца, назначенных врачом, недостаточен для получения результата лечения. Важно также для снижения холестерина и укрепления сердца правильно питаться. Прежде всего нужно максимально ограничить употребление продуктов, богатых насыщенными жирами. Это в основном пища животного происхождения — мясо, яйца, молоко, сливочное масло, колбасы.
Ишемия сердца — не повод полностью отказаться от этих продуктов, но при этом молоко нужно употреблять исключительно обезжиренное, а мясо — постное, без жира. Лучший вариант в этом случае — индейка, телятина, цыплята и мясо кролика. Весь видимый жир с мяса при приготовлении блюд нужно удалять. А при запекании в духовке для удаления лишнего жира мясо помещайте на решетку. При приготовлении яичницы и омлета на порцию используйте не более одного яйца. Для увеличения объема блюда добавляйте только белок.
Рыбу, напротив, при ишемии сердца следует выбирать самую жирную, например, скумбрию. В рыбьем жире много важных компонентов для холестеринового обмена. И еще в морской рыбе много йода, предотвращающего образование склеротических бляшек. В избытке этот компонент содержится и в морской капусте. Последняя к тому же растворяет и кровяные сгустки, являющиеся причиной возникновения тромбов.
Ненасыщенные жиры, напротив, для больных ишемией сердца необходимы. В организме они способствуют выработке т. н. «полезного» холестерина. Эти компоненты содержатся в растительном масле, любом — оливковом, подсолнечном и т. д. Уменьшают количество холестерина продукты, в которых велико содержание пищевых волокон. Это овощи, хлеб с отрубями, орехи, бобы.
Ягоды также очень полезны при ишемии сердца, т. к. в них содержится салициловая кислота, предупреждающая образование тромбов. Нужно употреблять бананы, персики, курагу и другие продукты, богатые калием. Отказаться же следует от соленых и слишком острых блюд, не пейте также много жидкости. Принимать пищу лучше небольшими порциями до пяти раз в день. Пару раз в неделю ограничьтесь вегетарианской пищей.
Диета
Ишемия сердца это серьезное заболевание, которое в лечении требует комплексного подхода. Важную роль в процессе выздоровления играет питание. Больной должен придерживаться таких правил:
- Уменьшить присутствие в рационе соли, сахара, сладостей, кондитерских изделий. Нужно следить, чтобы в продуктах в минимальном количестве присутствовали простые углеводы, жирное мясо, икра, острые и соленые блюда, кофе и какао.
- Важно, чтобы в рационе не было продуктов с содержанием холестерина и жиров животного происхождения.
- За один раз стоит съедать небольшую порцию пищи. Лучше есть чаще, но понемногу.
- Ежедневно употреблять продукты с аскорбиновой кислотой, кальцием витаминами А, В и С, калием.
- Вместо растительного масла лучше присмотреться к оливковому, кукурузному. В нем содержатся омега-3 жирные кислоты, которые необходимы для нормальной работы сердечно-сосудистой системы.
- Готовиться пища должна методом паровой обработки, варки или тушения. Жареное полностью под запретом.
Соблюдение этих правил позволит улучшить общее состояние организма и избежать дальнейшего развития патологического процесса.
Значение физической нагрузки при ИБС
При лечении ишемии сердца немаловажное значение имеют физические тренировки. Если заболевание находится в первоначальной стадии, больному показаны плавание, велосипед – не слишком интенсивные нагрузки циклического характера. Они не должны проводиться лишь в периоды обострения.
Если у больного тяжелая форма ишемии сердца, то в качестве нагрузки применяются комплексы специальной лечебной гимнастики. Подбирается он лечащим врачом с учетом состояния пациента. Занятия должны проводиться инструктором в стационаре, поликлинике и под контролем врача. После проведения курса пациент может дома самостоятельно выполнять те же упражнения.
Диагностика
Больными на ишемическую болезнь сердца занимается кардиолог, который в ходе первичного приема обращает внимание на клинические симптомы. При ИБС выделяют следующие характерные жалобы:
- Боль за грудиной, которая в большинстве случаев связана с эмоциональной и физической нагрузкой.
- Неправильная работа сердца, которая сопровождается слабостью и аритмией.
- Отеки на ногах, свидетельствующие о сердечной недостаточности.
- Ощущение одышки.
Немалое значение в ходе обследования имеет анамнез заболевания. Это когда врач задает уточняющие вопросы по характеру боли, ее продолжительности и пр. Также имеет значение объем физической нагрузки, который больной может относительно спокойно выдерживать. Для правильной диагностики должна быть получена информация об эффективности разных фармакологических препаратов, включая нитроглицерин. Дополнительно уточняются факторы риска.
Все больные с подозрением на ИБС проходят электрокардиографию. Этот непрямой метод диагностики не может точно указать, сколько кардиомиоцитов погибло, но с его помощью определяются такие функции миокарда, как автоматизм и проводящая способность.
На ЭКГ хорошо заметны следующие признаки инфаркта миокарда:
- Появление патологического зубца Q, который в некоторых отведениях сочетается с отрицательным зубцом Т.
- При остром инфаркте сегмент ST высоко поднимается и проявляется в виде “парусника” или “кошачьей спинки”..
- При ишемии миокарда отмечается депрессия сегмента ST.
- При наличии рубца в миокарде на ЭКГ на протяжении двух дней и более определяется отрицательный зубец Т слабой выраженности и патологический зубец Q.
ЭКГ обязательно дополняется проведение УЗИ сердца. С помощью этого современного метода исследования можно в режиме реального времени оценить состояние сердечной мышцы, насколько пострадала от инфаркта сократительная способность сердца и есть ли нарушения в работе клапанного аппарата. При необходимости эхокардиография сочетается с доплерографией что позволяет оценить возможности кровотока.
Лабораторные исследования актуальны для диагностики инфаркта миокарда, поскольку в ходе развития патологического процесса изменяются различные биохимические показатели. В первую очередь определяются белковые фракции, которые в норме находятся только внутри клетки, а после разрушения кардиомиоцитов поступают в кровь. Например, в первые 8 часов после инфаркта повышается уровень креатинкиназы, а в первые сутки — миоглобин. До 10 суток определяются тропонины, также имеет значение количество лактатдегидрогеназы и аминотрансферазы.
При нарушении структуры миокарда наблюдается неспецифическая реакция в виде повышения концентрации АСТ и АЛТ, скорости оседания эритроцитов (СОЭ) и появление нейтрофильного лейкоцитоза.
У больных с ИБС обязательно должен быть обследован липидный профиль. Для этого определяются такие показатели, как общий холестерин, триглицериды, липопротеиды высокой и низкой плотности, аполипопротеины и индекс атерогенности.
Функциональные пробы в сочетании с регистрацией ЭКГ позволяют оценить возможности сердечной мышцы под действием физических нагрузок. Для ранней диагностики заболевания это крайне важно, поскольку не у всех пациентов в состоянии покоя наблюдаются клинические изменения. На человека может оказываться нагрузка различными способами. Самый распространенный — велотренажёр. Также нередко используется беговая дорожка, ходьба по лестнице и пр.
Дополнительные инструментальные исследования:
- КТ-ангиография (или ангиография венечных сосудов) — проводится с целью получения рентген-снимков с контрастирующими специальным веществом сосудами. На полученных изображениях видна закупорка артерий, их окклюзия, также оценивается степень проходимости.
- Мониторинг по методу Холтера — заключается в регистрации ЭКГ на протяжении суток-двое, для чего больной носит все время с собой специальный прибор. Исследование позволяет определить не ярко выраженные и скрытые изменения сердечной деятельности, когда стандартной ЭКГ невозможно зафиксировать изменения ввиду редкого возникновения приступа.
- Внутрипищеводная ЭКГ — выполняется в тех случаях, когда на стандартной ЭКГ не регистрируются изменения, но есть клинические признаки наличия дополнительных очагов возбуждения. Для проведения исследования в пищевод вводится активный электрод, которым изучается электрическая деятельность предсердий и атриовентрикулярного узла.
Какой должна быть терапия?
Тактика борьбы с различными клиническими формами заболевания имеет свои особенности. Однако следует обозначить главные направления, которые активно применяются в современной медицине:
- Немедикаментозное лечение.
- Терапия с использованием лекарственных средств.
- Проведение аортокоронарного шунтирования.
- Помощь эндоваскулярных методик (коронарная ангиопластика).
Немедикаментозная терапия подразумевает под собой коррекцию образа жизни и питания. При любых проявлениях ИБС показано строгое ограничение привычного режима активности, так как при физической нагрузке зачастую наблюдается увеличение потребности миокарда в кислороде. Ее неудовлетворение, как правило, и провоцирует ишемическую болезнь сердца такой природы. Именно поэтому при любых клинических формах ИБС ограничивается активность пациента, однако во время реабилитационного периода она постепенно расширяется.
Диета при заболевании подразумевает под собой ограничение потребления воды и соли для снижения давления на сердечную мышцу. Если причина патологии скрывается в ожирении, или всему виной атеросклеротическая болезнь сердца, рекомендуется низкожировое питание. Необходимо ограничить потребление следующих продуктов: сало, жирное мясо, копчености, сдоба, шоколад, выпечка. Для поддержания нормального веса важно постоянно следить за балансом потребляемой и расходуемой энергии.
Лекарственная терапия основывается на приеме следующих групп препаратов:
- Антиагреганты («Аспирин», «Тромбопол», «Клопидогрел»). Эти средства отвечают за снижение свертываемости крови.
- Антиишемические препараты («Бетолок», «Метокард», «Коронал»).
- Ингибиторы АПФ для снижения АД («Эналаприл», «Каптоприл»).
- Гипохолестеринемические препараты, отвечающие за уменьшение уровня холестерина («Ловастатин», «Розувастатин»).
Некоторым пациентам дополнительно назначаются диуретики («Фуросемид») и антиари). Иногда даже грамотная лекарственная терапия не помогает в борьбе с такой патологией, как ишемическая болезнь сердца. Лечение посредством хирургического вмешательства — единственный верный выход в данной ситуации.
Как правило, рекомендуется аортокоронарное шунтирование. К такой операции прибегают с целью обеспечения сердца кислородом и восстановления его нормального функционирования. В качестве нового пути кровотока используются собственные сосуды пациента, которые перемещаются непосредственно к сердцу, а затем подшиваются. Данная операция избавляет пациента от возможных приступов стенокардии, снижает риск возникновения внезапной сердечной смерти и развития инфаркта.
К малоинвазивным методикам относится коронарная ангиопластика. Во время данной операции в суженный сосуд устанавливается специальный каркас-стент, который удерживает достаточный для нормального кровотока просвет сосуда.
Последствия и осложнения ИБС
Постинфарктный кардиосклероз
Постинфарктный кардиосклероз – одна из форм ишемической болезни сердца. Рубец в сердце позволяет прожить больному еще не один год после перенесенного инфаркта. Однако с течением времени, в результате нарушения сократительной функции, связанной с наличием рубца, так или иначе начинают появляться признаки сердечной недостаточности – еще одной формы ИБС.
Хроническая недостаточность сердца
Хроническая недостаточность сердца сопровождается возникновением отеков, одышки, снижением толерантности к физическим нагрузкам, а также появлением необратимых изменений во внутренних органах, что может стать причиной смерти больного.
Острая сердечная недостаточность
Острая сердечная недостаточность может развиться при любых вариантах ИБС, однако, наиболее часто она встречается при остром инфаркте миокарда. Так, она может проявляться нарушением работы левого желудочка сердца, тогда у больного будут признаки отека легких – одышка, цианоз, появление пенистой розовой мокроты при кашле.
Кардиогенный шок
Другое проявление острой недостаточности кровообращения – кардиогенный шок. Он сопровождается падением артериального давления и выраженным нарушением кровоснабжения различных органов. Состояние больных при этом тяжелое, сознание может отсутствовать, пульс нитевидный или совсем не определяется, дыхание становится поверхностным. Во внутренних органах в результате недостатка кровотока развиваются дистрофические изменения, появляются очаги некроза, что приводит к острой почечной, печеночной недостаточности, отеку легких, нарушению функции центральной нервной системы. Эти состояния требуют принятия незамедлительных мер, потому что непосредственно представляют собой смертельную опасность.
Аритмия
Нарушения ритма сердца достаточно распространены среди больных с сердечной патологией, часто они сопровождают и выше перечисленные формы ИБС. Аритмии могут, как существенно не влиять на течение и прогноз заболевания, так и значительно ухудшать состояние больного и даже представлять угрозу для жизни. Среди аритмий наиболее часто встречаются синусовая тахикардия и брадикардия (учащение и урежение частоты сокращений сердца), экстрасистолии (появление внеочередных сокращений), нарушения проводимости импульсов по миокарду – так называемые блокады.
Субэндокардиальная ишемия
Субэндокардинальный (внутренний) слой особенно уязвим. Это связано с его удаленностью от коронарных артерий. Субэндокардинальный слой плохо снабжается кровью, в то время как эпикардинальный (внешний) слой, напротив, имеет хорошее кровоснабжение.
Субэндокардинальную ишемию показывает ЭКГ:
- электрокардиограмма отражает депрессивное состояние сегмента ST, который указывает на начало процесса реполяризации желудочков;
- депрессия может распространяться на передние или нижние отведения или на те, и другие одновременно;
- депрессия сегмента ST по форме близка к горизонтальной;
- значительный подъем наблюдается в отведении AVR.
Профилактика и образ жизни
Чтобы предотвратить развитие самых тяжелых форм ишемической болезни сердца, нужно придерживаться всего трех правил:
- Оставьте свои вредные привычки в прошлом. Курение и употребление алкогольных напитков – это как удар, который обязательно приведет к ухудшению состояния. Даже абсолютно здоровый человек не получает ничего хорошего при курении и употреблении алкоголя, что уж говорить о больном сердце.
- Больше двигайтесь. Никто не говорит о том, что нужно ставить олимпийские рекорды, но отказаться от автомобиля, общественного транспорта и лифта в пользу пеших прогулок необходимо. Нельзя сразу нагружать свой организм километрами пройденных дорог – пусть все будет в пределах разумного. Для того чтобы физическая активность не послужила причиной ухудшения состояния (и такое бывает при ишемии!), обязательно получите консультацию у лечащего врача по поводу правильности проведения занятий.
- Берегите нервы. Старайтесь избегать стрессовых ситуаций, научитесь спокойно реагировать на неприятности, не поддавайтесь эмоциональным всплескам. Да, это тяжело, но именно такая тактика может спасти жизнь. Проконсультируйтесь с лечащим врачом по поводу употребления седативных лекарственных средств или отваров лекарственных растений с успокаивающим действием.
Ишемическая болезнь сердца — не только периодически возникающая боль, длительное нарушение коронарного кровообращения приводит к безвозвратным изменениям в миокарде и внутренних органах, а порой и к смерти. Лечение недуга длительное, иногда предполагает пожизненный прием препаратов. Поэтому заболевание сердца легче предупредить, введя в свою жизнь некоторые ограничения и оптимизируя образ жизни.
После выписки из стационара
Лечение народными средствами может быть эффективно только в сочетании с традиционными методами. Наиболее распространено применение различных трав и сборов, таких как цветки ромашки, трава пустырника, настойка из листьев березы и др. Такие настои и фиточаи способны оказывать мочегонное, успокаивающее действие, улучшать кровообращение в различных органах. Учитывая тяжесть проявлений, высокий риск смертельного исхода недопустимо применение сугубо нетрадиционных средств воздействия, поэтому искать любые средства, которые могут быть порекомендованы людьми невежественными, крайне нежелательно. Любое применение нового лекарства или народного средства должно быть оговорено с лечащим врачом.
Кроме того, когда самое страшное уже позади, чтобы не допустить повторения, больному следует принять как должное назначение препаратов для коррекции липидного состава плазмы крови. Замечательно будет разбавить медикаментозное лечение физиотерапевтическими процедурами, посещением психотерапевта и получением санаторно-курортное лечения.
Лечение сердечной ишемии
Терапевтические мероприятия изначально предполагают значительное улучшение для больных их качества жизни, а также обеспечение нормального сердечного кровообращения. В целом лечение сердечной ишемии может иметь хирургическую или консервативную направленность. Консервативная терапия подразумевает прием лекарственных препаратов из группы β-адреноблокаторов, полонгированно действующих нитратов и нитроглицерина, а также блокаторов кальциевых каналов.
Медикаментозное лечение некоторых разновидностей ИБС может немного различаться. Например, при аритмиях и блокадах показан прием препаратов антиаритмического действия и проведение электроимпульсной терапии.
Лечение сердечной недостаточности предполагает устранение факторов, провоцирующих ИБС – терапия диабета и гипертонии, нормализация веса, полный отказ больного от алкогольной продукции и табакокурения, специальный рацион питания. Полезны при сердечной недостаточности и умеренные занятия ЛФК, которые, как показывает практика, значительно снижают клиническую выраженность патологии. Что касается медикаментов, то лечение подобной формы сердечной ишемии предполагает прием ингибиторов АПФ, устраняющих характерную для заболевания симптоматику, возвращают пациентам работоспособность и значительно сокращают их смертность. Медикаментозное лечение ИБС не всегда эффективно, тогда прибегают к кардиохирургическим методикам:
- Коронарное шунтирование – улучшение сердечного кровоснабжения посредством оперативного соединения коронарных сосудов;
- Баллонно-сосудистая дилатация – оперативное расширение сосудистого просвета;
- Брахитерапия – радиационное воздействие на место закупорки сосуда;
- Атерэктомия – хирургическое удаление тромбоцитов;
- Трансмиокардиальная реваскуляризация лазером – оперативное лечение, когда в сердце посредством лазерного катетера делают несколько проколов, благодаря которым образуются новые сосуды и кровоснабжение улучшается.
Часто лечение ИБС предполагает использование дополнительных методик вроде стволовых клеток, гирудотерапии, квантовой терапии, наружной контрпульсации, ударно-волновой терапии и прочих способов.
Прогноз
Заключение по развитию заболевания во многом зависит от выраженности клиники и тяжести структурных изменений в миокарде. В большинстве случаев дается относительно неблагоприятный прогноз, поскольку независимо от проводимого лечения обратить болезнь вспять невозможно. Единственное, терапия помогает улучшить самочувствие больного, сделать приступы реже, в некоторых случаях удается заметно повысить качество жизни. Без лечения болезнь очень быстро прогрессирует и приводит к летальному исходу.
4.71 avg. rating (93% score) — 7 votes — оценок
Что такое ишемическая кардиомиопатия
Кардиомиопатия – поражение миокарда (среднего мышечного слоя сердца), сопровождающееся нарушением работы сердца (сердечной недостаточностью, нарушением проводимости и ритма). Проще говоря, сердце теряет способность перекачивать необходимое для нормальной жизнедеятельности организма количество крови.
Таким образом, ишемическая кардиомиопатия – это заболевание миокарда, вызванное хронической недостаточностью кровоснабжения.
В 1970 году термин «ишемическая кардиомиопатия» (ИКМП) был введен для обозначения болезни, вызванной именно множественным атеросклеротическим поражением коронарных артерий (их сужением вследствие прогрессирующего атеросклероза).
При этом следует отметить отсутствие патологий коронарных артерий и клапанного аппарата.
Классификация
В процессе хронического течения заболевания происходит утолщение стенок левого и правого предсердия (дилационная гипертрофия). В зависимости от локализации этого процесса различают 2 формы болезни:
Увеличивается толщина межжелудочковой перегородки и стенок левого желудочка (стенки правого изменяются очень редко).
Отсутствует симметричность процесса. Может быть гипертрофия верхней части межжелудочковой перегородки изолированно или в сочетании с гипертрофией передней стенки левого желудочка, или увеличением верхней его части.
Факторы риска
Основной причиной, и, одновременно, главным фактором риска возникновения ишемической кардиомиопатии является ИБС (ишемическая болезнь сердца). Создается порочный ряд зависимости заболеваний:
- ишемическая кардиомиопатия;
- ИБС;
- нарушение местного кровообращения;
- атеросклеротическое поражение коронарных сосудов.
Именно атеросклероз сосудов сердца (97 % случаев) является основным фактором риска возникновения ишемической кардиомиопатии.
В результате данного заболевания на стенках сосудов образуются атеросклеротические бляшки, которые препятствуют нормальному кровотоку.
Вследствие хронического недостатка кровоснабжения сердца кислородом и питательными веществами нарушается нормальное функционирование сердечной мышцы. Это может привести к стенокардии (хроническая недостаточность кровообращения), инфаркту (острая недостаточность кровообращения: тромб или спазм сосуда) и ИКМП.
Остальные 3 % причин возникновения ишемической кардиомиопатии – это увеличение массы сердца при гипертонии, аномалии в развитии коронарных артерий, аневризме левого желудочка, митральной недостаточности и т. д.
Факторы риска возникновения ИБС, и, соответственно, ишемической кардиомиопатии, условно разделяют на 2 подгруппы: модифицируемые (подлежащие корректировке) и не модифицируемые (не подлежащие изменению).
Рассмотрим каждую из подгрупп:
- Повышенное давление. Этот фактор увеличивает риск заболевания в 1.5 – 6 раз.
- Избыточная масса тела.
- Малоподвижный образ жизни.
- Курение повышает риск в 1.5 – 6.5 раз.
- Злоупотребление алкоголем.
- Нарушение обмена веществ, в частности – сахарный диабет.
- Неправильное, нерациональное питание (большое содержание жиров в пище).
- Увеличенное содержание холестерина в крови (как поступившего с пищей, так и вырабатываемого организмом). Данный фактор увеличивает риск заболевания в 2 – 5 раз.
- Длительный прием гормональных контрацептивов.
- Частое нервно-психическое перенапряжение (стрессы).
- пожилой возраст (старше 50 лет);
- принадлежность к мужскому полу (почти 90 % заболевших – мужчины);
- наследственная предрасположенность.
Ознакомиться с причинами смерти от кардиомиопатии вы можете здесь .
По сути, ИКМП – синоним хронического течения ишемической болезни сердца (без явлений острой «коронарной катастрофы»).
В самом начале заболевание компенсируется механизмом приспособления, заложенном в системе жизнеобеспечения миокарда. Затем, при истощении ресурсов, начинает проявляться клиническая симптоматика, выраженная сердечной недостаточностью, гипертрофией и дилатацией левого желудочка.
Патогенез (механизм развития) ишемической кардиомиопатии развивается по следующему сценарию:
Ухудшение снабжения сердечной мышцы кислородом (гипоксия) и питательными веществами вследствие сужения коронарных сосудов от наличия холестериновых отложений на их стенках.
Снижение сократительной функции миокарда.
Ухудшение сокращений миокарда приводит к увеличению (дилатации) полостей сердца.
Возникновение сердечной недостаточности и ритмических нарушений.
Симптоматика заболевания может долгое время отсутствовать.
Но до проявления основных симптомов нарушения функционирования миокарда (выраженной сердечной недостаточности) следует не пропустить самые первые признаки вероятного развития ишемической кардиомиопатии:
- кашель, не связанный с простудным заболеванием;
- беспричинная слабость;
- ускорение пульса в отсутствии физической нагрузки;
- одышка при небольшой нагрузке или в состоянии покоя;
- стенокардические проявления (тяжесть и давление в области груди);
- головокружения и обморочные состояния;
- увеличение веса;
- снижение объема выделяемой мочи;
- отечность нижних конечностей.
Наличие одного или нескольких из вышеперечисленных симптомов должно стать причиной незамедлительного обращения к врачу.
При обследовании диагноз ИКМП могут подтвердить: наличие атеросклеротических образований на стенках коронарных сосудов (или кальциевых отложений), изменение размерных параметров сердца (дилатация), увеличение его массы, фиброз миокарда (замещение мышечной ткани соединительной).
Диагностика
Помимо наличия симптомов, описываемых пациентами, для уточнения диагноза врач назначает ряд дополнительных обследований:
Лабораторный биохимический анализ крови
Он позволяет выявить повышенный уровень холестерина.
Ишемия сердца сегодня является одним из самых распространенных, тяжелых и опасных заболеваний у мужчин и женщин во всем мире. Это понятие объединяет под собой сразу несколько состояний, а именно – инфаркт миокарда, атеросклеротический кардиосклероз и стенокардию.
По многочисленным отзывам врачей и пациентов лечение этого заболевания как лекарственными препаратами, так и народными средствами обладает довольно малой эффективностью.
Огромное множество людей вынуждены в течение всей жизни принимать различные медикаменты, а также лечиться травами для того, чтобы не допустить внезапного инфаркта.
К сожалению, все больше пациентов с каждым днем нуждается в проведении тяжелейшей хирургической операции – аортокоронарного шунтирования, поскольку методы терапевтического лечения им совершенно не помогают.
Между тем современная медицина предлагает и другие методы, которые способны продлить жизнь больных людей на долгие годы и значительно улучшить ее качество.
В данной статье мы расскажем вам, как распознать ишемическую болезнь сердца, какие причины чаще других провоцируют это заболевание, и какие методики лечения применяются на сегодняшний день.
Суть патологии и механизм развития
Во всех случаях ишемии наблюдается падение сократительной способности миокарда. В результате порока, перегрузки на фоне роста артериального давления или других факторов.
В плане абстрактного рассмотрения патогенеза это не столь важно. Поскольку сердце не способно нормально биться, количество крови, которая выбрасывается в аорту и движется по большому кругу, падает.
А это значит, что органы и ткани, в том числе сам миокард недополучают кислорода, полезных соединений.
Процесс зацикливается. Если не устранить первопричину, в норму сократительная способность не придет.
При этом, даже купирование этиологического фактора не вернет сердце в норму если развились органические изменения. Они уже необратимы.
Но есть шанс компенсировать состояние и забыть о патологии на долгие годы, если не навсегда.
Ишемическая болезнь не подлежит тотальному излечению, но при назначении правильного курса терапии продолжительность и качество жизни не отличаются от таковых у здоровых людей.
Диагностические признаки
Диагностика ишемической болезни начинается с осмотра врача, расспроса пациента. Четкое описание комплекса симптомов указывает на признаки одной из форм ишемии миокарда. При аускультации можно выявить нарушение ритма. Типичных шумов болезнь не дает.
В машине «Скорой помощи»
На уровне «Скорой помощи» проводится ЭКГ-исследование. С признаками острой коронарной патологии знакомы врачи разных специальностей. На ленте ЭКГ виден ритм сокращений, рост нагрузки на отдельные участки сердца, определяется зона и размеры ишемии, некроза (при инфаркте), очаговый или диффузный кардиосклероз.
В стационаре
В лабораториях лечебного учреждения обязательно определяют уровень липопротеидов и общий холестерин, триглицеридов, глюкозы. Как правило, рост этих показателей сопутствует ишемии. Большое значение придается исследованию ферментов, указывающих на разрушение тканей миокарда. Лейкоцитоз и ускорение СОЭ говорят о стадии инфаркта.
По зубцам ЭКГ можно получить достаточно информации об ишемии
В специализированном отделении стационара используются дополнительные тесты на основе ЭКГ: проверяется изменение сокращений сердца под влиянием дозированной физической нагрузки (приседания, велоэргометр) или устраивают имитацию нагрузки с помощью введения специальных лекарственных средств. Случается, что выявляются ишемические изменения, хотя в покое их не наблюдалось.
ЭКГ проводят несколько раз, изменения возможны не в первый день приступа, а в последующем.
Холтеровское мониторирование позволяет записывать изменения ЭКГ в течение суток. Расшифровка показывает изменения при физической нагрузке, во сне. Таким образом удается зарегистрировать периодические нарушения ритма. Это имеет значение для лечения больного.
В основе УЗИ сердца лежит использование эхокардиографии. Метод регистрирует размеры сердца и полостей, позволяет увидеть работу клапанного аппарата. Современные приборы все данные выдают в цифровых значениях. Доктору остается только проанализировать их в комплексе. Для выявления скрытых признаков ишемии применяются стресс-тесты с нагрузочными пробами.
Общее рентгеновское исследование органов грудной клетки позволяет выявить расширенные размеры сердечной тени, подозрение на аневризму, увидеть признаки застоя в легких.
На пациента надевают электроды для Холтеровского мониторирования
В специализированных центрах
Методика магнитно-резонансной томографии измеряет величину сердечного выброса, показывает на тромбы.
Ангиография (коронарография) — рентгеновский снимок сердца после введения контрастных веществ в сосудистое русло. Значение имеет картина сосудов, питающих мышцу сердца. Обследование необходимо для решения вопроса об оперативном лечении, выбора оптимальной локализации для установки стента.
Под контролем рентгеновского аппарата проводится катетеризация полостей сердца. Метод позволяет измерить показатели кровотока в полостях, показывает на нарушение работы клапанов, пороки сердца, выявляет нарушенную проходимость коронарных сосудов.
Когда мы рискуем?
Факторы риска – это такие условия, которые создают угрозу развития заболевания, способствуют его возникновению и прогрессированию. Основными факторами, приводящими к развитию ишемии сердца можно считать следующие:
- Повышение уровня холестерина (гиперхолистеринемия), а также изменение соотношения различных фракций липопротеидов;
- Нарушение питания (злоупотребление жирной пищей, избыточное потребление легкоусвояемых углеводов);
- Гиподинамия, низкая физическая активность, нежелание заниматься спортом;
- Наличие вредных привычек, таких как курение, алкоголизм;
- Сопутствующие заболевания, сопровождающиеся нарушением обмена веществ (ожирение, сахарный диабет, снижение функции щитовидной железы);
- Артериальная гипертензия;
- Возрастной и половой фактор (известно, что ИБС чаще встречается у пожилых людей, а также у мужчин чаще, чем у женщин);
- Особенности психоэмоционального состояния (частые стрессы, переутомление, эмоциональное перенапряжение).
Как видно, большинство приведенных факторов достаточно банальны. Каким же образом они влияют на возникновение ишемии миокарда? Гиперхолестеринемия, нарушение питания и обмена веществ представляют собой предпосылки образования атеросклеротических изменений в артериях сердца. У пациентов, имеющих артериальную гипертензию, на фоне колебания давления происходит спазм сосудов, при котором повреждается их внутренняя оболочка, а также развивается гипертрофия (увеличение) левого желудочка сердца. Венечным артериям сложно обеспечить достаточное кровоснабжение увеличенной массы миокарда, особенно, если они сужены накопившимися бляшками.
Известно, что одно только курение способно увеличить риск смерти от сосудистых заболеваний примерно наполовину. Это объясняется развитием у курильщиков артериальной гипертензии, увеличением частоты сердечных сокращений, повышением свертывания крови, а также усилением атеросклероза в стенках сосудов.
К факторам риска относят также психоэмоциональный стресс. Некоторые особенности личности, имеющей постоянное ощущение тревоги или гнева, которые легко могут вызвать агрессию в отношении окружающих, а также частые конфликты, отсутствие взаимопонимания и поддержки в семье, неизбежно приводят к повышенному артериальному давлению, увеличенной частоте сердечных сокращений и, как следствие, возрастающей потребности миокарда в кислороде.
Видео: возникновение и течение ишемии

Всё ли зависит от нас?
Существуют так называемые немодифицируемые факторы риска, то есть те, на которые мы никак повлиять не можем. К ним относят наследственность (наличие различных форм ИБС у отца, матери и других кровных родственников), пожилой возраст и пол. У женщин различные формы ИБС наблюдаются реже и в более позднем возрасте, что объясняют своеобразным действием женских половых гормонов, эстрогенов, препятствующих развитию атеросклероза.
У новорожденных, маленьких детей и подростков практически не наблюдается признаком ишемии миокарда, в особенности, вызванных атеросклерозом. В раннем возрасте ишемические изменения в сердце могут возникнуть в результате спазма коронарных сосудов либо пороков развития. Ишемия у новорожденных и вовсе чаще касается головного мозга и связана она с нарушениями течения беременности или послеродового периода.
Вряд ли каждый из нас может похвастаться отличным здоровьем, постоянным соблюдением режима питания и регулярными занятиями спортом. Большие нагрузки на работе, стрессы, постоянная спешка, невозможность питаться сбалансированно и регулярно – частые спутники нашего ежедневного ритма жизни.
Считается, что жители мегаполисов больше склонны к развитию сердечно-сосудистых заболеваний, в том числе и ИБС, что связано с высоким стрессовым уровнем, постоянным переутомлением и недостатком физической активности. Однако хорошо бы хоть разок в неделю посещать бассейн или спортивный зал, но ведь большинство из нас найдёт массу отговорок этого не делать! У кого-то нет времени, кто-то слишком устал, да и диван с телевизором да тарелочкой домашней вкусной еды в выходной день манит с невероятной силой.
Многие не придают существенного значения образу жизни, поэтому врачам поликлиник необходимо своевременно выявлять факторы риска у пациентов из группы риска, делиться информацией о возможных последствиях переедания, ожирения, малоподвижного образа жизни, курения. Пациент должен ясно представлять исход, к которому может привести игнорирование коронарных сосудов, поэтому как говорится: предупрежден – значит вооружен!
Признаки ИБС
Рассматриваемое заболевание может протекать достаточно скрытно, поэтому рекомендуется обращать внимание даже на незначительные изменения со стороны работы сердца. Тревожными симптомами являются:
- периодически возникающее ощущение нехватки воздуха;
- чувство тревожности без видимых причин;
- общая слабость;
- периодически возникающая боль в груди, которая может отдавать (иррадиировать) в руку, лопатку или шею;
- ощущение сдавленности в груди;
- чувство жжения или тяжести в груди;
- тошнота и рвота невыясненной этиологии.
Как предупредить развитие заболевания?
Какой должна быть профилактика? Болезни сердца в большинстве своем возникают из-за неправильного питания. Именно поэтому специалисты настоятельно рекомендуют в первую очередь полностью пересмотреть свой привычный рацион. Он должен быть максимально сбалансированным и состоять исключительно из «здоровых» продуктов. Из рациона следует исключить продукты-источники холестерина и насыщенных жиров (жирное мясо, колбасы, сало, пельмени, майонез). Свежие фрукты, овощи, зелень, морепродукты, орехи, грибы, каши, бобовые — все это составляющие правильного питания. Они безопасны для пациентов с первичными признаками ишемической болезни.
Сердце человека — это достаточно сложный орган, требующий соответствующего внимания. Как известно, его работа в значительной степени ухудшается, если у человека имеется лишний вес. Именно поэтому, чтобы не допустить развития ИБС, рекомендуется держать под постоянным контролем массу тела. Следует периодически устраивать разгрузочные дни и следить за калорийностью рациона.
Врачи всем без исключения советуют регулярную физическую активность. Нет необходимости ежедневно посещать зал или начинать заниматься серьезными видами спорта. Пешие прогулки, йога, лечебная гимнастика — такие несложные мероприятия позволяют кардинальным образом улучшить состояние здоровья и предотвратить ишемическую болезнь сердца. Профилактика заболевания также подразумевает под собой уменьшение стресса и полный отказ от вредных привычек. Как известно, именно последние не только способствуют развитию ИБС, но также существенно осложняют качество жизни человека и его непосредственного окружения. Что касается стресса, то его избежать в повседневной жизни крайне сложно. В такого рода ситуации специалисты рекомендуют изменить свое отношение ко всему происходящему, начать заниматься дыхательной гимнастикой.
Профилактические меры
Болезнь можно предупредить при соблюдении профилактических мер. К ним относят:
- отказ от вредных привычек — курения и распития алкоголя в большом количестве;
- отказ от продуктов с высоким содержанием холестерина;
- ведение подвижного образа жизни, практика ходьбы, легкого бега и плавания, что поможет сбросить лишний вес и укрепить стенки сосудов;
- прием гипотензивных препаратов в случае гипертонии для нормализации показателей повышенного давления;
- сдача анализа крови для контроля содержания сахара и холестерина.
Особенно профилактические меры актуальны в случаях, когда при сдаче анализов крови устанавливается повышенное содержание сахара в крови и высокий холестерин. Такие показатели указывают на вероятность сужение коронарных сосудов, что может привести к ишемии миокарда.
Ишемия миокарда — это самое распространенное сердечное заболевание. Далее если она развивается без явных симптомов, ее можно обнаружить на профилактическом обследовании. Хотя патология полностью не поддается терапии, придется постоянно проводить поддерживающие процедуры. Терапевтические мероприятия способны намного улучшить состояние больного и замедлить развитие болезни.
Инфаркт миокарда, что значит это понятие?
Инфаркт миокарда (ИМ) – одна из наиболее опасных форм ИБС, при которой происходит некроз (омертвение) сердечной мышцы в результате внезапного прекращения снабжения сердца кровью. Инфаркт чаще встречается у мужчин, нежели у женщин, и эта разница больше выражена в молодом и зрелом возрасте. Такое различие может быть объяснено следующими причинами:
- Более позднее развитие атеросклероза у женщин, которое связано с гормональным статусом (после наступления менопаузы эта разница начинает постепенно уменьшаться и к 70 годам окончательно исчезает);
- Бóльшая распространенность вредных привычек среди мужского населения (курение, алкоголизм).
- Факторы риска инфаркта миокарда те же, что и описанные выше для всех форм ИБС, однако в данном случае, помимо сужения просвета сосудов, иногда на значительном протяжении, как правило, происходит еще и тромбоз.
В различных источниках при развитии инфаркта миокарда выделяют так называемую патоморфологическую триаду, которая выглядит следующим образом:
▼
Наличие атеросклеротической бляшки и увеличение ее размеров с течением времени могут привести к ее разрыву и выходу содержимого на поверхность сосудистой стенки. Повреждению бляшки могут способствовать курение, увеличение артериального давления, интенсивные физические упражнения.
▼
Повреждение эндотелия (внутреннего слоя артерии) при разрыве бляшки вызывает усиление свертывания крови, «прилипание» тромбоцитов к месту повреждения, что неизбежно ведет к тромбозу. По данным разных авторов, встречаемость тромбоза при инфаркте миокарда достигает 90%. Вначале тромб заполняет бляшку, а затем и весь просвет сосуда, при этом полностью нарушается движение крови в месте тромбообразования.
▼
Спазм коронарных артерий происходит в момент и в месте формирования тромба. Он может происходить и на всем протяжении венечной артерии. Коронароспазм ведет к полному сужению просвета сосуда и окончательной остановке движения крови по нему, что и вызывает развитие некроза в сердечной мышце.
Кроме описанных причин, в патогенезе инфаркта миокарда важную роль играют и другие, которые связаны:
- С нарушением со стороны свертывающей и противосвертывающей систем;
- С недостаточным развитием «обходных» путей кровообращения (коллатеральных сосудов),
- С иммунологическими и метаболическими нарушениями в месте повреждения сердечной мышцы.
Как распознать инфаркт?
Какие же симптомы и проявления имеет инфаркт миокарда? Как не пропустить эту грозную форму ИБС, столь часто приводящую к смерти людей?
Зачастую, ИМ застает больных в самых разных местах – дома, на работе, в общественном транспорте. Важно вовремя выявить эту форму ИБС, чтобы тут же начать лечение.
Клиника инфаркта хорошо известна и описана. Как правило, больные жалуются на острую, «кинжальную», загрудинную боль, которая не прекращается при приеме нитроглицерина, перемене положения тела или задержке дыхания. Болевой приступ может продолжаться до нескольких часов, при этом появляется беспокойство, чувство страха смерти, потливость, синюшность кожных покровов.
При самом простом обследовании быстро выявляются нарушения в ритме сердца, изменения артериального давления (снижение вследствие нарушения насосной функции сердца). Встречаются случаи, когда некроз сердечной мышцы сопровождается изменениями со стороны желудочно-кишечного тракта (тошнота, рвота, метеоризм), а также так называемая «безболевая» ишемия миокарда. В этих случаях диагностика может быть затруднена и требует применения дополнительных методов обследования.
Однако при своевременно начатом лечении становится возможным спасти жизнь пациенту. В этом случае на месте очага некроза сердечной мышцы появится очаг плотной соединительной ткани – рубец (очаг постинфарктного кардиосклероза).
Видео: как работает сердце, инфаркт миокарда
Заболеть легко
Человек заболевает ишемической болезнью по самым обыденным причинам. Сидячая, малоподвижная работа, много вкусной, сладкой и жирной еды, регулярная кружка пива или рюмка водки, пачка сигарет, сериал по телевизору вместо лыжной прогулки, округлившийся животик, который с каждым годом увеличивается, несмотря на мечту записаться в спортзал… Казалось бы, ничто не предвещало, и вдруг к сорока годам защемило сердце, откуда ни возьмись появилась одышка.
И привычная жизнь навсегда осталась в прошлом, а в настоящем только визиты к врачу, горы таблеток, больничная койка и страх, что даже такая безрадостная жизнь может внезапно оборваться.
Лечение считается успешным, если:
- уменьшается обструкция на выходе из левого желудочка
- растет продолжительность жизни пациента
- не развиваются нарушения ритма, обмороки, стенокардия
- не прогрессирует сердечная недостаточность
- улучшается качество жизни.
Таким образом, гипертрофия левого желудочка должна быть как можно раньше заподозрена, диагностирована и скорректирована. Это поможет избежать тяжелых осложнений со снижением качества жизни и внезапной смерти.
Автор:
Постнова Мария Борисовна врач-терапевт
От чего возникает
Причин, способных вызвать развитие патологии, довольно много:
- высокие показатели вредных липидов в крови, которые мы получаем преимущественно из животных продуктов;
- артериальная гипертензия (верхний показатель давления от 140 можно назвать предвестником заболевания);
- малоподвижный образ жизни;
- ожирение, значительно усиливающее нагрузку на сердце;
- сахарный диабет (доказано, что у больных диабетом более десяти лет в большинстве случаев развивается ИБС);
- курение, приводящее к хроническому сужению сосудов и дефициту кислорода в крови;
- злоупотребление алкоголем;
- непосильные физические нагрузки;
- постоянный стресс, приводящий к повышению давления;
- повышенная свертываемость крови, провоцирующая образование тромбов.
Профилактические мероприятия
правила здорового образа жизни
Профилактические мероприятия ишемической болезни укладываются в правило «ИБС»:
Избавиться от никотиновой зависимости
Курение часто становится ведущим фактором, провоцирующим развитие ИБС. На фоне никотиновой зависимости кровь человека становится плотнее, ее сворачиваемость повышается, клейкость тромбоцитов возрастает, что приводит к тромбообразованию. Из-за табачного дыма в крови баснословно увеличивается содержание окиси углерода в результате происходит снижение количества кислорода, поступающего в кровь. Вредное воздействие никотина приводит к артериальному спазмированию, что оборачивается повышением АД.
Согласно статистике, люди, зависимые от табака, в 2 раза чаще умирают от инфаркта, а коронарная внезапная смерть у них встречается вчетверо чаще, нежели у некурящих.
Риск смерти от ИБС значительно возрастает с увеличением выкуриваемых сигарет. Курение легких сигарет не спасет от патологии, поскольку даже у людей некурящих, но постоянно вдыхающих табачный дым, возрастает риск развития сердечной ишемии.
Больше двигательной активности
То, что сегодня люди стали двигаться гораздо меньше, уже стало бичом современности. Малоподвижная жизнь или гиподинамия является довольно весомым фактором в развитии сердечной ишемии. Подобный образ жизни часто связан с тем, что технологический прогресс привел к автоматизации производства, благодаря чему необходимость в тяжелом физическом труде человека во многих экономических сферах отпала. Проще говоря, тяжелую работу за нас стали выполнять машины. Поэтому у 45-50-летних мужчин, занимающихся легкой физической деятельностью, симптомы развивающейся сердечной ишемии наблюдаются почти в 5 раз чаще, нежели у занимающихся тяжелым трудом.
Методы диагностики
Диагностика при ИБС базируется на следующих обследованиях:
- Сбор анамнеза (жизни, семьи, заболевания и жалоб). Врач проводит подробный опрос пациента: когда, давно ли начались боли, дискомфорт, их продолжительность, локализация, характер. Выясняют есть ли перебои в ритме, одышка, слабость. Пациент должен рассказать какие препараты он принимал и каковы результаты приема. Выявляются факторы риска.
- Осмотр кардиологом. Медик измеряет уровень давления, слушает сердце на наличие шумов, хрипов. Выявляет признаки гипертрофии – увеличения размеров и массы правого и левого желудочка, недостаточности его сократительной способности, атеросклероза различных участков.
- Общий анализ крови (+ биохимия) и мочи – позволяет выявить возможную причину ишемии, осложнения, фактический уровень холестерина, триглицеридов, что важно для оценки риска, обусловленного атеросклерозом сосудов.
- Исследование на тропонины в крови – необходимо при подозрении на инфаркт или при остром коронарном синдроме. При разрушении клеток сердца специфические ферменты выбрасываются в кровь.
- Коагулограмма – при ИБС свертываемость крови повышается.
- ЭКГ – электрокардиография – исследование выявляет гипертрофию (превышение размеров) левого желудочка и ряд иных специфических признаков. Нормы и расшифровку показателей ЭКГ в таблице вы найдете в другой статье.
- ЭхоЭКГ – эхокардиография – проводится оценка размеров и структуры органа, изучается внутрисердечный ток крови, степень сосудистых поражений, работа клапанов.
- Суточное мониторирование ЭКГ по Холтеру – электрокардиограмма записывается в течение 24–72 ч. Эффективная оценка состояния больного, позволяющая обозначить условия и причины развития ИБС.
- Рентгенография грудной клетки – необходима для выявления потенциальной дилатации (расширения) левого желудочка. Если желудочек резко расширился, это может свидетельствовать о расслоении аорты. Определяются возможные осложнения, изменения в легочной ткани.
Для уточнения диагноза и исключения развития других заболеваний реализуется ряд дополнительных исследований.
По плану пациент получает комплекс нагрузочных проб (физических, радиоизотопных, фармакологических), проходит обследования по рентгенконтрастному методу, компьютерную томографию сердца, электрофизиологическое исследование, допплерографию.
Чем опасна ишемия миокарда?
Ишемия сердца является основной причиной скоропостижной смертности населения трудоспособного возраста. Чаще она развивается у мужчин от 40 до 50 лет, после 50 лет одинаково поражает и мужчин, и женщин.
Отсутствие кровоснабжения участка сердца приводит к замене мышечных клеток на рубцовую ткань. При этом процессе часть зоны поражения некротизируется. Важно, что в этом месте могут проходить нервные пучки, по которым передаются и распространяются импульсы, команды о правильных сокращениях. Ритм сердца нарушается.
Исключение из движения большого участка миокарда приводит к уменьшению силы сокращений. Соседние мышечные волокна не в состоянии взять на себя перегрузку. Это способствует постепенному развитию сердечной недостаточности.
Некрепкий рубец стенки сердца истончается постоянными толчками. Возможно развитие аневризмы и разрыв миокарда.
Одышка
Одышка – симптом, ощущающийся, как нехватка воздуха, невозможность сделать достаточно глубокий полноценный вдох. Такой тип одышки называется инспираторным ( в отличие от легочной экспираторной одышки с затрудненным выдохом). Одышка всегда свидетельствует о той или иной степени сердечной недостаточности.
- Одышка как эквивалент стенокардитических болей часто путают с проявлениями недостаточности кровообращения. Такая одышка не сопровождается настоящим укорочение дыхательного акта. Она купируется при устранении факторов, провоцирующих стенокардитический приступ и поддается воздействию нитроглицерином.
- Одышка при инфаркте миокарда – следствие острого расстройства кровообращения. Отмерший участок сердечной мышцы снижают способность миокарда сокращаться и проталкивать кровь, которая застаивается в легких. Плазма пропотевает в легочную ткань, развивается отек легкого по интерстициальному или альвеолярному типу. Помимо чувства нехватки воздуха и одышки появляются хриплое дыхание, которое клокочет и слышно на расстоянии, на сердцебиения, холодный пот. При альвеолярном отеке появляется значительное число розоватой пены изо рта.
- Острая сердечная недостаточность — если же на фоне затяжного приступа загрудинных интенсивных болей помимо одышки и чувства нехватки воздуха у человека надуваются вены шеи, синеет носогубный треугольник и конечности, появляется пульсация в надчревье – вероятно такое осложнение инфаркта, как острая недостаточность правого желудочка сердца.
- Хроническая сердечная недостаточность проявляется одышкой при слабости правых отделов сердца. При этом одышка сочетается с эпизодами кашля со скудной мокротой. Пациенту приходится спать на более высокой подушке, а то и вовсе занимать вынужденное сидячее положение. У пациентов бледно-синюшная кожа, синеватые кончики пальцев, носогубный треугольник. Одышка может смениться эпизодом удушья.
Как развивается?
В организме происходят метаболические изменения, на фоне которых нарушается состав крови, и ее консистенция становится более густой. Усиливается возможность тромбоцитов склеиваться, поэтому они образуют сгустки и препятствуют кровотоку. В целом система фибринолиза угнетается.
Если повышается артериальное давление, ускоряется процесс формирования атеросклеротических бляшек. В случае физических или эмоциональных нагрузок происходит спазм коронарной артерии, а потребность организма в кислороде повышается, но мышцы его не получают. В этом случае развитие ишемии во многом зависит от двух факторов:
- Кислородной емкости крови в коронарном кровотоке. Это способность сердца извлекать кислород из крови, которая определяется уровнем гемоглобина. Важно, чтобы не было анемии или малокровия, а легкие работали исправно. В этом случае кислородная емкость не меняется, артериолы под воздействием специального вещества расширяются, увеличивается кровоток, и доставка кислорода возрастает. Если же у больного сосуды склерозированы, то коронарный кровоток невозможно увеличить, значит, миокард начинает испытывать кислородное голодание, что и ведет к ишемии миокарда.
- Развития компенсаторных механизмов. В миокарде имеются коллатерали, выполняющие функции «запасных» сосудов. Они работают, когда нарушается проходимость основных венечных артерий. В зависимости от того, с какой скоростью будут замещаться пути кровоснабжения, определиться степень поражения зоны ишемии.
В лучшем случае коллатералям удастся полностью восстановить кровоснабжение, а тромбы растворяться. В худшем же случае произойдет острый инфаркт и образуется некроз стенки миокарда.
Классификация
Группа специалистов ВОЗ в далеком 1979 году представила классификацию ишемической болезни сердца. Симптомы, лечение и прогноз каждого вида имеет свои отличительные особенности.
- Бессимптомная форма. Дефицит кислорода никоим образом не отражается на состоянии человека.
- Стенокардия (стабильная, нестабильная, спонтанная). Данная форма проявляется в виде загрудинной боли после физических нагрузок, приема пищи или стрессовой ситуации.
- Аритмическая форма. Сопровождается неоднократными перебоями сердечного ритма, нередко переходит в хроническую стадию.
- Так называемая коронарная смерть. Полная остановка сердца вследствие резкого снижения уровня поступаемой крови в орган. Такая патология возникает по причине закупорки большой артерии, что очень часто сопровождает болезни сердца.
- Инфаркт миокарда. Характеризуется утратой участка сердечной мышцы после длительного кислородного голодания.
В стенокардии выделяются следующие подклассы:
- ФК-1. Болевой дискомфорт появляется в ответ на серьезные физические нагрузки.
- ФК-2. Приступы проявляются при ходьбе, после очередного приема пищи.
- ФК-3. Боль возникает только после несерьезных нагрузок.
- ФК-4. Проявляется при самых незначительных эмоциональных потрясениях.
Международная классификация заболеваний (МКБ 10)
Болезни сердца причисляются к девятому классу патологий системы кровообращения. Необходимо заметить, что данная классификация является специально разработанным документом, который используется как ведущая статистическая основа в здравоохранении. Периодически МКБ пересматривается под руководством ВОЗ.
К девятому классу также относятся следующие патологии: ишемия (ИБС), хроническая ревматическая болезнь сердца, цереброваскулярные патологии, поражения вен/лимфоузлов и иные.
Еще в XX веке изменились показатели смертности от заболеваний. Если раньше в роли причины летального исхода выступали различного рода инфекции, то сейчас им на смену пришли сердечно-сосудистые патологии, травмы и онкологические недуги. К примеру, хроническая ревматическая болезнь сердца занимает следующее место после артериальной гипертензии, инсульта и ИБС. Однако в данной статье мы более подробно поговорим о последней патологии, ее причинах развития, клинических формах и современных методах лечения.
Общая информация
Ишемическая болезнь сердца — это целый ряд недугов, характеризующихся недостаточным кровоснабжением главной мышцы тела кислородом. В основе развития данной патологии лежит постоянный процесс отложения атеросклеротических бляшек на стенках коронарных сосудов. Они последовательно уменьшают просвет артерий, провоцируя тем самым проблемы с поступлением крови в сердце и его нормальным функционированием. Атеросклеротические отложения опасны еще и тем, что могут с течением времени самостоятельно разрушаться. Их фрагменты вместе с кровью разносятся по всему организму. Именно таким образом и формируются всем известные тромбы.
В развитых странах сегодня ишемическая болезнь сердца становится главной причиной смерти и инвалидизации населения. На долю этой патологии приходится порядка 30% случаев летального исхода. Согласно имеющимся сведениям, заболевание диагностируется у каждой третьей женщины и практически у половины мужчин. Данная разница очень легко объясняется. Женские гормоны являются своеобразной защитой от атеросклеротического поражения сосудов. Однако при изменении гормонального фона, что чаще всего наблюдается в период климакса, вероятность развития недуга у представительниц прекрасного пола в несколько раз возрастает.
Формы ИБС
Патология подразделяется по нескольким основаниям. Главное — это тип процесса. Классификация уже была названа выше:
- Стенокардия.
- Аритмия.
- Инфаркт.
- СН (недостаточность).
- Коронарная смерть.
Иногда также выделяют кардиосклероз, рубцевание участком миокарда и выпадение их из деятельности.
Специфических проявлений нет. Обычно патология развивается после инфаркта. Признаки идентичны таковым при ХСН (недостаточности).
Другой способ подразделения — локализация нарушения:
- Субэндокардиальная ишемия миокарда. Ослабление питания внутреннего слоя сердечной мышцы. Считается более тяжелым состоянием. Имеет несколько худший прогноз в плане вероятности развития инфаркта. Но это не гарантия.
- Субэпикардиальная форма. Нарушается снабжение кровью наружного участка мышцы.
Принципиальных отличий в терапии нет. Разграничить два типа могут только врачи-диагносты во время обследования, проведения ЭКГ.
Иные методы лечения
- Гирудотерапия. Данный метод лечения основывается на использовании антиагрегантных свойств слюны пиявок. В настоящее время на территории нашей страны такой подход применяется крайне редко и только по желанию самих пациентов. Единственным положительным результатом гирудотерапии считается предупреждение формирования тромбов.
- Использование стволовых клеток. Предполагается, что после введения в организм стволовых клеток они дифференцируются в недостающие составляющие миокарда. Стволовые клетки действительно отличаются такой способностью, однако они могут трансформироваться в любые другие клетки организма. Несмотря на положительные результаты данного метода лечения, его сегодня не применяют на практике. Во многих странах эта методика носит экспериментальный характер и не входит в принятые стандарты оказания помощи пациентам с ИБС.
Что происходит в сердце при ишемии?
Основным признаком ИБС считается болевой синдром, который возникает как при хроническом течении болезни, так и при острых ее формах. В основе появления боли лежит раздражение нервных рецепторов продуктами метаболизма, которые образуются в условиях гипоксии. Сердце непрерывно работает, перекачивая колоссальные объемы крови, поэтому затраты кислорода и питательных веществ очень высоки.
Кровь к сердечной мышце поступает по коронарным сосудам, а коллатеральный кровоток в сердце ограничен, поэтому при поражении артерий всегда страдает миокард. Атеросклеротическая бляшка, тромб, внезапный спазм сосудов создают препятствие для кровотока, вследствие чего мышечные клетки недополучают положенную им кровь, появляется боль и характерные структурные изменения миокарда.
В случаях хронической ишемии миокарда, обычно при атеросклерозе, мышца сердца «голодает» постоянно, на этом фоне происходит стимуляция клеток фибробластов, образующих соединительнотканные волокна, и развивается кардиосклероз. Вовлечение проводящих нервных пучков способствует аритмии.
Сосудистые катастрофы при тромбозе, разрыве бляшки, спазме сопровождаются полным и внезапным прекращением кровотока по сосудам, кровь не доходит до сердечной мышцы, и острая ишемия миокарда «выливается» в инфаркт – некроз мышцы сердца. Нередко на фоне длительно существующей хронической ишемии возникают острые формы заболевания.
Ишемические изменения обычно регистрируются в левой половине сердца, так как она испытывает значительно большую нагрузку, нежели правые отделы. Толщина миокарда здесь больше, и для его обеспечения кислородом нужен хороший кровоток. Ишемия стенки левого желудочка обычно составляет основу ИБС, здесь же «разворачиваются» основные события при некрозе сердечной мышцы.