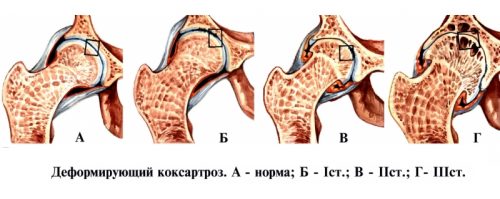
К развитию артрозов могут приводить разные причины: травмы, эндокринные и обменные нарушения, воспалительные процессы в суставе. По данным медицинской статистики, каждый третий артроз тазобедренного сустава развивается на фоне дисплазии. Диспластический коксартроз тазобедренного сустава иногда называют врожденным, хотя врожденным является не сам артроз, а его причина – аномальное строение сустава. Коксартроз в результате дисплазии начинает развиваться довольно рано, обычно первые симптомы возникают у пациентов 25–55 лет. Если в раннем возрасте провести успешную коррекцию дисплазии ТБС, коксартроза можно избежать.
Поражение тазобедренного сустава на фоне дисплазии
Самым крупным является тазобедренный сустав. Он образован головкой бедра и вертлужной впадиной. Иначе рассматриваемая патология именуется деформирующим остеоартрозом. Чаще всего с этой проблемой сталкиваются люди преклонного и среднего возраста. Болеют преимущественно женщины. Артроз развивается медленно на основе имеющейся дисплазии.
Очень часто поражаются сразу оба сустава. При двустороннем артрозе прогноз значительно хуже. Различают 3 степени развития болезни. В основе разделения лежат следующие признаки:
- степень сужения суставной щели;
- интенсивность болевого синдрома;
- объем движений;
- наличие костных разрастаний.
При 3 степени болезни консервативное лечение неэффективно. Помочь человеку может только эндопротезирование.
Основные этиологические факторы
Двухсторонний коксартроз развивается на протяжении многих лет. В основе лежит неполноценность составных частей сустава. Это врожденная патология. Со временем появляются симптомы болезни. Пусковыми факторами являются:
- гормональные нарушения;
- тяжелый физический труд;
- травмы тазобедренного сустава;
- гиподинамия;
- застой крови;
- переохлаждение;
- беременность и роды.
Фактором риска развития данной патологии является ожирение. Это создает большую нагрузку на сустав и приводит к деструкции. Пусковым фактором является некроз головки бедренной кости. Жалобы могут появиться после перенесенных травм. К ним относятся ушибы, удары или падения. Диспластический коксартроз часто сочетается с остеохондрозом и поражением коленного сустава. В группу риска входят пожилые люди.
Клинические проявления болезни
Клинические признаки долго себя не проявляют. При этом заболевании возможны следующие симптомы:
- периодическая боль;
- тугоподвижность;
- скованность;
- изменение походки;
- мышечная атрофия;
- хромота.
Первая стадия характеризуется умеренным болевым синдромом. Он появляется во время ходьбы или физической нагрузки. Боль ощущается с одной или обеих сторон в области пораженного сустава. Иногда она беспокоит возле бедра и колена. В покое болевой синдром исчезает. Походка не изменена. Тонус мышц в норме.
Симптомы диспластического артроза 2 степени более выражены. Боль появляется не только при движениях, но и в покое. Нередко она отдает в паховую область и бедро. Объем движений ограничен. Затруднены отведение и вращение. Появляется хромота. Обусловлено это деструкцией хрящевой и костной ткани. Головка бедренной кости становится более бугристой. Появляются костные наросты.
Наиболее опасной является 3 степень коксартроза. При ней жалобы наблюдаются постоянно (в покое и при движении). Нередко нарушается сон. 3 степень заболевания характеризуется затруднением передвижения, хромотой и выраженной атрофией мышц. В процесс вовлекаются не только бедра и ягодицы, но и голени. Наблюдается укорочение конечности. Причина — отклонение костей таза. Боль беспокоит в дневное и ночное время.
https://youtu.be/BR4Wz3GvYnQ
Стадии развития
Врачи выделяют 4 стадии развития деформирующего артроза, для каждой из которых характерны индивидуальные симптомы:
- Боль проявляется лишь после физических нагрузок, появляются костные наросты, сужается суставная щель.
- Постоянная боль, затрудняется подвижность сустава, костная ткань разрастается, появляется хромота.
- Хрящ разрушен, постоянная сильная боль, заметная хромота, конечность укорачивается, так как мышцы тазобедренной области атрофированы.
- Клетки ткани полностью отмирают, необходима хирургическая операция по установке имплантов, в самых худших случаях — инвалидность.
План обследования пациентов
Лечение больных проводится только после постановки диагноза. Необходимо исключить другие заболевания, при которых поражаются суставы. К ним относятся ревматизм, псориатический и реактивный артриты, а также остеохондроз. Требуются следующие исследования:
- рентгенография;
- компьютерная или магнитно — резонансная томография;
- анализ крови на ревматоидный фактор.
Большое значение имеют результаты опроса и осмотра больного человека. Врач должен выявить возможные факторы риска развития коксартроза. Основным методом диагностики является рентгенография. С помощью нее можно не только выявить болезнь, но и установить степень артроза. На снимке обнаруживаются следующие изменения:
- костные разрастания;
- сужение суставной щели;
- укорочение конечности;
- смещение головки кости;
- неровность контуров;
- расширение головки бедра.
При 3 степени болезни признаки выражены очень ярко. При сильном болевом синдроме можно ошибочно заподозрить корешковый синдром на фоне остеохондроза. Коксартроз часто путают с вертельным бурситом. Это заболевание, при котором воспаляются ткани в области крепления мышц ягодиц. Дифференциальная диагностика проводится с патологией Бехтерева. При ней боль чаще всего беспокоит в ночное время.
Степени болезни и их симптомы
Отсутствует единый патогенетический механизм заболевания, лечение тазобедренного сустава на 3 стадии базируется на снятии болевого синдрома, укреплении костной ткани.
Множество врачей говорит, что без операции улучшения не будет, но волевые пациенты отказываются от оперативного вмешательства, с упорством делают все, чтобы не было инвалидности.
Проведение гимнастики
Привести в прежнее состояние больной участок тела с помощью ЛФК невозможно, приложив усилия, можно улучшить общее состояние организма, уменьшить болевой синдром, увеличить приток крови к тазобедренному суставу.
Человек, который, по каким-либо причинам (возраст, слабая сердечно-сосудистая система) отказывается от хирургического вмешательства, с помощью приёма обезболивающих препаратов, нестероидных противовоспалительных средств может получить возможность нормально спать, чувствовать себя удовлетворительно на протяжении дня.
Инвалидность можно предотвратить заменой тазобедренного сустава на протез.
Стационарное лечение предполагает посещение процедур, вытяжение, гидрокинезотерапия. В это время рекомендуют передвигаться с помощью костылей, чтобы уменьшить нагрузку на ноги.
Врачом назначаются препараты, усиливающие обменные процессы, кровообращение в тканях – пентоксифиллин, трентал.
В случае некроза операции не избежать, поэтому любителям игнорировать рекомендации врачей стоит подумать над отношением к собственному здоровью.
- Питание считается немаловажным фактором в процессе выздоровления. Хрящ способен восстанавливаться, когда получает необходимые микро-, макроэлементы, потому что этот процесс контролируется внутри.
- Из рациона исключить изделия из белой муки.
- Это касается и молока, кисломолочные продукты приветствуются. Диспластический коксартроз предполагает уменьшение употребления в пищу мяса. В составе имеется молочная кислота, чрезмерное употребление которой приводит к отложению солей в организме. Если не прекратить есть мясо в привычном количестве, даже гимнастика будет не эффективной.
- Рыба, содержащая фосфор, полезна для костной ткани.
- В пищу добавлять меньше соли.
Если не заниматься лечением, диспластический коксартроз приведёт к инвалидности, чего допустить нельзя. Стоит серьёзно принимать рекомендации, при необходимости лечь в больницу на стационар.
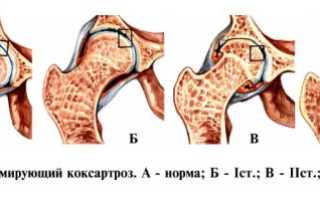
В медицинской практике различают три стадии поражения сустава при диспластическом коксартрозе, определить которые помогает рентгенографический снимок.
Первая степень
Характеризуется наличием небольших краевых остеофитов (разрастаний) по краю на поверхности суставной щели, которая начинает сужаться. При этом из симптомов, у пациента наблюдается только болезненность в области сустава после продолжительной физической нагрузки.
Вторая степень
Сужение щели становиться более значительным, из-за интенсивной деструкции на головке бедренной кости и вертлужной впадине. Реже констатируют подвывих бедренной кости. Симптомы второй стадии заболевания более характерны:
- болезненность имеет длительные временные рамки и проявляется даже в состоянии покоя;
- появляется хромота, тянущие боли в паху при ходьбе;
- амплитуда движений становиться скованной и ограниченной;
- снижается мышечная сила в бедренной зоне.
Третья степень
Суставная щель уменьшается окончательно, а костные составляющие тазобедренного сустава теряют свою форму из-за выраженных деструктивных изменений. На данной стадии, диспластический коксартроз легко диагностируется не только по рентгеновскому снимку, у больного наблюдаются:
- сильные ноющие и резкие боли постоянного характера;
- сильная хромота, а также укорочение одной конечности;
- атрофия мышц бедра, голени, ягодичной зоны.
Если диагнозом является диспластический коксартроз 3 степени, то выхода два: либо проведение операции, либо консервативный метод лечения. Очень часто прибегают к первому варианту, при котором проводят остеотомию бедренной кости с фиксацией костных фрагментов.
В случае с консервативным лечением данного заболевания применяются анальгетики и нестероидные противовоспалительные препараты. Только в данном случае их вводят внутривенным, внутримышечным способом, а также непосредственно в сам больной сустав.
Купирование боли осуществляется внутрисуставными блокадами. .
Применяются, как и в случае с коксартрозом второй степени, электрофорез, методы магнитной и лазерной терапии, лечебная физкультура. При безуспешном консервативном лечении единственным выходом для пациента остается операция эндопротезирования сустава, при котором протезом заменяются поврежденные участки. Плюсом такой операции является полное восстановление опорных функций сустава и полное исчезновение болевых ощущений, что положительно сказывается на качестве жизни пациента.
При первой и второй степени болезни лечение чаще всего назначают дома, и заключается оно, большей частью, в выполнении физических упражнений, наложении компрессов и проведении процедур массажа. Обязательным условием при лечении диспластического коксартроза дома является соблюдение всех условий врача. Ни в коем случае не следует прибегать к самолечению – оно может не давать действенного результата, а это, в свою очередь, приведет к потере драгоценного времени, необходимого для лечения.
В период обострений заболевания желательно уменьшать нагрузки на конечность с пораженным суставом. Перенос тяжестей, бег и продолжительная ходьба негативно отражается на состоянии больного. Если необходимо, можно использовать трость при ходьбе. Периодический прием анальгетиков позволит снизить боль в тазобедренном суставе.
Лечебная тактика при коксартрозе
Данная патология требует консультации хирурга и ортопеда. При дисплазии сустава консервативное лечение малоэффективно. Оно позволяет лишь замедлить разрушение тканей. Используются следующие методы лечения:
- применение медикаментов;
- массаж;
- лечебная физкультура;
- физиотерапия;
- диета;
- эндопротезирование.
Из лекарственных препаратов применяются хондропротекторы, спазмолитики, НПВС, глюкокортикоиды. В тяжелых случаях гормональные препараты нужно вводить в полость сустава. Лечение диспластического коксартроза всегда включает применение хондропротекторов. Они выпускаются в форме гелей, мазей, капсул и таблеток. Наиболее часто используются такие медикаменты, как Дона, Артра, Терафлекс, Хондроксид.
При выраженном мышечном спазме и боли можно лечиться согревающими мазями. Хороший эффект на ранних стадиях артроза дает физиотерапия. Применяются лазер, УВЧ, магнитные поля. Для улучшения трофики тканей и предупреждения анкилоза требуется гимнастика. При отсутствии эффекта от медикаментозной терапии требуется хирургическое лечение.
Наиболее часто проводятся следующие операции:
- артропластика;
- подвешивание сустава;
- протезирование;
- остеотомия.
Если больной не стал своевременно лечиться, то при 3 степени артроза требуется удаление разрушенного тазобедренного сустава. Он заменяется на протез. Данная процедура дорогостоящая, но эффективная. Она позволяет сохранить трудоспособность. Третий этап развития болезни не поддается консервативной терапии.
Прогноз при этой патологии относительно благоприятный. Риск для жизни отсутствует, но часто больные становятся инвалидами. После протезирования функция конечности восстанавливается. Такие люди вскоре могут заниматься спортом. Но все же деформирующий коксартроз на фоне дисплазии является опасным заболеванием.
OrtoCure.ru
Диспластический коксартроз (диспластический остеоартроз тазобедренного сустава) представляет собой дегенеративно-дистрофическое заболевание, поражающее тазобедренный сустав. Проявляется оно в форме разрушения суставных поверхностей головки бедренной кости и вертлужной впадины. Согласно статистике, данная патология характерна для лиц женского пола (80 % от всех случаев диагностики диспластического коксартроза). При раннем развитии болезнь имеет скрытые симптомы, но их важно обнаружить, чтобы начать лечение и не допустить прогрессирования патологии.
Диспластический коксартроз составляет 77% от общей патологии тазобедренного сустава, являясь причиной инвалидизации
Профилактические меры
Подготовить организм к любой болезни невозможно. Однако, если следовать несложным правилам по уходу за здоровьем, можно избежать серьезные болезни или травмы.
Для профилактики деформирующего артроза следует придерживаться простых советов:
- Вести активный образ жизни (заниматься спортом необязательно, достаточно регулярно ходить пешком и делать легкие упражнения дома).
- Следить за здоровьем суставов (обращать внимание на небольшие ранки и ушибы, не допускать переохлаждение).
- Не перегружать организм.
- Следить за весом.
- Включить в рацион питание больше молочного, рыбы, овощей, фруктов, каш и продуктов, содержащих желатин (холодец, желе и др.).
Как возникает болезнь
Главной причиной возникновения коксартроза является врожденное неполноценное развитие отдельных частей тазобедренного сустава. На протяжении долгого времени человек может и не знать о наличии у него этой патологии, так как симптомы проявляются неявно, а компенсаторные механизмы суставов полностью справляются с нагрузками. Но диспластический коксартроз без лечения на ранних стадиях рано или поздно начнет прогрессировать на фоне определенных обстоятельств:
- беременность и послеродовый период;
- гормональные нарушения;
- чрезмерная физическая нагрузка на сустав;
- недостаточная двигательная активность;
- различные микротравмы и травмы в тазобедренном суставе.
В результате перечисленных выше факторов происходит срыв компенсации и начинается деструкция сустава. Чаще всего диспластический коксартроз дает о себе знать в возрасте от 30 до 50 лет.
Формы
Выделяют 2 формы диспластического коксартроза: первичная и вторичная.
- Первичная. Симптомы проявляются в возрасте 40-50 лет. Болезнь развивается медленно, в течение нескольких лет. Обострения могут длиться неделями. В большинстве случаев улучшения достигаются консервативным лечением, и операция не применяется.
- Вторичная. Данная форма чаще всего развивается при врожденных патологиях тазобедренного сустава. Заболевание быстро прогрессирует. Часто врачи назначают операцию на ранней стадии развития, иногда с целью протезирования.
Виды поражения
Диспластический коксартроз разделяется на несколько групп в зависимости от локализации очага поражения тазобедренного сустава:
- повреждение верхней части сустава (данный участок больше всего подвержен нагрузкам, а значит, и дополнительному травмированию, поэтому симптомы, вроде резких болей, появляются практически сразу);
- повреждение нижней части сустава (боли несильные, развивается артроз, как правило, достаточно медленно и диагностируется чаще всего на достаточно поздних стадиях);
- повреждение центральной части сустава (чаще всего этот вид артроза быстро развивается, имеет ярко выраженные симптомы и быстро диагностируется).
Характеристика и виды
Диспластический коксартроз (деформирующий артроз) — заболевание тазобедренного сустава, при котором характерно разрушение поверхности вертлужной впадины и головки бедренной кости. В большинстве случаев эта болезнь поражает женщин в возрасте 40 лет (по статистике — 80%).
Классифицируется диспластический коксартроз по месту поражения сустава:
- Поражение верхней части головки бедренной кости (резкая боль чувствуется при тяжелой физической нагрузке, во время отдыха — утихает)
- Повреждение нижней части кости (болезнь развивается медленно, поэтому диагноз ставится уже на стадии разрушения сустава).
- Повреждение центра головки бедренной кости (заболевание быстро прогрессирует).
Степени развития и клинические проявления
Коксартроз имеет три степени развития, которые имеют разную рентгенографическую картину и симптомы:
| Степень | Что показывает рентген | Характерные симптомы |
| 1-я степень | Наличие краевых остеофитов с очагами деструкции, незначительное сужение суставной щели. | Боль в области тазобедренного сустава, которая возникает после значительных физических нагрузок (например, после интенсивной пробежки или многокилометровой прогулки). Во время отдыха дискомфорт постепенно исчезает. Изменений мышечной силы, походки и амплитуды движений не наблюдается. |
| 2-я степень | Разрастание остеофитов на вертлужной впадине и головке бедра становится активнее. Суставная щель сужена до ¼ от первоначальной высоты. Иногда отмечается подвывих бедренной кости, который возникает в результате разрастания костных элементов у нижнего края вертлужной впадины. | Боль в тазобедренном суставе носит более интенсивный характер, возникает даже при недолгой и медленной ходьбе или даже в состоянии покоя. Боль может отдаваться в бедро и паховую область. Возникает хромота. Движения ноги ограниченны, затруднительны ее отведение и ротация. Мышечная сила бедра снижается. |
| 3-я степень | Характеризуется выраженными деструктивными явлениями в тазобедренном суставе. Суставная щель исчезает, головка бедра и суставная впадина теряют свою форму и структуру. | Симптомы боли носят постоянный характер и возникают даже в ночное время. При ходьбе больной сильно хромает Мышцы ягодиц, бедра и голени атрофируются. Происходит укорочение конечности. Если процесс двухсторонний, то пациент не может ходить. |
Основы. КСС. Тазобедренный сустав. Рентгенологическое исследование тазобедренного сустава. +
Рентгенологическое исследование тазобедренного сустава.
Методы лучевой диагностики, наряду с клиническим обследованием, занимают ведущее место в выявлении заболеваний тазобедренного сустава. Наибольшее значение имеют рентгенологическое исследование (включающее обычную рентгенографию тазобедренного сустава, функциональную рентгенографию, внутрикостную флебографию), компьютерная томография (КТ), сцинтиграфия (Сц), магнитнорезонансная томография (МРТ). Рентгенологическое исследование больных с патологией тазобедренного сустава имеет важное значение для уточнения характера заболевания, определения выраженности дегенеративно-дистрофического процесса, но с обязательной оценкой состояния поясничного отдела позвоночника. При рентгенологическом исследовании больных с коксартрозом изучают каждый тазобедренный сустав в отдельности, таз с обоими тазобедренными суставами, крестцово-подвздошные сочленения и поясничный отдел позвоночника. Методика рентгенографии соответствует общепринятой. При исследовании одного тазобедренного сустава больного укладывают на спину, конечность должна быть вытянута, стопа ротирована внутрь, центрация пучка рентгеновских лучей — на область исследуемого сустава. При исследовании всего таза больной лежит на спине, конечности вытянуты и повернуты внутрь, центрация лучей — на верхний край симфиза. В ряде случаев выполняют функциональные рентгенограммы тазобедренного сустава. Так, при дисплазии с целью определения лучшей центрации головки и ее конгруэнтности по отношению к вертлужной впадине производят рентгенографию в положении максимального отведения, приведения, внутренней и наружной ротации. У больных с асептическим некрозом головки бедренной кости (АНГБК), кроме того, выполняют рентгенограммы в положении сгибания в тазобедренном суставе под углом 30-40° и 60° для определения возможности выведения из-под нагрузки зоны остеонекроза. Трактовка рентгенограмм в норме На рисунках 1 и 2 представлены нормальные соотношения между головкой бедренной кости и вертлужной впадиной в прямой и боковой проекциях. Головка бедренной кости проецируется кнутри от перпендикуляра, опущенного от края вертлужной впадины. Если перпендикуляр пересекает головку, то можно предположить наличие ее недопокрытия вследствие ацетабулярной дисплазии.
Рис. 1. Схема рентгенограммы здорового тазобедренного сустава: 1 — «фигура слезы»; 2 — ямка вертлужной впадины; 3 — крыша вертлужной впадины; 4 — передний и 5 — задний края вертлужной впадины; 6 — «фигура полумесяца» (дно седалищно-суставной борозды); 7 — головка бедра; 8 — рентгеновская суставная щель тазобедренного сустава; 9 — шейка бедра; 10 — большой вертел; 11 — малый вертел; 12 — запирательное отверстие; 13 — межвертельный гребень; 14 — передненижняя ость подвздошной кости; 15 — вертельная ямка; 16 — симфиз; 17 — верхнепередняя ость подвздошной кости; 18 — медиальная ость; 19 — латеральная поверхность бедра; 20 — седалищный бугор; 21 — апофиз седалищного бугра; 22 — линия Шентона; 23 — апофиз гребня подвздошной кости (из руководства Майковой-Строгановой B.C., Рохлина Д.Г., 1957).
Рис. 2. Схема боковой рентгенограммы тазобедренного сустава: 1 — симфиз; 2 — шейка бедра; 3 — головка бедра; 3 а — рентгеновская суставная щель; 4 — седалищный бугор; 5 — малый вертел; 6 — задняя поверхность бедренной кости; 7 — большой вертел; 8 — передняя поверхность бедренной кости (из руководства Майковой- Строгановой B.C., Рохлина Д.Г., 1957).
Рис. 3. Задняя часть фронтального распила вертлужной впадины: 1 — «фигура слезы»; 2 — ямка вертлужной впадины; 2а — кортикальный слой ямки; 3 — полулунная поверхность; 4 — кортикальный слой в области крыши вертлужной впадины; 5 — конусообразное просветление (из руководства Майковой-Строгановой B.C.. Рохлина Д.Г., 1957).
Смещение головки кнутри от линии вызвано либо ее протрузией (при ревматоидном артрите), либо переломом дна вертлужной впадины. Линия Шентона (продолжение линии нижнего края шейки бедренной кости в линию нижнего края лонной) дугообразна, ее прерывистость обусловлена подвывихом головки бедренной кости. Фигура полумесяца накладывается на нижне-медиальный квадрант головки. Заслуживают внимание плавный переход крыши вертлужной впадины и различие в толщине кортикального слоя в этих участках. В норме крыша вертлужной впадины является ее наиболее нагружаемой частью и располагается горизонтально. Краниолатеральная инклинация крыши вертлужной впадины является признаком ацетабулярной дисплазии, краниомедиальная инклинация встречается у больных с ревматоидным артритом и последствиями перелома дна вертлужной впадины. Передний и задний края вертлужной впадины проецируются отдельно друг от друга. При анализе вертлужной впадины необходимо отличать проекцию ее дна от проекции ее краев. Дно вертлужной впадины определяется обычно как уплощенный полукруг и состоит из ямки и крыши вертлужной впадины. Края вертлужной впадины представлены передним и задним контурами. «Фигура слезы» (1) является рентгенологическим отражением передней части тела седалищной кости и дна вертлужной впадины и хорошо визуализируется на всех переднезадних рентгенограммах.
Латеральный контур «фигуры слезы» одновременно является дном вертлужной впадины в области ее ямки (2), он обычно плавно переходит в крышу вертлужной впадины (3), соответствующую суставной поверхности. Обращает на себя внимание разница в толщине кортикального слоя этих участков. В то время как компактный слой ямки едва достигает 1 мм, компактный слой крыши представляется значительно более широким и равным нескольким миллиметрам. Рисунок 3 сделан с задней части фронтального распила безымянной кости и иллюстрирует анатомический субстрат приведенных выше рентгеновских деталей. Большая толщина кортикального слоя полулунной поверхности по сравнению с ямкой является выражением общей для всего скелета закономерности, т.к. нагружаемой частью является лишь полулунная поверхность. При патологических процессах рентгеноанатомические соотношения протяженности и толщины кортикальных слоев в этих участках изменяются. Передний и задний края вертлужной впадины проецируются отдельно друг от друга. Передний край является продолжением нижнего края верхней ветви лонной кости и хорошо прослеживается по направлению к верхнему краю вертлужной впадины. Иногда они сливаются друг с другом, что бывает при большом наклоне таза кпереди. Контуры головки бедренной кости всегда четкие и гладкие. При умеренной ротации стопы кнаружи в медиальном квадранте головки определяется ямочка в виде небольшого углубления с неровными краями (это место прикрепления круглой связки и ошибочно принимать его за очаг деструкции). Погружение головки в суставную впадину наполовину характеризует нормальные соотношения в суставе. При этих условиях между головкой бедренной кости и проекцией дна вертлужной впадины определяется дугообразное просветление (рис. 3), которое соответствует рентгеновской суставной щели. Пространство между ямкой вертлужной впадины и медиальной частью головки не есть рентгеновская суставная щель, так как они не являются сочленяющимися нагружаемыми поверхностями. В норме ширина рентгеновской щели при вытянутой конечности не одинакова на всем протяжении. В наружном отделе у взрослого человека она представляется более широкой, чем внутренняя ее часть. При отведении бедра рентгеновская суставная щель одинакова на всем протяжении. Существуют три качественных признака, характеризующих на рентгенограммах у взрослых нормальные соотношения между головкой бедренной кости и суставной впадиной в тазобедренном суставе: а) головка бедренной кости располагается кнутри от перпендикуляра, опущенного от наружного края вертлужной впадины; б) линия Шентона, проводимая по внутреннему краю шейки бедренной кости к верхнему краю запирательного отверстия, дугообразна; в) «фигура полумесяца» проекционно накладывается на нижнемедиальный квадрант головки бедра. Кроме того, существуют количественные показатели рентгеноанатомических взаимоотношений в тазобедренном суставе, характеризующие его стабильность (рис. 4):
- угол вертикального наклона вертлужной впадины (УВИ), который образуется линией, идущей от края крыши вертлужной впадины до нижнего контура «фигуры слезы» и линией, соединяющей «фигуры слезы» с обеих сторон (у взрослых этот угол равен в среднем 42°);
- шеечно-диафизарный угол (ШДУ), который определяется между линией, соединяющей центр головки с серединой шейки бедра, и прямой, проходящей через середину диэфиза бедренной кости (у взрослых ШДУ составляет 126°);
- угол вертикального соответствия (УВС), который образуется между линиями, соединяющими края вертлужной впадины и центр головки бедренной кости с серединой шейки бедренной кости; величина угла составляет от 70° до 90°;
- угол Виберга (Wiberg) формируется между линией, идущей от центра головки бедренной кости к наружному краю вертлужной впадины, и перпендикуляром, восстановленным из центра головки (в норме у взрослых этот угол должен быть более 20°);
- степень покрытия головки бедренной кости (СПГ) — отношение между поперечным размером головки бедренной кости и расстоянием от внутреннего края головки бедра до наружного края вертлужной впадины.
Рис. 4. Рентгенологические критерии, характеризующие стабильность тазобедренного сустава: 1 — угол вертикального наклона вертлужной впадины; 2 — шеечно-диафизарный угол; 3 — угол вертикального соответствия; 4 — угол Виберга; а/в — степень покрытия головки бедренной кости.
Зная нормальные взаимоотношения костей, образующих тазобедренный сустав, рассмотрим общие признаки наиболее характерных заболеваний — деформирующего артроза и артрита тазобедренного сустава. На рисунке 5 представлена типичная рентгенологическая картина деформирующего артроза тазобедренного сустава.
Рис. 5. Схема рентгенограммы тазобедренного сустава больной с деформирующим артрозом. Имеются следующие рентгенологические проявления заболевания сустава: медиальный квадрант головки располагается латеральнее «фигуры полумесяца»: нарушение линии Шентона (что формирует картину подвывиха головки); утолщение кортикального слоя и клювовидное разрастание крыши вертлужной впадины (оссификат хрящевой губы); деформация головки бедренной кости и сужение рентгенологической суставной щели (из руководства Майковой-Строгановой B.C., Рохлина Д.Г., 1957).
Основные признаки коксартроза:
- ненормальные соотношения между головкой бедренной кости и суставной впадиной;
- медиальный квадрант головки располагается латеральнее «фигуры полумесяца» (картина подвывиха);
- признаки нарушения нормальных соотношений протяженности крыши и ямки вертлужной впадины;
- крыша вертлужной впадины черепицеобразно нависает над ямкой, образуя подобие клюва;
- кортикальный слой в крыше вертлужной впадины значительно утолщен;
- рентгеновская суставная щель превышает норму и снижена в высоту за счет уменьшения хрящевого слоя.
Для коксартроза характерно также развитие оссификатов,которыекомпенсаторно увеличивают протяженность суставной щели, уменьшают нагрузку на единицу площади суставных поверхностей. Типичной локализаций оссификатов являются: наружный край вертлужной впадины на месте прикрепления хрящевой губы, нижний отдел в области вырезки вертлужной впадины и ее дно, нижний и верхний края головки бедренной кости. Выраженность дегенеративно-дистрофических изменений в тазобедренном суставе и их индексная оценка представлены в таблице.
Индексная оценка рентгенологических данных при коксартрозе
Суставная щель Состояние костной ткани Нет изменений5Не изменена5Незначительное сужение4Подчеркнутость субхондральной пластинки, склероз костной ткани на наиболее нагружаемых участках4Умеренное сужение (более половины нормальной)3Небольшое разрастание костной ткани по краю суставного хряща3Значительное сужение (менее половины нормальной), деформация суставной щели2Выраженный склероз субхондральных пластинок, значительные разрастания костной ткани2Прерывистость суставной щели, увеличение ее размеров за счет расширения боковых отделов1Неровность контуров кости, более значительные разрастания кости по ее краю1Резкое сужение и деформация суставной щели, прерывистость ее контуров0Значительные изменения структуры кости, резкая подчеркнутость субхондральных пластинок, обширное разрастание кости0
На рисунке 6 представлена схема типичной картины последствий перенесенного артрита (как правило, ревматоидного) тазобедренного сустава. Имеется нарушение нормальных соотношений в тазобедренном суставе в обратном обычному подвывиху направлении, а именно: слишком большое погружение головки в вертлужную впадину — тело седалищной кости в области «фигуры слезы» резко истончено и продавлено внутрь, часть дна вертлужной впадины проецируется кнутри от пограничной линии. При этом «фигура полумесяца» накладывается не на медиальный квадрант головки, а на более латеральный ее отдел. Наблюдаются резкое сужение рентгенологической суставной щели, остеопороз головки бедренной кости, краевые оссификаты головки на месте ее контакта с краями вертлужной впадины.
Рис. 6. Схема рентгенограммы тазобедренного сустава с признаками протрузионного коксартроза: 1 — крыша вертлужной впадины; 2 — дорсальная часть внутренней стенки малого таза в области тел подвздошной и седалищной костей; 3 — ость седалищной кости; 4 — пограничная линия; 5 — «фигура слезы»; 6 — «фигура полумесяца» (дно седалищно-суставной борозды); 7 — головка бедренной кости; 8 — шейка бедренной кости (из руководства Майковой-Строгановой B.C., Рохлина Д.Г., 1957).
Рентгенологические изменения в зависимости от этиологии коксартроза
Как известно, коксартроз является полиэтиологическим заболеванием — в основе его могут лежать различные причины, приводящие к дегенеративно-дистрофическому изменению в суставе. В большинстве случаев заболевания, вызывающие артроз, имеют специфическую рентгенологическую картину и не представляют трудностей для диагностики. Рентгенологическая картина при коксартрозе диспластической этиологии
При деформирующем артрозе, развившемся на почве дисплазии тазобедренного сустава, оценивают следующие рентгенологические показатели: характеризующие вертлужную впадину: состояние крыши и самой впадины; угол наклона плоскости входа во впадину (УВН); относящиеся к проксимальному отделу бедренной кости (шеечно-диафизарный угол); признаки соотношения вертлужной впадины и головки бедренной кости: а) угол Виберга; б) линия Шентона; в) угол вертикального соответствия; г) степень покрытия головки бедренной кости.
Рис. 7. Рентгенограмма больной с двусторонней дисплазией тазобедренных суставов. Кранеолатеральная инклинация вертлужных впадин, недопокрытие головок бедренных костей. Начальные признаки коксартроза: субхоидральный склероз крыши вертлужной впадины, незначительное сужение суставной щели.
При деформирующем артрозе, развившемся на почве дисплазии тазобедренного сустава, оценивают следующие рентгенологические показатели: характеризующие вертлужную впадину: состояние крыши и самой впадины; угол наклона плоскости входа во впадину (УВН); относящиеся к проксимальному отделу бедренной кости (шеечно-диафизарный угол); признаки соотношения вертлужной впадины и головки бедренной кости: а) угол Виберга; б) линия Шентона; в) угол вертикального соответствия; г) степень покрытия головки бедренной кости.
Рентгенологическая картина диспластического коксартроза зависит от выраженности анатомических изменений (различают вывих, подвывих и дисплазию) и стадии заболевания. На ранних стадиях превалируют признаки анатомических нарушений в суставе: вертлужная впадина обычно плоская со скошенной крышей (т.н. краниолатеральная инклинация крыши вертлужной впадины), УВН больше нормы (рис. 7). Ацетабулярная дисплазия чаще всего сочетается с coxa valga и избыточной антеверсией шейки бедренной кости, что приводит к перегрузке переднего отдела сустава, растяжению капсулы. Нестабильность тазобедренного сустава определяется по уменьшенному углу Виберга (диагностическое значение имеет угол менее 20°), нарушению линии Шентона, недопокрытию головки бедренной кости. Неблагоприятное, с точки зрения биомеханики, распределение нагрузок в суставе вызывает постоянное смещение головки вверх и латерально, избыточное давление на ограниченный участок вертлужной впадины и головки бедренной кости. В результате этого, с одной стороны, происходит развитие кист на месте концентрации напряжения (как правило, это симметричные участки в головке и крыше вертлужной впадины), с другой, развиваются оссификаты на месте постоянного напряжения капсулы сустава — в области прикрепления хрящевой губы к краю вертлужной впадины и нижнего отдела головки бедренной кости и вертлужной впадины. При дальнейшей нагрузке происходит постепенная деформация головки бедренной кости; она смещается вверх, ротируется кнаружи и приводится, что клинически соответствует развитию стойкой сгибательно-приводящей контрактуры сустава (рис. 8). Существуют различные классификации диспластического коксартроза с позиций эндопротезирования тсзобедренного сустава. Мы в своей практике пользуемся классификацией Crowe, в основу которой положена степень смещения головки бедренной кости относительно вертлужной впадины: 1 степень — нижний край головки смещен вверх относительно нижнего края ВВ на 50% размера самой головки; 2 степень — смещение головки составляет 50 — 75%; 3 степень — 75 — 100% и 4 степень — более 100%. Отличительной особенностью анатомического строения ВВ при 3-4 степени дисплазии (к ранее перечисленным) является недоразвитие ВВ, которая имеет треугольную форму и малые размеры.
Рис. 8. Рентгенограмма больного с двухсторонним диспластическим коксартрозом III ст. Деформация и подвывих головок бедренных костей, резкое сужение суставных щелей, остеофиты нижних полюсов вертлужных впадин и головок бедренных костей, остеосклероз нагружаемых отделов крыши вертлужной впадины.
Рентгенологическая картина при коксартрозе на почве перенесенной болезни Легга-Кальве-Пертеса и эпифизиолиза головки бедренной кости В основе болезни Пертеса лежит остеохондропатия головки бедренной кости, что изначально приводит к ее деформации. При эпифизеолизе головки бедренной кости происходит смещение эпифиза по отношению к метафизу по линии роста по направлению вниз и кзади. Различают четыре степени смещения эпифиза. В результате остеохондропатии головки бедренной кости и эпифизиолиза развивается деформация головки бедра, которая увеличивается в размерах и становится грибовидной. Шейка бедра резко укорачивается и расширяется, образуется coxa vara, большой вертел приближается к вертлужной впадине, а нередко располагается настолько близко, что препятствует отведению ноги. Изменения в вертлужной впадине носят вторичный характер и связаны с развитием деформирующего артроза из-за дисконгруэнтности сустава: как правило, вертлужная впадина мелкая, наклонена вверх и кнаружи (рис. 9).
Рис. 9. Рентгенограммы больной с коксартрозом на почве перенесенной болезни Легга-Кальве-Пертеса: а — в возрасте 22 лет; б — 49 лет. Уплощение головки бедренной кости и вертлужной впадииы, короткая шейка, высокое стояние большого вертела, сужение рентгенологической суставной щели, краниолатеральиая инклинация вертлужной впадины.
Рентгенологическая картина при асептическом некрозе головки бедренной кости
Рентгенодиагностика асептического некроза головки бедренной кости основывается на двух фундаментальных концепциях.
- Стандартные рентгенограммы отражают только состояние минерального состава костной ткани. Ишемия кости не имеет специфических рентгенологических проявлений, и нормальная рентгенограмма еще не означает, что костная ткань здорова. Стандартная рентгенограмма не может помочь в ранней диагностике, когда еще нет признаков остеонекроза. Появление видимых на рентгенограммах изменений связано с реакцией костной ткани на ишемию.
- Некроз костной ткани является конечным результатом тяжелой и длительной ишемии. Это предполагает такое первичное состояние, которое не фиксируется на рентгенограммах.
Асептический некроз головки бедренной кости может быть связан как с травмой сустава, так и иметь нетравматическую природу. Известно, что применение кортикостероидов, цитостатиков, алкоголя, а также гиперуремия, декомпрессионная и серповидно-клеточная болезни приводят к развитию асептического некроза головки бедренной кости. Посттравматический асептический некроз головки бедренной кости чаще всего развивается при переломах шейки бедренной кости, вывихах бедра и переломах вертлужной впадины, при хронической перегрузке и травмах головки бедренной кости. Остеонекроз головки бедренной кости проходит в своем развитии последовательно несколько стадий. Ранние стадии асептического некроза головки бедренной кости у людей можно различить очень редко. При экспериментально вызванном аваскулярном некрозе первые гистологические признаки ишемического повреждения наблюдаются в костном мозге, через 2-4 дня происходит гибель клеточных элементов. Спустя несколько недель на месте некротизированных остеоцитов образуются полости (лакуны). Начальной фазой репарации при экспериментальном ишемическом некрозе является врастание в некротический костный мозг капилляров и малодифференцированных мезенхимальных клеток. Остеобласты образуют новую костную ткань на поверхности некротизированных трабекул. Патогенез нетравматического асептического некроза головки бедренной кости до конца не ясен. Если принять за основу сосудистый фактор в развитии остеонекроза, теория должна объяснить субхондральную локализацию первичного повреждения и вовлечение в процесс различных участков костной ткани. Под воздействием различных причин (алкоголь, кортикостероиды и др.) происходит перерождение красного костного мозга в желтый с образованием крупных клеток. Это приводит к нарушению местного кровотока за счет сдавления сосудов, увеличению внутрикостного давления, снижению парциального напряжения кислорода, что вызывает ишемию и повреждение остеоцитов. Продукты (ферментативные) погибших клеток могут вызывать местное экссудативное воспаление, что еще больше повышает внутрикостное давление и усугубляет трофику костной ткани. В развитии деформации немалое значение имеет контактное давление между суставными поверхностями. Головка бедренной кости испытывает давление в двух направлениях: перпендикулярно к суставной поверхности и параллельно ей. Градиент давлений образует силы растяжения, в основном в хряще, идущие в латеромедиальном направлении. Установлено, что усилия растяжения в коллагеновых волокнах превышают давление напряжения в 12 раз. Если имеется полная конгруэнтность суставных поверхностей, то давление будет распространяться равномерно по всей сфере. При отсутствии симметрии образуются зоны концентраций напряжения с пиком в центре нагрузки, передающиеся на подлежащие ткани. Зона наивысшего давления в различных положениях соответствует передневерхнему сегменту головки бедра. Прогрессирование остеонекроза обусловлено частичной реваскуляризацией инфарктного участка, смешением новообразования кости и ее резорбции остеокластами, а также повторными сосудистыми нарушениями в костной ткани головки бедра. Динамическое наблюдение за головкой бедренной кости с нарушенным кровоснабжением выявило выраженный полиморфизм морфологических проявлений заболевания: имеются участки, где ишемия костной ткани разрешается без некроза, в других случаях развивается типичный остеонекроз, нередко сосуществующий с репарацией кости. Наибольшее распространение получила следующая классификация стадий развития асептического некроза головки бедренной кости. 0 стадия: отсутствие каких-либо рентгенологических и клинических признаков. Эта стадия может быть определена при поражении контралатерального сустава (нередко асептический некроз головки бедренной кости имеет двустороннее поражение) по данным МРТ. 1 стадия: клинические признаки заболевания (боль обусловлена прогрессированием ишемии костного мозга и подъемом внутрикостного давления) при отсутствии рентгенологических проявлений. Эта стадия определяется при сцинтиграфии и МРТ. 2 стадия: прогрессирование остеонекроза с образованием участков склероза и (или) кист в субхондральном отделе головки бедренной кости. Описаны три формы проявления 2 стадии АНГБК: диффузный остеопороз; склеротическая форма; смешанная — склеротически-остеопоротическая. Склеротические изменения следуют за остеолизом или остеопорозом и связаны с удалением старой кости и замещением ее новой тканью. К ранним рентгенологическим признакам относится наличие очагов разрежения в субхондральных отделах округлой или овальной формы со склерозированными контурами размером от 0,5×0,5 до 4×1 см. Важное значение для диагностики этой и последующих стадий асептического некроза головки бедренной кости имеет КТ (см. ниже). 3 стадия: развивается классический признак асептического некроза головки бедренной кости — импрессионный перелом субхондральной кости с формированием зоны коллапса. Наиболее типичная локализация участка остеонекроза — пере- дневерхний сегмент головки бедренной кости. 4 стадия: коллапс субхондральной кости и деформация суставной поверхности без сужения суставной щели. В свою очередь, в 3 и 4 стадиях асептического некроза головки бедренной кости выделяют три степени поражения головки бедра: А (легкая) — поражение менее 15% поверхности и уплощение менее 2 мм; В (средняя) — поражение 15-30% и уплощение головки 2-4 мм; С (тяжелая) — поражение более 30% и уплощение более 4 мм. 5 стадия: терминальная фаза некротического процесса. Характеризуется прогрессирующей потерей суставного хряща и развитием остеофитов вертлужной впадины, сужением суставной щели. Репаративная фаза процесса может в достаточной мере восстановить структуру кости при соответствующих условиях. Суставной хрящ, питающийся за счет синовиальной жидкости, длительное время сохраняет свою жизнеспособность, несмотря на нарушение конгруэнтности. Рентгенограммы больных с различными стадиями асептического некроза головки бедренной кости представлены на рисунке 10.
Рис. 10. Рентгенограммы больных с различными стадиями асептического некроза головки бедренной кости: а — начальная стадия аваскулярного некроза: отсутствие рентгенологических признаков; б — остеолиз костной ткани верхнего сегмента головки бедренной кости без признаков ее импрессии и деформации; в — рентгенологическая картина сходна со 2 стадией, но имеются начальные признаки коллапса; г — типичная картина асептического некроза головки бедренной кости: импрессионный перелом субхондральной кости с формированием зоны коллапса в наиболее нагружаемом сегменте головки бедренной кости; д — поздняя стадия остеонекроза: разрушение верхнего сегмента головки бедренной кости, кистозные изменения сохранившейся части головки и шейки бедра, деформация вертлужной впадины, резкое сужение суставной щели.
Наряду с разделением остеонекроза по стадиям, выделяют четыре формы: периферическую (поражение субхондрального отдела головки), которая наблюдается в 9-10%; центральную (образование зоны некроза в центре головки), встречается в 2%; сегментарную (конусообразный очаг в области верхнего или передневерхнего полюса головки), наблюдается наиболее часто — в 46 — 48%; тотальное поражение всей головки бывает в 40 — 42% наблюдений. Рентгенологическая картина при коксартрозе воспалительной этиологии
Рис. 11. Рентгенограмма больного с двусторонним ревматоидным артритом тазобедренных суставов. Резкое сужение суставной щели, остеопороз вертлужной впадины и головки бедренной кости.
В клинической практике ортопедам чаще всего приходится сталкиваться с последствиями перенесенного ревматоидного артрита тазобедренного сустава. Нарушение костной структуры сустава можно обнаружить при рентгенологическом исследовании через 3-4 месяца от начала заболевания, причем ранним признаком является субхондральный остеопороз эпифиза. Различают несколько причин развития остеопороза: снижение физической нагрузки, ухудшение микроциркуляции вследствие иммунопатологических нарушений и снижения обменных процессов, изменение содержания гормонов, регулирующих функциональную активность фибробластов и кальциевого обмена. Одновременно с костной поражается и хрящевая ткань, свидетельством чего является сужение суставной щели. В эпифизах нередко выявляются костные кисты, которые появляются вследствие развития микроваскулита с последующим некрозом отдельных костных участков. Выраженный остеопороз и особенно наличие крупных субхондральных кист способствуют возникновению узурации вертлужной впадины и головки бедренной кости различной величины.
В поздней стадии заболевания наблюдается деформация головки бедренной кости и вертлужной впадины, причем нередко с развитием протрузионного коксартроза, костными разрастаниями по периферии суставных поверхностей (рис. 11). Рентгенологическая картина коксартроза травматической этиологии зависит от характера перенесенной травмы и эффективности проведенного лечения. Дегенеративно-дистрофические поражения сустава условно можно разделить на первичные, связанные с тяжестью травмы, и выраженными сосудистыми изменениями в головке бедренной кости; вторичные, обусловленные нарушением конгруэнтности сустава при остаточной деформации суставных поверхностей, и смешанного гене- за, сочетающего оба вышеназванных фактора. Первичные нарушения микроциркуляции наиболее часто проявляются развитием асептического некроза головки бедренной кости даже в случае отсутствия видимых травматических повреждений. Деформирующий артроз после переломов вертлужной впадины обусловлен нарушением конгруэнтности тазобедренного сустава. Примером такого осложнения может служить коксартроз после перелома вертлужной впадины с вывихом бедра. Наиболее типичными являются следующие варианты посттравматических нарушений: 1) перелом передней колонны и дна вертлужной впадины с развитием протрузии головки бедренной кости; 2) перелом задней колонны с задним подвывихом головки бедра; 3) перелом заднего края вертлужной впадины с задневерхним вывихом головки бедренной кости. Кроме того, встречаются и комбинированные повреждения передних и задних отделов вертлужной впадины. Р.М. Тихилов, В.М. Шаповалов РНИИТО им. Р.Р. Вредена, СПб
Диагностика
Диагностика коксартроза проводится на основании клинического обследования и рентгенографии пораженного тазобедренного сустава. Инструментальное обследование позволяет выставить степень заболевания, выбрать лечение (хирургическое или консервативное).
Чаще всего достаточно рентгенографии и ультразвуковой диагностики. Эти методы исследования тазобедренного сустава позволяют определить смещение головки бедренной кости, наклон вертлужной впадины, обнаружить скошенность и уплощение вертлужной впадины, а также измерить расширение шеечно-диафизарного угла и узнать степень развития болезни.
В некоторых случаях для подтверждения диагноза пациент будет отправлен на биохимический анализ крови — при наличии диспластического коксартроза у пациентов отмечается повышение СОЭ, глобулинов, иммуноглобулинов и серомукоида. В тяжелых случаях для более точного исследования состояния сустава может понадобиться магниторезонансная или компьютерная томография.
Признаки
Ключевой признак развития болезни — болевые ощущения и скованность сустава во время интенсивных или резких движений: при поднятии тяжестей, приседаниях, неудачных поворотах тела, быстрой ходьбе и беге. Во время отдыха боль стихает.
Затем к этим симптомам присоединяются:
- слабость в ноге, ощущение онемения;
- больная нога ограничивается в движениях;
- боль начинает отдавать в пах, нижнюю часть бедра;
- со временем больной сустав начинает хрустеть при движении;
- появляется небольшое прихрамывание.
Без своевременного лечения болезнь будет прогрессировать и вызовет следующие осложнения:
- боли в ноге становятся хроническими, не проходят ночью;
- смещается центр тяжести, ухудшается осанка, развивается остеохондроз;
- больная нога незаметно укорачивается;
- человек не может обходиться при ходьбе без опоры.
В запущенном состоянии боль распространяется на всю область бедра до колена. В некоторых случаях колено может болеть гораздо сильнее, и это затрудняет правильную постановку диагноза. Назначается лечение коленного сустава, в то время как состояние тазобедренного стремительно ухудшается.
Особенности терапии
Лечение остеоартроза тазобедренного сустава — длительный и сложный процесс
Лечение диспластического остеоартроза тазобедренного сустава должно быть комплексным и длительным. При первой и второй степени коксартроза показана консервативная терапия. Лечение третьей степени происходит только хирургически.
Консервативная терапия включает:
- Прием хондропротекторов (для восстановления структуры хряща).
- Прием нестероидных противовоспалительных препаратов.
- Прием спазмолитиков.
- Внутрисуставные инъекции гормональных препаратов (только для 3-й стадии).
- Физиотерапевтическое лечение.
- Оздоровительная гимнастика.
- Массаж.
- Специальная диета.
Необходимо помнить, что лечение остеоартроза тазобедренного сустава это длительный и сложный процесс, требующий терпения и усилий как от пациента, так и от врача. Консервативная терапия может замедлить прогрессирование патологии и улучшить качество жизни больного.
Хирургическое лечение используется на запущенной стадии диспластического коксартроза и на более ранних стадиях, если консервативная терапия не дает никаких результатов. Выполняют следующие операции:
- остеотомия;
- артропластика;
- «подвешивание» сустава по Фоссу.
Чаще всего при запущенном диспластическом коксартрозе необходимо эндопротезирование тазобедренного сустава — удаление разрушенного ТБС и установка вместо него искусственного аналога. Изготавливают протез из пластмассы повышенной прочности, стали или керамики. Диспластический коксартроз — это серьезное заболевание, которое способно привести к инвалидности пациента. Поэтому очень важны своевременная диагностика и лечение в зависимости от выявленных причин болезни.
ProKoksartroz.ru
Диспластический коксартроз – это заболевание дегенеративно-дистрофической природы, которое поражает тазобедренный сустав. Проявляется недуг разрушением суставных поверхностей вертлужной впадины и головки бедренной кости.
Медицинская статистика показывает, что эта патология имеет гендерный характер и поражает женщин.
Практически 80 процентов всех случаев болезни приходится на пациентов женского пола. Если диспластический коксартроз только начался, то, как правило, симптомов он не дает.
Однако именно в это время следует начать лечение, что поможет не допустить развития патологического состояния.
Дисплазия ТБС
Что такое дисплазия, почему она возникает и всегда ли приводит к развитию диспластического коксартроза тазобедренного сустава? Дисплазией называют неправильное формирование какого-либо органа в процессе внутриутробного развития и в постнатальном (послеродовом) периоде.
Причины
Причины и факторы риска дисплазии тазобедренного сустава:
- неблагоприятная наследственность;
- беременность, осложненная токсикозом, маловодием, тазовым предлежанием или поперечным положением, крупным плодом;
- гинекологические проблемы в анамнезе, аномалии строения матки;
- медикаментозная коррекция беременности, перенесенные во время вынашивания ребенка инфекционные заболевания;
- расслабление связок ТБС плода прогестероном, который вырабатывается перед родами для повышения эластичности связок таза роженицы.
Иногда вывих бедра происходит в процессе родов, но предпосылки для этого закладываются в процессе внутриутробного развития. Выше риск, если роды первые, ребенок – девочка. Отмечается связь заболевания с неблагоприятной экологией, традициями тугого пеленания.
Формы и степени
Q65 – это соответствующий дисплазии тазобедренного сустава код по МКБ-10, в классификации используется термин «врожденная деформация бедра». В разных подрубриках этой рубрики рассматривают односторонний, двусторонний, неуточненный вывих и подвывих, а также предрасположенность к ним (неустойчивое бедро). В отдельной подрубрике сгруппированы другие деформации бедра – вальгусное и варусное положение, смещение шейки кпереди, дисплазия вертлужной впадины. В ортопедической практике принято выделять такие формы дисплазии ТБС:
- ацетабулярная (вертлужной впадины) – впадина плоская, скошенная;
- проксимального отдела бедренной кости – угол между ее центральным отделом и шейкой (шеечно-диафизарный) больше или меньше нормы;
- ротационные – нарушение центрации головки бедра относительно вертлужной впадины.
Существует 3 степени дисплазии:
- предвывих – бедро не смещено, но развитие сустава не соответствует норме;
- подвывих – головка бедра смещена, но не выходит за пределы вертлужной впадины;
- вывих – головка бедра выходит из суставной впадины. В зависимости от того, куда она смещается, выделяют несколько форм врожденного вывиха.
Как пограничное состояние между нормой и дисплазией рассматривают незрелость сустава. Дети с незрелым ТБС входят в группу риска и нуждаются в ортопедическом лечении для профилактики постнатальной дисплазии.
Лечение и прогноз
При незрелости ТБС и легкой дисплазии показано широкое пеленание, при более тяжелой дисплазии – использование ортопедических средств. Также выполняется специальная гимнастика, массаж ягодичных мышц. Этих мер обычно достаточно для коррекции предвывиха и подвывиха, а иногда и вывиха. В тяжелых случаях вывих приходится вправлять с последующим наложением кокситной гипсовой повязки (ножки сгибаются под прямым углом и отводятся в стороны). Если вывих не удается вправить закрытым способом, прибегают к хирургическому вмешательству и открытому вправлению. Если имеются значительные отклонения от нормы в строении костей, и эти аномалии не исчезают по мере взросления ребенка, показана остеотомия – хирургическая коррекция формы кости.
Ранней диагностике дисплазий тазобедренного сустава уделяется большое внимание, нередко детские ортопеды перестраховываются и ставят этот диагноз детям с незрелым суставом. При предвывихе и подвывихе прогноз достаточно благоприятный, эти степени дисплазии удается скорректировать консервативным путем. Если при вывихе не была проведена хирургическая операция, или вмешательство оказалось недостаточно эффективным, формируется диспластический сустав. Со временем это приводит к нарушению функций больной ноги:
- нарушена конгруэнтность суставных поверхностей, площадь их соприкосновения меньше нормы;
- возрастает нагрузка на суставную впадину;
- повышенная нагрузка приводит к ускоренному износу суставного хряща
- сустав нестабилен, дисплазия вертлужной впадины обычно сопровождается его гипермобильностью.
К неблагоприятным исходам врожденного вывиха бедра относятся формирование ложного сустава (неоартроза) и диспластический коксартроз тазобедренного сустава.
Почему возникает болезнь?
Основная причина возникновения коксартроза бедра врожденное недоразвитие отдельных участков тазобедренного сустава. В течение долгих лет пациент даже не подозревает о наличие заболевания, так как симптомы бывают размыты.
При этом компенсаторный механизм суставов вполне способен в полной мере справляться с ежедневными нагрузками. Коварность болезни в том, что при наличии благоприятных условий она начинает активно прогрессировать.
К таким относят:
- период беременности и грудного вскармливания;
- гормональные нарушения;
- слишком высокую физическую нагрузку на сустав;
- всевозможные микротравмы тазобедренного сустава;
- низкую двигательную активность.
Названные факторы приводят к срыву компенсации и деструкции сустава. Зачастую патологические изменения тазобедренного сустава проявляются в возрасте женщины от 30 до 50 лет.
Виды заболевания
Диспластический коксартроз тазобедренного сустава имеет несколько разновидностей в зависимости от того, в каком месте локализован очаг воспаления:
Классификация диспластического коксартроза осуществляется в зависимости от места локализации дистрофического процесса:
- Верхняя часть сустава – повреждение происходит из-за самых больших нагрузок на данный участок сочленения, что приводит к частому и повторному травмированию. Первые симптомы – острые боли, которые начинаются сразу при первых изменениях в суставе.
- Центральная часть сустава – патологические проявления данного вида коксартроза, выдают себя ярко выраженными симптомами, что позволяет диагностировать болезнь на более ранних сроках.
- Нижняя часть сустава – один из наиболее скрыто текущих видов данного недуга. Симптомы переменчивы и не выражены, боль слабая. Диспластический коксартроз нижней части сустава диагностируется сложнее всего, поэтому и лечение его трудное и длительное.
Виды, степени, проявления суставных поражений
Диспластический коксартроз принято разделять на группы. Это зависит от локализации очага воспалительного процесса:
- нарушения в верхней части тазобедренного сустава. Именно этот участок скелета подвержен перегрузкам, что означает высокую вероятность дополнительного травмирования. По этой причине резкая боль проявляется практически сразу;
- повреждения нижней части сустава. Боль в этом месте незначительная. Артроз развивается медленно, а выявляют его, как правило, в самый последний момент, когда лечение препаратами не эффективно;
- повреждения центральной части тазобедренного сустава. Обычно этот вид болезни развивается стремительно, характеризуется яркой симптоматикой и диагностируется без проблем.
Что касается стадий коксартроза, то их существует три. Они различаются разными симптомами и рентгенологической картиной.
Для первой степени присуще наличие краевых костных наростов с очагами разрушения. Наблюдается несущественное сужение суставной щели. Пациент в это время ощущает болевой синдром в области бедра.
Боль возникает после небольшой физической нагрузки (например, после длительной прогулки, бега). Примечательно, что на этом этапе после отдыха болезненность постепенно проходит. Также не наблюдается изменений мышечной силы, амплитуды движений и походки.
На втором этапе коксартроза отмечается разрастание остеофитов тазобедренного сустава на головке бедренной кости и вертлужной впадине. Суставная щель сужается на четверть от своей изначальной высоты. Иногда может происходить подвывих бедренной кости, возникающий после разрастания костных наростов на нижнем крае вертлужной впадины.
Симптомами, характерными для этого периода заболевания, станут:
- более интенсивные боли, мучающие пациента даже после медленной и недолгой ходьбы;
- болезненность ощущается в бедре, паху;
- начинается хромота;
- движения ног ограничиваются;
- отведение и ротация конечности ограничена;
- мышечная сила бедра сокращается.
Третья стадия диспластического коксартроза отличается явными деструктивными проявлениями в бедре. Суставная щель и впадины утрачивают естественную структуру и форму. Больной жалуется на постоянную боль, беспокоящую даже ночью.
Во время ходьбы ягодичные, бедренные мышцы атрофируются. Происходит укорочение больной ноги, а если заболевание двухстороннее, то пациент не в состоянии даже ходить.
Симптомы
К основным признакам диспластического коксартроза относятся:
- Болевые ощущения (на начальной стадии — проявляется только после длительной прогулки, с прогрессированием болезни боль становится резкой и нестерпимой).
- Малоподвижность.
Данные симптомы относятся к начальной стадии развития болезни. Когда болезнь развивается, появляются новые признаки.
Способы диагностики
Выявить диспластический коксартроз удается на основании полного клинического обследования организма и рентгенографии пораженной конечности. Благодаря инструментальному обследованию можно понять степень заболевания, подобрать адекватное и самое эффективное лечение (операция или таблетки).
Обычно вполне достаточно рентгена и ультразвука. Такие методики диагностики тазобедренного сустава дают возможность определить степень смещения головки бедра, угол наклона вертлужной впадины, выявить ее скошенность, утолщение.
Кроме этого, есть возможность вымерить расширение шеечно-диафизарного угла и установить степень запущенности недуга. В некоторых случаях для подтверждения диагноза пациенту следует сдать кровь на биохимию. Если болезнь у него есть, то анализ покажет повышение СОЭ, серомукоида, иммуноглобулинов, глобулинов.
Когда случай тяжелый, то для максимально точного исследования состояния здоровья требуется проведение компьютерной (КТ), магниторезонансной (МРТ) томографии.
Степени диспластического коксартроза
Существует несколько подходов к классификации диспластического коксартроза. В зависимости от того, какой компонент сустава поражен, выделяют ацетабулярный, бедренный и комбинированный тип артроза. Степень диспластического коксартроза чаще всего оценивают по классификациям Crowe и/или Hartofilakidis. Обе отличаются высокой достоверностью, на них опираются при выборе способа оперирования пациента с диспластическим коксартрозом, типа эндопротеза.
Реже используются классификации дисплазии и диспластического коксартроза Eftekhar, Mendes, Kerboul и другие. В рамках классификации Crowe оценивается степень смещения головки бедра относительно вертлужной впадины. Этот показатель указывается в процентах от высоты головки бедренной кости и высоты таза, которые соотносятся примерно 1:5.
Выделяют 4 степени заболевания.
- Смещение в проксимальном направлении, кверху не более чем на 10% высоты таза или половину высоты головки с ее незначительной деформацией. Головка остается в пределах вертлужной впадины;
- Смещение на 50–75% высоты головки, 10–15% высоты таза. В области свода вертлужной впадины формируется ложная впадина. Головка частично находится в ней, частично в истиной впадине;
- Смещение головки относительно впадины превышает 75% ее высоты, может достигать 100%. По отношению к высоте таза степень смещения составляет 15–20%. В вертлужной впадине остается небольшая часть головки бедра;
- Смещение более чем на 100% высоты головки и 20% высоты таза. То есть головка полностью выходит за пределы истиной суставной впадины, при этом она смещена вверх и развернута назад.
В классификации Hartofilakidis акцент делается на статусе вертлужной впадины. Выделяют 3 степени патологии:
- дисплазия – верхняя стенка вертлужной впадины недоразвита (сегментарный дефицит), скошена из-за разрастания остеофитов. Головка бедра деформирована, незначительно смещена, но находится внутри вертлужной впадины;
- низкий вывих – верхняя стенка впадины отсутствует, вход в нее сужен, глубина вертлужной впадины не соответствует высоте головки бедра, которая сочленяется с ложной впадиной;
- высокий вывих – сужение входа и неадекватность глубины более выражены, отмечается значительный наклон вперед (антеверсия), образуются массивные костные разрастания сверху и сзади от впадины. Головка бедра размещается в ложной впадине, смещена кверху и кзади от истиной.
Особенности лечения
Лечить диспластический коксартроз следует долго и комплексно. Когда степень заболевания первая или вторая, то показана терапия консервативным путем. Третья стадия недуга может быть излечена только благодаря операции.
Медикаментозное лечение тазобедренного сустава предусматривает:
- систематическое употребление хондропротекторов;
- прием нестероидных противовоспалительных средств;
- употребление лекарств, снимающих спазмы;
- внутрисуставные уколы гормонов (для тяжелых случаев);
- физиотерапию;
- лечебную физкультуру;
- массаж;
- диетическое питание.
Следует помнить, что лечение коксартроза не должно прекращаться после наступления облегчения. При условии надлежащего выполнения предписаний доктора можно притормозить прогрессирование болезни и улучшить качество жизни.
Когда консервативное лечение не дает результатов, а пациент ощущает сильные боли, прибегают к оперативному вмешательству. Современная медицина предлагает операции:
- остеотомию;
- подвешивание суставов по Фоссу;
- артропластика тазобедренного сустава.
Как правило, в случаях запущенного диспластического коксартроза необходимо проводить эндопротезирование тазобедренного сустава. Производят удаление разрушенных участков таза, заменяя их протезами из медицинского металла, пластика, керамики. Такой искусственный сустав прослужит не менее 15-20 лет. По истечении этого срока следует операцию повторить.
Диспластический тип коксартроза тазобедренного сустава весьма опасное заболевание. Оно способно стать причиной инвалидности пациента. Поэтому следует систематически проверять состояние своих суставов и лечиться в зависимости от выявленных предпосылок болезни.
sustav.info
Диспластический коксартроз тазобедренного сустава – это дегенеративно–дистрофическое заболевание тазобедренного сустава на фоне имеющейся дисплазии тазобедренного сустава.
Состояние дисплазии является врождённой патологией. Она проявляется в разной степени — от врождённого вывиха бедра до лёгкой степени несовершенства строения тазобедренного сочленения.
Диспластический коксартроз
Эти диспластические процессы у новорожденных встречаются в 0,1% случаев родов, у девочек в 6 раз чаще. Некоторые из них требуют лечения, активно корректируются в младенческом возрасте, другие дисплазии остаются невинной особенностью строения тазобедренных суставов их владельцев. Некоторые учёные – медики рассматривают такое состояние как предболезнь, так как оно осложняется с возрастом развитием диспластического коксартроза почти в 80% случаев.
Лечение
Деформирующий артроз лечится довольно длительное время. Без комплексного ухода больной не сможет полностью восстановиться.
На I и II стадиях болезни назначается консервативное лечение, в которое входят:
- Хондропротекторы (препараты для лечения заболеваний суставов).
- Нестероидные противовоспалительные средства.
- Спазмолитики.
- Гормональные уколы (в тяжелых случаях).
- Физиотерапия (электрофорез).
- Курсы массажа.
- Специальная диета.
Если у пациента III или IV стадия развития болезни, ему необходима операция. К хирургическому вмешательству прибегают и при запущенной форме заболевания. В настоящее время существуют 3 вида операций:
- Остеотомия (кости нарочно ломают, чтобы устранить их деформацию или улучшить функциональность).
- Подвешивание сустава по Фоссу (мышцы разделяют хирургическим способом, тем самым давление на головку и вертлужную впадину бедра уменьшается).
- Артропластика (замена разрушенного сустава на искусственный из металла или пластика).
Протезы функционируют на протяжении не менее 15-20 лет. Когда этот период проходит, человек должен снова обращаться к врачу и ложиться на операцию.
Как развивается коксартроз, его стадии
Здоровые суставы имеют гладкую поверхность хрящевого покрытия, оно обеспечивает свободное движение. Хрящ не имеет сосудов, «питается» за счёт диффузии, осмоса из кровеносных сосудов окружающих тканей, суставной жидкости. Процесс обновления хряща и его распада находится в состоянии равновесия.
После 25 лет равновесие изменяется, так как замедляется синтез хряща. Изнашивание хряща происходит в несколько стадий, зависящих от продолжительности действия травмирующих факторов.
Эти 3 стадии течения артроза имеют разную скорость развития:
- Избыточные нагрузки, травмы, которые испытывают тазобедренные суставы, приводят к повреждениям хряща с краевыми разрастаниями грубой рубцовой ткани в итоге повреждений. Появляются хруст, боль в суставах при больших нагрузках, которые вначале исчезают в покое. Это первая стадия болезни.
- С течением времени происходит реактивное разрастание костной ткани, повторение эпизодов воспалительной реакции. Формируется следующая стадия коксартроза (вторая – боль преследует при любых движениях, заставляет пользоваться палкой). Эта боль не только в области сустава, она есть по передней поверхности бедра, в колене, исчезает в покое.
- В третьей стадии болезни боль есть всегда (при любых движениях, в покое), что затрудняет самообслуживание. Чаще поражается левый сустав (60% случаев), оба – 20%, правый – 20%. Изменяется осанка, походка.
Стадии артроза
У женщин диспластический коксартроз тазобедренного сустава встречается чаще. Первые его проявления связаны с изменением образа жизни, резким снижением физической активности. Появляются признаки коксартроза:
- при беременности;
- при переходе к офисному стилю работы;
- после родов, при наборе избытка веса;
- после окончания спортивной карьеры.
Для установления диагноза часто достаточно осмотра врача — ортопеда. УЗИ суставов, рентгенологическое исследование уточняет степень течения процесса. Диагностических трудностей эта болезнь не вызывает. Гораздо труднее её лечить.
Развитие диспластического коксартроза
Дисплазия может быть односторонней и двусторонней:
- односторонняя дисплазия диагностируется в 7 раз чаще, чем двусторонняя;
- при двусторонней патологии степень дисплазии правого и левого суставов может различаться;
- левый тазобедренный сустав неправильно формируется в 1,5–2 раза чаще, чем правый;
- на фоне двусторонней дисплазии развивается двусторонний диспластический коксартроз, но степень поражения обоих суставов часто не совпадает.
80% детей с дисплазией тазобедренного сустава – девочки, поэтому и диспластический коксартроз значительно чаще диагностируют у женщин. Толчком к его развитию обычно становится гормональная перестройка в период беременности или лактации, нагрузка на сустав в процессе родов. Для мужчин характерна более поздняя манифестация. Люди с ацетабулярной дисплазией обычно ведут подвижный образ жизни, занимаются спортом, гипермобильность суставов способствует этому. С возрастом двигательная активность снижается, ухудшается состояние мышц, занятия спортом прекращаются, на фоне этих изменений развивается коксартроз.
загрузка…
Ударные нагрузки на сустав при беге, прыжках, подъем тяжестей повышают риск развития диспластического коксартроза. Если пациент с дисплазией травмирует ногу, сочетаются два провоцирующих фактора, избежать развития коксартроза практически нереально. Для диспластического коксартроза характерно острое начало и быстрое прогрессирование:
- сначала пациенты жалуются на дискомфорт, ощущение стянутости в области сустава;
- вскоре неприятные ощущения перерастают в болезненные, а кратковременная скованность – в стойкое ограничение подвижности;
- бедренные мышцы, а на поздней стадии мышцы голени и ягодицы постепенно атрофируются;
- пораженная нога укорачивается, развивается хромота.
Диспластический коксартроз тазобедренного сустава редко переходит в анкилоз. Если анкилозирование все же происходит, то бедро обычно фиксируется в порочном, функционально невыгодном положении: ногу нельзя полностью выпрямить, отвести в сторону, она вывернута наружу.
Диспластический артроз
Диспластический артроз чаще всего встречается в тазобедренном суставе, возникает вследствие дисплазии, недолеченной в детстве либо не обнаруженной. Умеренный перекос крыши вертлужной впадины ведет к неправильному формированию всех элементов сустава и проксимального конца бедренной кости. Головка бедренной кости имеет неправильную форму (овальную с остеофитом в нижней части) и находится в пределах впадины или в едва заметном подвывихе.
Рентгенологически выявляют угловые нарушения (увеличение шеечно-диафизарного угла и антеверзии), остеофит в виде крючка в нижней части деформированной головки. В молодом возрасте это состояние клинически может себя не проявлять, но декомпенсация возникает во время полового созревания, увеличения массы тела (беременность, ожирение), длительной физической (профессионального) перегрузки конечностей и т.д.
Заболевание сначала проявляется чувством усталости в конечностях и неопределенной болью в области сустава, которая иррадирует в колено и проходит после отдыха. Со временем боль усиливается, появляется защитная изгибно-приводящая контрактура с ограничением движений в суставе, хромота. Диагноз диспластического коксартроза уточняют рентгенологическим исследованием.
Лечение диспластического артроза
При выборе метода лечения следует учитывать пол, возраст, конституцию и профессию больного, характер патологических изменений в суставе, которые в определенной степени позволяют прогнозировать дальнейшее течение заболевания.
Больные, впервые узнав о сути патологии, морально не готовы к оперативному лечению, которое им нужно. В этих случаях назначают консервативную терапию: разгрузка конечности (постельный режим) манжетковым извлечением за голень с постепенным отводом конечности, тепловые процедуры (грелка, парафиновые аппликации и т.п.), анальгетические средства, курс лазеротерапии и т.д.
Безусловно, курс консервативного лечения сразу помогает больным. Но их следует предупреждать, что это временный эффект, потому что первопричина заболевания остается. Больным рекомендуют труд, не связанную с длительным пребыванием на ногах, физической нагрузкой и т.д. Учитывая то, что консервативные методы лечения больных с диспластическим коксартрозом малоэффективны, больным молодого возраста целесообразно рекомендовать операцию в компенсированной стадии заболевания. Операция заключается в коррекции (одномоментной) бедренного и тазового компонентов сустава. Проводят остеотомию бедра, устраняют антеверсию, если она больше 15 °, доводят до 120-125 ° шеечно-диафизарный угол, а при скошенной крыше вертлужной впадины — реконструкцию еге с помощью ауто-, ало- или керамических трансплантатов.
У взрослых хорошо себя зарекомендовала операция Коржа-Мителева — образование крыши вертлужной впадины наклонением пластинки из подвздошной кости и опорой с помощью клинообразного аллотрансплантата, и медиализирующая остеотомия бедренной кости.
При диспластических коксартрозах І-II ступеней с удовлетворительным перекрытием головки бедренной кости краем вертлужной впадины (угол Виберга не менее 20 °) применяют комбинированную остеотомию по В.М. Левинцем, которая включает варизацию, экстензию, деторсию и медиализацию с элементами миотенотомии коротких мышц — ротаторов бедра.
Если есть приводящая контрактура (невозможность отведения ноги) и остеофит в нижней части головки бедренной кости), у взрослых целесообразно применять вторую методику этого же автора — клинообразную вальгизирующую остеотомию, экстензию и латеропозицию дистального отрезка бедренной кости с опусканием большого вертела. Благодаря надежной фиксации металлоконструкциями (Харьковского института ортопедии, системами «АО» и т.п.) после операции применяют внешнюю иммобилизацию. Своевременное оперативное лечение улучшает функцию сустава и предупреждает прогрессирование артроза.
Послевоспалительный (постинфекционный) артроз
Послевоспалительный (постинфекционный) артроз является следствием неспецифических хронических и острых, а также специфических воспалений суставов, которые сопровождаются деструкцией хряща и продуктивно-деструктивными изменениями во всех элементах сустава. Заболевание начинается медленно клинически рентгенологическими признаками артроза, который постепенно прогрессирует и по своему течению не отличается от других деформирующих артрозов. При выборе метода лечения учитывают возраст, пол и профессию больного, характер и время возникновения воспалительного процесса, его обострения и клинико-рентгенологические изменения в суставе.
Лечение. Больных лечат, как правило, в условиях стационара. Консервативное лечение должно быть патогенетически обоснованным. В комплекс лечебных средств следует включать противовоспалительные и антибактериальные средства. Если они неэффективны, больным проводят оперативное лечение. Оптимальной операцией считают артродез (закрытый внеочаговый или открытый). Артропластику и эндопротезирование не применяют, так как они угрожают рецидивом воспалительного процесса.
Деформирующий артроз после асептического некроза головки бедренной кости у взрослых или болезни Пертеса у детей развивается вследствие компрессионного перелома, который возникает во время нагрузки патологически измененной кости. Поражения головки может быть сегментарным или тотальным, к тому же очень часто процесс бывает двубоковым. Головка бедренной кости деформируется, и ее форма не соответствует вертлужной впадине.
Инконгруентность суставных поверхностей вызывает боль и ограничение движений в суставе. Это приводит к анталгической контракции мышц, увеличение давления на головку бедренной кости, что, в свою очередь, еще больше увеличивает боль. Возникает замкнутый патологический круг, который сопровождается контрактурой, функциональным укорочением и нарушением функций конечности.
Правильное лечение больных с асептическим некрозом головки бедренной кости может предупредить возникновение деформирующего артроза. Если не соблюдают режим разгрузки конечности, процесс заканчивается одно или двусторонним коксартрозом. Консервативное лечение больных с коксартрозом проводят при незначительной деформации головки бедренной кости и сохраненной функции сустава в период обострения боли. Когда есть значительная деформация, рассчитывать на успех консервативной терапии нельзя, и больным предлагают оперативное лечение. Методом выбора при двустороннем коксартрозе является артропластика тазобедренного сустава, а когда ее проведение невозможно, применяют эндопротезирование одного сустава и артродез второго. При одностороннем коксартрозе у людей физического труда проводят артродез, а в других — артропластику или эндопротезирование.
Диагностические мероприятия
Диагноз врачом ставится на основании диагностических мероприятий, в данном случае рентгенологическое и ультразвуковое исследования позволяют определить степень заболевания и текущее состояние сустава. Инструментальное и лабораторное исследования также применяются, они необходимы для уточнения и выбора методики лечения патологии.
Причины болезни
В основе развития коксартроза лежат врожденные диспластические процессы, то есть недоразвитие тазобедренных суставов, вследствие чего болезнь может себя проявить уже в раннем возрасте. Но, как правило, патология встречается у лиц возрастной категории от 25-30 лет до 50-55.
Итак, патология развивается в результате неполноценного развития каких-либо частей тазобедренного сочленения. Проявится она может не сразу, то есть, в течение некоторого времени человек ничего не чувствует и патологию не подозревает. Так как проявления достаточно неявные, и внимание на них не заостряется, организм до определенного момента способен компенсировать нарушения. Но существуют группы факторов, способствующие прогрессии и проявлению данной болезни:
- Период беременности и послеродовой периоды способствуют развитию патологии, так как в это время происходят сильные гормональные колебания, и активность беременной женщины сопровождаться дополнительной нагрузкой на суставы.
- Частая травматизация, снижение активности в суставе, то есть диспластический коксартроз может проявиться на фоне пассивного образа жизнедеятельности, частых травм сустава или прекращением занятий спортом.
- Немалую роль также играет возраст и масса тела человека, его генетическая предрасположенность, состояние хрящевой ткани. Также могут влиять предшествующие заболевания, например, артрит, их лечение.
В научной среде придерживаются мнения, что главным стимулирующим фактором прогрессии болезни является нарушение кровообращения сустава. То есть, данные факторы влияют на болезнь посредством изменения его кровообращения и нагрузки, в результате чего компенсаторные механизмы не справляются и начинается деструкция.
Профилактика болезни
Так как заболевание характеризуется внезапным началом, быстрой прогрессией и высокой степенью инвалидизации, то к профилактическим мерам стоит относиться серьезно. В первую очередь, при наличии характерной симптоматики или после установки диагноза болезни на 1й стадии, чтобы не допустить дальнейших осложнений и развития третей степени, избежать хирургических вмешательств, требуется своевременное и адекватное лечение.
Важно! В случае появления болей, дискомфорта в суставе стоит обратиться к специалисту, так как самолечение может навредить, а затягивание приведет к тяжелым последствиям, патология лечится легче на начальном этапе.
Меры неспецифической профилактики подразумевают занятия спортом в пределах разумного. Также важен нормальный образ жизнедеятельности и питания.
Стадии и симптоматика
Патологическим изменениям могут быть подвержены различные части сустава и в разной степени развития, это и будет определять симптоматику. Существуют 3 степени коксартроза. Например, при поражении нижней части сочленения болевой синдром будет менее выражен и диагностически определится на более поздних этапах, в то время как поражение верхней части сустава будет сопровождаться более сильными болями, потому что эта часть сустава более подвержена нагрузке.
Профилактика рецидивов
Большое значение в лечении дегенеративно-дистрофичных патологий отведено профилактическим мероприятиям и методам, используемым в состоянии ремиссии, в числе которых:
- физиотерапевтические процедуры;
- иглоукалывание;
- гирудотерапия;
- массаж;
- лечебная физкультура и гимнастика;
- соблюдение специальной диеты;
- применение народных средств.
Статический деформирующий артроз
Статический деформирующий артроз возникает вследствие неравномерного распределения нагрузки на суставные поверхности при нарушении оси конечности (вальгусное или варусное отклонения, рекурвация или антекурвация). Чаще статический артроз развивается в коленном и голеностопном суставах вследствие дисплазии мыщелка бедренной кости, привычного вывиха надколенника, эпифизита, неправильного сращения при диафизарных переломах костей и т.п.
Процесс развивается постепенно в течение многих лет. Суставной хрящ со стороны увеличенной нагрузки дегенерирует, становится тоньше, перерастягиваются связки, и расширяется суставная щель с противоположной стороны. Появляется боль, ограничение движений и деформация сустава вследствие краевых компенсаторных костно-хрящевых разрастаний, которые увеличивают площадь нагрузки. Рентгенологически выявляют нарушения оси сегментов конечности, сужение суставной щели со стороны увеличенной нагрузки и расширения ее на противоположной стороне, а на поздних стадиях: артрозные изменения с экзофитамой со стороны нагрузки и остеопорозом с противоположной стороны.
Лечение статического деформирующего артроза
Нарушение оси конечности требует лишь оперативного лечения — корректирующей остеотомии. Своевременно проведенная операция в доартрозной стадии предупреждает возникновение артроза, а в начальной стадии — увеличивает контактную площадь суставных поверхностей и декомпрессию, останавливает его прогрессирование.
На поздних стадиях артроза результаты оперативных вмешательств значительно хуже. Корректирующую остеотомию сочетают с хейлотомией. При артропластике и эндопротезировании коленного сустава у людей умственного труда и пожилых людей ось конечности выравнивают клиновидной резекцией суставного конца большеберцовой кости. У людей тяжелого физического труда при одностороннем гонартрозе целесообразно применять стабилизирующую операцию: артродез.
Надкосточковую корригирующую остеотомию проводят при статических деформирующих артрозах I-II степеней в голеностопном суставе. С помощью компрессионно-дистракционного аппарата после остеотомии удается не только выровнять ось голени, но и, при необходимости, продлить одну из парных костей, чтобы вывести стопу в нормальное положение.
Посттравматический деформирующий артроз
Он обусловлен инконгруентностью суставных поверхностей вследствие неправильного сращения при внутрисуставных переломах (косточек, мыщелков большеберцовой или бедренной кости, надколенника), частых защемлениях поврежденного мениска и т.д. В зависимости от степени анатомической несоответствия суставных поверхностей артроз может быть непосредственным продолжением травмы или развиваться постепенно под влиянием механического раздражения и статико-динамических факторов.
Клинические симптомы посттравматического деформирующего артроза
Больной жалуется на боль и ограничение движений в суставе, в результате чего нарушается функция конечности. При обследовании выявляют припухлость и деформацию сустава, ограничение движений и боль в суставе, атрофию мышц, иногда трофические расстройства. Диагноз уточняют рентгенологически.
Лечение посттравматического деформирующего артроза
Лечебная тактика зависит от степени инконгруентности суставных поверхностей и артрозных изменений в суставе. Если отломки срослись неправильно, и есть незначительные явления артроза, что обнаруживают рентгенологически, проводят восстановительную или реконструктивно-восстановительную операцию с целью восстановления нормального соотношения суставных поверхностей и предупреждение прогрессирования артроза. При относительно удовлетворительном сращении отломков и на начальной стадии артроза применяют комплексное консервативное лечение в поликлинических условиях и реабилитационных отделениях.
Больным физического труда рекомендуют легкую работу, чтобы не перегружать конечности, при неправильной установке стопы супинаторы, пронаторы или ортопедическую обувь. Чтобы разгрузить конечности, предлагают пользоваться палкой. Хорошие результаты наблюдаются после санаторно-курортного лечения (Куяльник и пр).
При частых обострениях и боли, которые становятся причиной длительной нетрудоспособности и истощают больных, проводят оперативное лечение — реконструктивно-восстановительные операции (артропластика), эндопротезирование, а у людей физического труда артродез пораженного сустава.
Методы лечения диспластического коксартроза
Лечение диспластического коксартроза может быть успешным при его своевременном начале. Так можно предупредить прогрессирование болезни. Это возможно при 1-2 стадиях заболевания. Последовательность, важность задач лечения объясняется пациентам.
С учётом причин развития дистрофического процесса, первой задачей является устранение избыточных нагрузок на тазобедренные суставы. Это ограничение бега, прыжков, ношения тяжестей (в том числе, избытка веса).
Другой задачей лечения является улучшение местного кровообращения области сустава с целью повышения скорости регенерации хрящевой ткани, снятия воспаления, болей. Для этой цели используют разнообразные физиотерапевтические процедуры (магнитотерапия, УВЧ, гальванотерапия, лазер), массаж, разогревающие натирания, компрессы.
Аппарат для проведения магнитотерапии
Следующей задачей является повышение физической активности пациента (пациентки) для улучшения системного кровотока, объёма движений в суставах, что также способствует регенерации хрящевой ткани. Начинать советуют с ЛФК. Она организует пациентов, побуждает к изменению жизненных привычек физической активности. Упражнения направлены на разогрев мышц бедра, ягодичной области.
Пример упражнения
Чрезвычайно полезными признаны такие виды физических нагрузок, как плавание, ходьба в разном темпе, скандинавская ходьба. Пилатес, йога, другие виды гимнастических упражнений в сочетании с рациональным питанием помогают решению этой задачи. Главное условие выбора вида нагрузок – она должна нравиться человеку, приносить удовлетворение.
Упражнения в воде
Лечение диспластического коксартроза 3 стадии – наиболее сложная проблема. Наличие постоянной боли в области суставов с распространением её на спину, стопы приводит к деформации осанки. Меняется походка. Это заставляет применять обезболивающие препараты.
Чаще всего используются нестероидные противовоспалительные препараты, которые неплохо снимают или хотя бы уменьшают боль. Отрицательными качествами этих лекарств является масса возможных осложнений:
- эрозивные поражения желудочно-кишечного тракта;
- аллергии (до формирования астматического состояния);
- деструкция суставного хряща. Их нельзя принимать беременным, кормящим женщинам. Это ограничивает срок приёма препаратов до 2-3 недель, вынуждает вводить их внутримышечно.
Нестероидный противовоспалительный препарат
Для снятия боли используются разнообразные блокады нервных стволов, улучшающие переносимость боли. Внутрь сустава делаются инъекции противовоспалительных лекарств, препаратов – протезов внутрисуставной жидкости. Все эти манипуляции позволяют временно уменьшить боль, улучшить качество жизни.
Радикальным способом лечения считается протезирование тазобедренного сустава. Оно избавляет от боли, возвращает физическую активность. Протезы могут быть:
- металлическими;
- керамическими;
- пластмассовыми.
Эндопротез сустава
После операции эндопротезирования тазобедренного сустава необходимо соблюдать режим двигательной активности, поддерживать оптимальный вес тела.
Исследованиями многих клиник (России, США, Великобритании, Японии) доказана неэффективность приёма хондропротекторов (содержащих глюкозамин, хондроитин) во всех стадиях коксартроза. По рекомендации общества борьбы с артрозом хондропротекторы переведены в статус БАДов с недоказанным действием. Их использование ограничено как пищевая добавка, применяемая для профилактики развития остеоартрозов в сочетании с активным образом жизни.
Хондропротектор
Диспластический коксартроз тазобедренного сустава является серьёзным заболеванием, которое легче предупредить, учитывая причины возникновения. Замедлить его развитие на неопределённо долгое время можно, применив принципы здорового образа жизни.
Ознакомительное видео:
- Похожие записи
- Лечение коксартроза тазобедренного сустава 2 степени
- Лечение коксартроза народными средствами в домашних условиях
- Артроз тазобедренного сустава
« Предыдущая запись
Причины
Так как диспластический коксартроз возникает на фоне врожденного дефекта развития сочленения, который обусловлен наследственной предрасположенностью к аномальному строению тазобедренного сустава, болезнь можно назвать генетически обусловленной. Семейные пороки развития скелета отмечаются больше чем у 30% больных этим видом артроза.
Пусковым механизмом для развития диспластического коксартроза являются:
- изменение гормонального фона у женщин при беременности и в послеродовой период;
- тяжелая родовая деятельность;
- значительное уменьшение объема выполняемой двигательной активности в сравнении с привычной нормой;
- ухудшение состояния скелетной мускулатуры из-за резкого прекращения активных занятий спортом;
- вынужденная длительная иммобилизация (неподвижность) нижних конечностей после осложненных травм.
Большинство пациентов с диспластическим артрозом тазобедренного сустава имеют атлетическую конституцию тела: у них крепкая и хорошо развитая скелетная мускулатура, широкий плечевой пояс и узкий таз, гибкий, мобильный и эластичный связочный аппарат.
Питание при коксартрозе третьей степени
Следить за питанием при лечении коксартроза — обязательное условие успешного выздоровления. И один из важнейших ориентиров питания — не прибавлять в весе. В связи с этим, помимо усиления двигательной активности, нужно хотя бы приблизительно подсчитывать суточный калораж потребленной пищи.
В рацион нужно вводить как полезные продукты в целом (кисломолочные, рыба, творог, фасоль, нежирное мясо, гречневая каша, фрукты-овощи и т.п.), так и продукты, которые «нравятся» хрящу, то есть содержащие ингредиенты, идущие на строительство хрящевой ткани.
К таким продуктам относятся заливная рыба, холодец, желе, муссы и другие блюда на основе желатина.
Холодец домашнего приготовления слишком жирный и калорийный, поэтому лучше приобретать заливное заводского приготовления.
Помимо прочего, поскольку важен правильный водный обмен организма, и нужно помогать хрящевой жидкости восстанавливаться, то следует пить достаточный объем воды в течение дня — не меньше полутора литров.
Симптомы болезни
Поскольку в своем развитии диспластический коксартроз проходит последовательно четыре стадии, клиническая симптоматика усугубляется и проявляется более выражено по мере прогрессирования патологии.
В начальной фазе человек ощущает незначительный дискомфорт, неинтенсивные тянущие и ноющие ощущения в зоне иннервации ветвей запирательного, бедренного и седалищного нерва.
Болевой синдром проявляется после продолжительной или непривычной физической активности, а в состоянии покоя проходит самостоятельно.