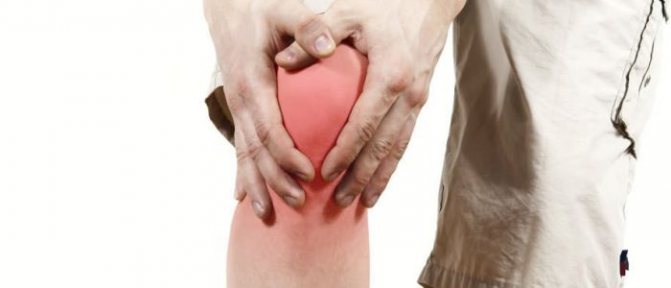
Синдром медиопателлярной складки коленного сустава – это процесс патологического характера, который развивается в области сустава. Формируется он вследствие серьезных физических нагрузок в случае, если не осуществлять предварительной разминки. Процесс лечения данной патологии предусматривается исключительно в тех случаях, когда происходит своеобразное утолщение, разрастание фрагмента и гипертрофия.
По своей сути это определенный отросток перегородки внутрисуставного типа, и данный отросток присутствует у каждого человека в период утробного развития. Впоследствии отросток рассасывается, но не у всех. Если он сохраняется на одной из перегородок, то формируется такая патология, как медиопателлярная складка.
Заболевание при воспалительных процессах поражает связки и сухожилия, нередко проявляется на двух конечностях.
Как лечить синдром медиопателлярной складки
Синдром медиопателлярной складки коленного сустава нечасто встречается. Клиническая картина патологии не имеет характерных признаков, поэтому выставление правильного диагноза способно затянуться, что может привести к хронизации заболевания и осложнениям. Именно поэтому пациентам важно внимательно относится к любому дискомфорту коленного сустава и вовремя обращаться к врачу.
Что это такое
У каждого человека в период развития происходит формирование медиопателлярной складки. В детском возрасте она, как правило, постепенно атрофируется. В некоторых случаях этот процесс не завершается, и в колене всю жизнь находится небольшой остаток образования.
Иногда может происходить воспаление данного элемента, что клинически проявляется болевым синдромом. Это и есть синдром медиопателлярной складки.
Кроме воспалительного процесса, вызванного инфекционными или бактериальными агентами, причиной патологии могут выступать серьезные физические нагрузки на колено (например, у спортсменов) или условия труда, при которых необходимо долго стоять.
Во время возникновения воспалительного процесса медиопателлярная складка в коленном суставе утолщается в результате ее отечности, что провоцирует возникновение болей.
В случае, когда воздействие патогенного фактора продолжается, симптоматика усиливается. Такое может происходить, когда болевой синдром неравномерный и пациент продолжает заниматься спортом (например, катается на велосипеде, бегает, делает обычную зарядку).
Это приводит к тому, что медиопателлярная складка дальше отекает, приобретает форму струны, которая раздражает другие элементы сустава. В запущенных случаях данный процесс способен вызывать воспаление коленных мыщелков. Боль также усиливается, становится постоянной.
В некоторых случаях травмы крестообразных связок и менисков могут вызывать рубцевание в складке, что ведет к постоянному болевому синдрому ноющего характера.
Симптомы
Клиника не имеет особенных признаков. Чаще всего выглядит она следующим образом:
- Как упоминалось выше, главный признак синдрома – наличие боли в области колена, его внутренней поверхности.
- Также пациенты ощущают характерные щелчки при движении.
- После долгого положения сидя больных беспокоит чувство тяжести.
- При долгом течении воспалительный процесс может переходить на область бедренной кости, что способно спровоцировать поражение суставной оболочки не только колена, но и бедра.
- При неправильном лечении может образоваться артроз. Это крайне неблагоприятное заболевание, способно спровоцировать невозможность осуществлять движения в данной области.
Клиническая картина может говорить о большом количестве патологий, по этой причине диагностика часто затягивается, что нередко провоцирует осложнения.
Диагностика
Лучше обращаться за медицинской помощью при любой травме коленного сустава. Травматолог проведет осмотр, соберет анамнез, подробнее расспросит про жалобы. Пациентам назначается рентгенологическое исследование и магнитно-резонансная томография.
Для уточнения характера поражения проводится артроскопия. Данная методика помогает не только полностью рассмотреть складку в коленном суставе, но и в некоторых случаях она позволяет проводить лечебные манипуляции.
Лечение
Лечение заболевания может быть консервативным и хирургическим. Тактика зависит от стадии процесса, наличия осложнений и определяется индивидуально. Считается, что на начальном этапе развития патологии достаточно консервативной терапии.
Консервативное
Данная тактика основана на применении нестероидных противовоспалительных средств в виде таблеток и мазей для наружного использования. Самые эффективные препараты содержат в качестве активного вещества нимесулид или кетопрофен. Длительность и кратность применения определяются и корректируются только лечащим врачом.
Главный аспект консервативной терапии – максимальное снижение нагрузок на колено. Важно исключить физические перегрузки, сустав нельзя сгибать под прямым углом, осуществлять движения с широкой амплитудой.
В тех случаях, когда положительной динамики не наблюдается, патология прогрессирует, следует провести хирургическое лечение. Оно назначается также в тех случаях, когда больной обратился слишком поздно и диагностируются осложнения.
Хирургическое
Хирургическое лечение сводится к удалению медиопателлярной складки. Операция проводится под местным наркозом с помощью артроскопа. Прибор вводится в сустав через разрезы, все визуализируется на мониторе. Хирург достигает складки и иссекает ее. В некоторых случаях в ходе вмешательства врач может восстановить мениски и хрящ.
Заключение
Синдром медиопателлярной складки – заболевание, приводящее к неприятным последствиям. По этой причине каждому необходимо быть внимательным к коленному суставу и при появлении болевого синдрома обращаться к врачу. Это поможет провести своевременную диагностику и эффективное лечение патологии.
Что такое медиопателлярная складка
Медиопателлярная складка в коленном суставе – это утолщение синовиальной оболочки, которое находится в переднемедиальной части колена. Образование обнаруживается примерно у 50% населения и считается остатком эмбриональной соединительной ткани, которая полностью не рассосалась в процессе внутриутробного развития. В большинстве случаев болезненные симптомы не развиваются.
В процессе закладки колено разделяется на три отделения. Складка обычно уменьшается во время второго триместра беременности, когда формируется синовиальная капсула. В норме ткань не причиняет вреда, а травмируется при раздражении капсулы. Тогда складка воспаляется, становится жесткой и нарушает движения бедренной кости.
В колене находится четыре складки, но именно медиальная чаще связана с жалобами. Воспаление обычно провоцируется прилипанием ткани к бедренной кости или ее защемлением между бедренной костью и надколенником. Медиопателлярная складка находится вдоль медиальной стороны колена. Она может соединять надколенник и бедренную кость, располагаться между ними или вдоль мыщелка. В первом случае симптомы напоминают пателло-бедренный синдром.
Причины синдрома медиопателлярной складки коленного сустава
Медиопателлярная складка — это рудимент (утолщение синовиальной оболочки), который располагается внутри коленного сустава.
Данное образование участвует в процессе формирования костей во время развития плода. При поражении отростка возникают болезненные ощущения, которые беспокоят только после физических нагрузок.
Синдром медиопателлярной складки коленного сустава требует комплексного лечения.
Что это такое?
Под синдромом медиопателлярной складки (код по МКБ-10 М22.2) понимается воспаление этого отростка, обусловленное внешним воздействием.
Рудимент сохраняется после рождения у 30-50% людей. В большинстве случаев отросток не вызывает дискомфорта. Симптомы, связанные с синдромом медиопателлярной складки, объясняются анатомией коленного сустава. Последний располагается в капсуле, внутренняя часть которой выстлана синовиальной оболочкой. Такой «мешок» синтезирует жидкость, обеспечивающую подвижность сустава.
Причины воспаления
Основной причиной воспаления медиопателлярной складки считаются частые нагрузки на коленный сустав.
Спровоцировать патологический процесс в этой зоне способны следующие факторы:
- частые движения коленным суставом;
- травмы мениска, связок, хрящевой ткани;
- раздражение жировой ткани;
- воспалительные заболевания (синовит, артрит);
- нарушение кровоснабжения или иннервации нервов в коленном суставе.
Группы риска
В группу риска развития синдрома медиопателлярной складки входят спортсмены и лица, которые регулярно занимаются фитнесом.
Рудимент воспаляется при:
- беге;
- езде на велосипеде;
- прыжках и иных действиях, связанных с повышенной нагрузкой на коленный сустав.
Также в группу риска развития синдрома входят лица, чья профессиональная деятельность предусматривает долгое пребывание на ногах.
Симптомы
Интенсивные физические нагрузки вызывают гипертрофию (утолщение) медиопателлярной складки. Последняя после такого воздействия напоминает натянутую струну и разрушает хрящ мыщелка бедра.
Одновременно с этим гипертрофированная складка раздражает синовиальную оболочку, вследствие чего происходит замещение нормальной ткани соединительной и возникает воспалительный процесс (в суставе появляются рубцы).
Синдром медиопателлярной складки вызывает:
- болевые ощущения, локализующиеся в коленном суставе (спереди и сзади);
- ощущение слабости в колене при совершении движений;
- ощущение, будто сустав заблокирован.
Болевой синдром носит ноющий либо эпизодический характер. Интенсивность этого симптома увеличивается при надавливании на проблемный сустав или физических нагрузках.
У худощявых пациентов образование нередко прошупывается при пальпации. О наличии воспаления в коленном суставе свидетельствуют щелчки, возникающие при движении ногой или телом.
Синдром медиопателлярной складки требует своевременного врачебного вмешательства. Без адекватной терапии патологический процесс в суставе провоцирует развитие пателлофеморального артроза. Гипертрофированная складка представляет собой подобие наждачной бумаги, которая при каждом движении ногой стирает хрящевую ткань и кости надколенника.
Диагностика
На ранних стадиях развития синдрома медиопателлярной складки лечение проводится без операции. Восстановление тканей происходит под действием лекарственных препаратов. Но в запущенных случаях без радикального вмешательства не обойтись.
Чтобы избежать этого, а также истончения хряща, необходимо обращаться за помощью к врачу при возникновении первых симптомов, указывающих на поражение коленного сустава. Однако дифференцировать синдром с другими поражениями, включая сильный ушиб, сложно. Объясняется это тем, что в каждом из случаев ведущим симптомом является боль разной степени интенсивности.
Заподозрить наличие синдрома медиопателлярной складки можно с помощью простого теста, который проводится в домашних условиях. Если во время сна зажать одеяло между коленями, и боль проходит, то это указывает на воспаление рудимента синовиальной оболочки.
На наличие воспаления рудимента указывает боль, возникающая при пальпации колена. При этом должен отсутствовать внутрисуставной выпот (скопление жидкости), что характерно для повреждения связочного аппарата.
Более информативным считается тест, проводимый в условиях клиники. Пациент занимает сидячее положение и медленно разгибает проблемную конечность. Врач в этот момент держит указательный и средний пальцы на надколеннике. Синдром диагностируется в том случае, если сустав заскакивает либо подпрыгивает во время движения.
Чтобы подтвердить предварительные предположения, применяются инструментальные методы обследования:
- МРТ. Метод позволяет выявить воспаление тканей в коленном суставе и локализацию патологического процесса.
- УЗИ. Помогает оценить характер поражения.
- Рентгенография. Также помогает оценить характер изменений.
Наиболее точные результаты дает артроскопический метод. Он помогает визуализировать коленный сустав и проблемные хрящи. При синдроме медиопателлярной складки данное исследование показывает отсутствие сосудистого рисунка, наличие фиброзной ткани и гипертрофии.
Лечение
При синдроме медиопателлярной складки показано комплексное лечение, которое подбирается, исходя из характера поражения. В период реабилитации пациент должен ограничить объем физических нагрузок, избегать травм, а также не сгибать сустав до 90 градусов.
Чтобы добиться таких результатов, на период лечения необходимо:
- стабилизировать проблемный сустав посредством тейпирования;
- восстановить длину мышц;
- укрепить четырехглавую и другие мышцы;
- провести лечение и коррекцию иных нарушений нижних конечностей.
Одновременно с этим применяются медикаментозные средства, физиотерапия и специальные упражнения. В случае если консервативная терапия не дает положительных результатов, применяется резекция (артроскопия).
Медикаментозное
Медикаментозное лечение эффективно при условии, если развитие патологического процесса не привело к разрушению тканей. Такой подход предусматривает прием и обработку проблемной зоны нестероидными противовоспалительными лекарствами.
Препараты этой группы приостанавливают и купируют патологический процесс, снимают боль и предотвращают разрушение.
В рамках медикаментозной терапии применяются анальгетики как местного, так и системного действия. Важно в период лечения отказаться от применения согревающих препаратов. Последние ускоряют течение воспалительного процесса.
Вместе с лекарственными препаратами для лечения синдрома применяются методы физиотерапии:
- УВЧ;
- УФО;
- фонофорез;
- ионофорез;
- магнитотерапия.
Физиотерапия помогает унять боль и приостановить развитие воспалительного процесса.
Хирургическое
Хирургическое вмешательство показано в случаях, когда симптомы синдрома не исчезают на протяжении 3-6 месяцев. В этой ситуации обычно прибегают к артроскопии. Метод предусматривает иссечение или удаление складки через микроскопические проколы в колене. После процедуры полость промывается лекарственными препаратами, предупреждающими присоединение инфекции и купирующими воспаление.
При необходимости в ходе операции врач высвобождает латеральные ткани, которые удерживают наколенник. Этим снижается нагрузка на медиопателлярную складку. Восстановление пациента после радикального вмешательства занимает не более 1,5 месяца. Во время реабилитации применяются специальные физические упражнения, поддерживающие нормальный мышечный тонус.
Гимнастика
Гимнастические упражнения подбираются с учетом степени развития патологического процесса и характера нарушений. Занятия проводятся под наблюдением врача в клинических условиях. ЛФК помогает приостановить развитие воспаления, снять отечность и ускорить кровообращение в проблемной зоне.
Основу занятий составляют упражнения, которые укрепляют мышцы медиальной части бедра, повышают эластичность связочного аппарата и сухожилий. Благодаря таким занятиями снижается уровень нагрузки, которую испытывает колено.
Синдром медиопателлярной складки возникает из-за травм и иных повреждений суставов. Воспалительный процесс, протекающий в колене, провоцирует постепенное разрушение хрящевой ткани, что несет большую опасность. В отсутствии адекватного и своевременного лечения пациент может стать инвалидом.
Основной причиной развития синдрома медиопателлярной складки считаются большие физические нагрузки на коленный сустав, в результате которых фрагмент внутрисуставной перегородки ущемляется, теряет эластичность и воспаляется.
Страдают им преимущественно лица молодого и среднего возраста. Особенно часто с ним сталкиваются спортсмены, люди, занимающиеся тяжелым физическим трудом, и те, чья профессиональная деятельность связана с длительным стоянием на ногах.
Нередко синдром появляется вследствие перенесенных ушибов и травм сустава. Спровоцировать ущемление анатомического образования могут сопутствующие заболевания суставных элементов колена.
Патология развивается на фоне недостатка синовиальной жидкости в суставе.
Боль и другие неприятные ощущения в колене появляются, если медиопателлярная синовиальная складка коленного сустава утолщена и воспалена. Это происходит из-за постоянного трения структур об оболочку в результате недостаточного выделения внутрисуставной жидкости.
Вызвать развитие заболевания может воздействие на организм человека таких факторов:
- занятие спортом;
- трудовая деятельность, связанная с постоянной нагрузкой колена;
- остеопороз;
- очаги хронической бактериальной инфекции;
- тромбофлебит;
- варикозное расширение вен;
- сахарный диабет;
- тяжелая травма в анамнезе;
- артрит;
- атеросклероз.
Главные факторы развития синдрома медиопателлярной складки коленного сустава – чрезмерная физическая нагрузка или травма. Обычно с таким явлением сталкиваются спортсмены. Особенно это проявляется в первое время занятий, когда человек пренебрегает разминкой перед тренировками.
Лечение синдрома
Примерно 60% пациентов с синдромом медиопателлярной связки успешно пролечиваются с помощью консервативного физиотерапевтического лечения на протяжении 6-8 недель.
Задачи лечения состоят в снижении боли и воспаления на начальном этапе. Поскольку травма связана с частыми повторяющимися действиями, то необходимо восстановить нормальную функцию сустава:
- стабилизировать надколенник с помощью тейпирования, ортезов, упражнений;
- нормализовать длину мышц растяжкой или фоам роллером (прокатка мышц валиком);
- укрепить четырёхглавую мышцу бедра, начиная с изоляции и заканчивая приседаниями;
- работать над другими мышцами таза и нижней конечности;
- разобраться с вопросами биомеханики стопы, исключить плоскостопие;
- тренировать проприоцепцию, ловкость и баланс.
Физиотерапевт помогает улучшить биомеханику ходьбы, бега, отработать спортсменам технику приседаний, прыжков. Если в истории болезни имеется травма колена, об этом лучше сообщить хирургу или физиотерапевту.
Консервативные методы
Пациентам необходимо изменить активность: отказаться от действий, которые ухудшают состояние колена – бега, прыжков, приседаний, выпадов. Прием нестероидных противовоспалительных средств или парацетамола поможет снять болевой синдром и воспаление. Прикладывание льда снизит отечность. Если симптомы позволяют, можно выполнять упражнения, которые направлены на укрепление широкой медиальной и прямой мышцы бедра, а также снизить антагонистическое действие двуглавой мышцы.
Обращаться лучше к физиотерапевту или инструктору ЛФК с глубоким пониманием биомеханической структуры колена и факторов, которые влияют на его функцию.
Укрепление мышц: пациент сидит на стуле, мяч диаметром 40 см зажат между коленями. Выполнять сжатие мяча с одновременным разгибанием и сгибанием колена на протяжении 5 секунд. Сосредоточиться на работе медиальной головки четырехглавой мышцы.
Внутрисуставные инъекции кортикостероидов полезны на ранних стадиях до того, как развились патологические изменения. Они снижают боль, позволяя заниматься лечебной физкультурой. Однако препараты не устраняют главную причину раздражения медиопателлярной складки.
Внутрисуставные инъекции анестетика с 1% лидокаина помогают диагностировать внутрисуставную патологию. Делать укол в складку не рекомендовано.
Тейпирование колена для стабилизации надколенника рассматривается в качестве краткосрочного метода снятия боли. Применение ортезов или тугих эластичных бандажей наоборот может усугубить воспаление.
Поскольку медиопателлярная складка коленного сустава страдает вследствие других травм или биомиханических нарушений, то важно воздействовать не только на воспаление. Развивать достаточную силу и гибкость мышц-стабилизаторов, обеспечить правильное выравнивание сустава, прочность и гибкость мышц вокруг коленного сустава.
Хирургическое лечение
Если симптомы сохраняются на протяжении 3-6 месяцев, применяется артроскопическая хирургия. Наиболее распространенной операцией является освобождение латеральных удерживателей надколенника, что позволит ему переместиться медиальнее и снизить нагрузку на складку, которая скользит над медиальным мыщелком бедра. Операция успешна в 85% случаев.
Симптоматика
- сильный болевой синдром;
- хруст внутри колена;
- деформация сустава;
- отек;
- нарушения нормальной функции конечности;
- усиление симптомов при ходьбе по лестнице;
- возможность прощупать увеличенную складку.
Патология чаще возникает у людей молодого возраста, вызывая беспричинный болевой синдром в колене. Когда поражается инфрапателлярная складка, то неприятные ощущения имеют стойкий и очень сильный характер, а локализуются преимущественно на задней поверхности сустава. В периоды временного утихания воспаления остается чувство тяжести в колене и периодическое щелканье при движении.
Диагностика болезни
При получении травмы не стоит откладывать поход к врачу. Если возникли подозрения, то следует тут же обратиться в поликлинику. Чем быстрее будет выявлена проблема, тем лучше будет результат.
Врач осмотрит место травмы, поинтересуется какая боль, как была получена травма. Если ранее была получена травма, и пациент проходил уже лечение, то доктору будет намного легче выявить проблему.
Первое, что назначит врач после осмотра, это рентгенография. Но на рентгене медиальная складка не будет видна. Для обнаружения назначается МРТ. Если обследования свидетельствуют о синдроме медиопателлярной складки, то назначается артроскопия.
Артроскопия является достаточно распространенным методом диагностики и лечения. При данной операции можно взглянуть на сустав изнутри и при обнаружении дополнительных изъянов их можно тут же удалить.
В колене делается два надреза. В один надрез водится небольшой прибор со встроенной видеокамерой, а в другой хирургические инструменты. Так же через надрез могут, при необходимости, ввести дополнительные препараты. Не нужно вскрывать все колено, достаточно пару надрезов.
Важно! После артроскопии восстановление проходит намного быстрее.
Когда может вызывать боль и дискомфорт
Одной из причин воспаления медиопателлярной складки являются чрезмерные нагрузки. Патология может развиваться при:
- повторяющемся сгибании и разгибании сустава;
- травмах и скручивании колена;
- раздражения жировой подушки;
- изменения биомеханики сустава;
- внутренних травм, таких как разрыв мениска.
Предрасположенность к шелф-синдрому возникает при гипотонии четырехглавой мышцы из-за нарушенного кровоснабжения или иннервации. Потому к патологии склонны футболисты, у которых происходит пережатие бедренного нерва подвздошно-поясничной мышцей на уровне паховой складки. Заболеванию предшествуют хронические боли в колене, а у спортсменов предпосылкой является травма и болезнь Осгуда-Шлаттера.
Все начинается с того, что человек решил заняться спортом. Но забыл про главное – перед пробежкой, ездой на велосипеде или перед тем, как делать простые упражнения, нужно разогреть суставы. Достаточно 15 минутной разминки, и риск возникновения боли в колене уменьшиться в разы.
Важно! Без разминки последствия после занятия могут быть весьма плачевными.
Первые признаки проблем с медиальной складкой начнут проявлять себя буквально сразу после получения травмы. Колено начнет опухать и издавать странные щелчки при сгибании.Будет сильно больно сгибать и разгибать его. При продолжении выполнения упражнений, после которых была получена травма, складка начнет достаточно быстро воспаляться.
Важно! При воспалении медиальная складка напоминает сильно натянутую струну и будет давить на суставной хрящ.Все это приведет к его разрушению и к множеству других проблем.
Причины
Широкое распространение данного заболевания обусловлено тем, что коленный сустав принимает активное участие во всех движениях человека. Анатомическое расположение провоцирует образование складки из синовиальной полости, но только в случае воздействия негативных факторов происходит ущемление и воспаление. Нередко бывает так, что наличие медиопателлярной складки не вызывает никакого дискомфорта и никак не проявляется.
Главными факторами развития заболевания считаются:
- Возрастные критерии, так как у людей пожилого возраста риск проявления патологии в разы увеличивается, так как организм со временем теряет свои первоначальные свойства, суставы изнашиваются, что приводит к развитию дегенеративных изменений.
- Значительные нагрузки физического плана. Сразу же скажем о том, что это основная причина возникновения медиопателлярной складки. Чаще всего такое заболевание поражает людей, которые ведут активный образ жизни – всегда «на ногах», спортсменов, а также людей, у которых профессиональная деятельность связана именно с активными физическими нагрузками.
- Травмы конечностей, а также различные суставные патологии.
В чем заключается лечение?
Терапия проблемы зависит от ее степени выраженности. Когда складка имеет небольшие объемы, а патологический процесс еще не успел распространиться на соседние ткани прибегают к использованию нестероидных противовоспалительных препаратов в виде мазей или внутримышечных инъекций. Это поможет снять болевой синдром и постепенно устранить воспаление медиопателлярной складки.
Однако, когда это образование имеет значительные размеры или в процесс вовлекаются соседние ткани, то показано лечение с помощью удаления образования. С его целью используется артроскопия. Она также показана, если присутствует супрапателлярная складка, ведь это образование повышает риск развития злокачественного процесса.
Лечение заболевания
На ранней стадии заболевания можно обойтись и без хирургического вмешательства. Первое, что нужно сделать, это постараться сделать все, чтобы гипертрофия колена уменьшилась. Этого можно добиться, банально ограничив физические нагрузки. Также назначают противовоспалительные препараты. Но и здесь есть свои подводные камни.
Не каждому человеку может подойти тот или иной препарат, назначенный врачом. Возможно у пациента аллергия на лекарство, а это может привести к другим заболеваниям. Доктор должен изучить пациента чуть ли не с ног до головы перед назначением лечения.
Важно! Если у больного проблемы с желудком, гастрит или язва, то это следует обязательно учесть.
Если же консервативный метод лечения не дал положительного результата или же пациент вовремя не обратился за помощью, то назначают артроскопию.
Артроскопическое иссечение проводится под строгим визуальным наблюдением. При данной операции проводят резекцию целой медиальной складки. Ее удаляют полностью. Восстановление после данного вмешательства проходит достаточно быстро.
Из-за халатности пациентов врачи часто наблюдают поврежденные мениски. Докторам не составит большого труда восстановить его при помощи холодной плазмы, но пациент будет восстанавливаться намного дольше, что возможно послужит ему уроком.
Не стоит полагаться на самолечение. Оно не всегда дает тот результат, на который надеются пациенты.
Симптомы шелф-синдрома
Признаки патологии схожи и пересекаются с клинической картиной других синдромов:
- боли по передней и внутренней части колена;
- приступообразные и эпизодические боли;
- болезненность при нажатии;
- «слабость» колена при движении;
- ощущение блокировки сустава.
Обострение симптомов происходит во время движения: при подъеме по лестнице, при длительном стоянии, сидении на корточках, приседаниях.
Заподозрить развитие синдрома медиопателлярной складки можно по следующим диагностическим признакам:
- боли в медиальном мыщелке бедра;
- видимые и осязаемо болезненные складка;
- слышимый щелчок при движении колена – болезненная дуга – 30-60 градусов;
- положительный тест пододеяльника: боль снижается, если зажать одеяло между коленями во время сна.
Для диагностики важно отметить, что симптомы усиливаются при подъеме со стула после длительного сидения. При хронических воспалениях наблюдается атрофия четырехглавой мышцы бедра.
Симптомы патологии коленного сустава
Воспалительный процесс медиопателлярной складки
Воспалительный процесс медиопателлярной складки сопровождается выраженными симптомами, которые зачастую появляются сразу же после ушиба, падения, удара или воздействия на организм другой причины.
Считается, что первым и главным признаком болезни значится развитие болевых ощущений, которые могут иметь различный характер выраженности. При любых попытках к передвижению, даже вследствие обычной ходьбы, человека может беспокоить боль, которая снижается в состоянии покоя.
- Помимо этого, наблюдаются следующие симптомы:
- Появление специфического звука при сгибании ноги в колене (хруст, потрескивание).
- Возникает дискомфорт при движении.
- Возможно ощущение тяжести, распространяющиеся на обе конечности.
Наиболее редкими признаками могут стать незначительная отечность, припухлость и гиперемия кожи вокруг поврежденного коленного сустава.
Поскольку симптомы медиопателлярной складки считаются неоднозначными и могут указывать на другое заболевание, достаточно трудно поставить верный диагноз и определиться с правильностью лечения. Поэтому определяют заболевание только на основании инструментальных обследований.
Диагностические методы
При физическом осмотре у пациента прощупываются болезненные точки вдоль медиальной и нижней частей надколенника. В некоторых случаях врач ощущает болезненную, гипертрофированную мембрану.
Квадрант инферомедиальный (нижнемедиальный) квадрат под надколенником является наиболее болезненным. Смещение коленной чашки внутрь приводит к усилению боли, что связано с болезненностью тканей при пальпации, но не всегда сопутствует пателлярной нестабильности.
Диагностическим критерием является боль при прощупывании медиопателлярной сладки при отсутствии внутрисуставного выпота, свидетельствующего о травмах связок. Следует отличать патологию от воспаления и сжатости связок, болезненности мест прикрепления мышц. Чаще всего воспаление медиопателлярной складки дифференцируют с травмами менисков у спортсменов.
Тест на блокировку
Пациент сидит на краю кровати с коленом, согнутым на 90 градусов. Врач стоит напротив, помещая указательный и средний пальцы по центру надколенника, и просит пациента медленно разогнуть колено. Удерживая пальцы на месте, врач следит за движением. Положительный тест на синдром медиопателлярной складки: надколенник заскакивает или подпрыгивает во время движения. Обычно блокировка происходит в диапазоне от 45 до 70 градусов в сторону разгибания. Ощущается крепитация надколенника.
Рентгеновский снимок поможет исключить сопутствующие патологии, но не визуализирует складку. Только на МРТ можно различить воспалительный процесс, однако его используют для диагностики других заболеваний, которые связаны с раздражением складки.
Диагностика
Постановка диагноза данной патологии представляет некоторые сложности, связанные с тем, что ее симптоматика схожа с клиническими проявлениями таких проблем с суставом, как повреждение мениска, разрыв связок, разрушение хрящевой ткани. По этой причине при подозрении на воспаление используются различные методы обследования.
Начальный этап диагностического процесса состоит из выявления жалоб и их детализации. После чего врач визуально осматривает колено, просит пациента произвести те или иные движения и указать место максимальной болезненности. Затем методом пальпации обследует место локализации болевого синдрома и делает выводы о характере заболевания. Обязательно назначаются общеклинический и биохимический анализ крови.
Для уточнения диагноза используют инструментальную диагностику, поскольку физикальные методы обследование не дают полного представления о клинической картине заболевания. Основным методом диагностики гипертрофии медиопателлярной складки является магнитно-резонансная томография (МРТ). Процедура безболезненна, не требует особой подготовки со стороны пациента и проводится достаточно быстро. МРТ позволяет выявить не только утолщение синовиальной оболочки, но и сопутствующие повреждения.
Ультразвуковое исследование (УЗИ) и компьютерная томография (КТ) применяются реже, поскольку они не позволяет определить наличие рудимента. Однако данные способы диагностики дают возможность исключить или подтвердить существование других патологий сустава.
При наличии отечности может быть назначен анализ синовиальной жидкости. Артроцентез (прокол) суставной капсулы с последующим забором биологического материала на анализ осуществляется с помощью шприца и специальной иглы.
Синдром медиапателярной складки, лечение, симптомы, реабилитация
При восстановительном периоде после операции требуется четко следовать инструкциям лечащего доктора. Коленный сустав не подвергают иммобилизации. Впервые повязка накладывается на второй день после терапии, а потом по мере необходимости.
Ходить пациент способен уже спустя 3 часа после оперативного вмешательства. При передвижении необходимо пользоваться костылями и не нагружать пораженный сустав. Нагрузку начинают с 4 дня реабилитации, постепенно увеличивая ее.
Со 2 дня после операции рекомендуется выполнять упражнения из лечебной физкультуры. Они помогают укрепить мышечные ткани бедра и голени. Через неделю снимаются швы. На протяжении 2 недель человек посещает физиотерапевтические процедуры для наиболее быстрого восстановления функциональности сустава.
Медиопателлярная складка – не несущая в себе физиологической нагрузки часть коленного сустава. Эта перегородка между суставными элементами присутствует только в период внутриутробного развития ребенка.
После рождения данный рудимент постепенно рассасывается. Но случается это не всегда.
В некоторых случаях перегородка не исчезает, может со временем воспаляться, из-за чего возникает синдром медиопателлярной складки.
Согласно медицинской статистике, складка – рудимент между элементами коленного сустава, остается у 30% населения. Интересный факт – у представителей монголоидной расы медиопателлярная складка диагностируется чаще, нежели у других народностей.
По каким причинам эта часть коленного сустава не рассасывается, неизвестно. Но точно определено наличие наследственной предрасположенности. Какие-либо факторы внешней среды не могут повлиять на процесс рассасывания коленной медиопателлярной складки.
Синдром медиопателлярной складки – внезапно возникшая боль в колене, причина появления которой – воспаление складки. Возникает синдром медиопателлярной складки не у всех людей, имеющих подобный рудимент. Чтобы начал формироваться воспалительный процесс, нужно влияние определенных факторов.
Заболевание чаще диагностируется у людей, занимающихся определенными видами спорта, подразумевающими частые прыжки и большую нагрузку на нижние конечности:
- волейбол;
- хоккей;
- футбол;
- баскетбол.
Синдром медиопателлярной складки возникает после перенесенных инфекционных заболеваний. Часто воспаление возникает у людей, которые ввиду особенностей своей трудовой деятельности вынуждены подолгу стоять на ногах.
Синдром медиопателлярной складки возникает в большинстве случаев на обеих конечностях, но его симптомы носят перемежающийся характер. Это означает, что боль и чувство дискомфорта проявляется то на левой ноге, то на правой. Вследствие этого постановка диагноза может значительно затрудняться.
Клиническая картина
Синдром медиопателлярной складки проявляется болью ноющего характера, охватывающей весь сустав колена. Когда человек долго сидит или лежит, а потом начинает сгибать и разгибать колено, могут быть слышны характерные щелчки, боль в такие моменты усиливается.
У человека возникает неприятное чувство тяжести в колене. Прием обезболивающих препаратов, мазей и гелей дает кратковременное облегчение, но стоит человеку вновь заняться спортом либо долго простоять на ногах, симптоматика заболевания возвращается.
Синдром медиопателлярной складки может стать причиной защемления этой складки между костью бедра и коленной чашечкой, из-за чего болевой симптом значительно усиливается. При отсутствии своевременного лечения наличие постоянного воспалительного процесса в колене может привести к постепенному размягчению, а в дальнейшем и полному разрушению хрящевой ткани сустава.
Может развиться артроз пателло-феморального типа. Постоянно воспаленная межсуставная складка начинает постепенно уплотняться, и при каждом движении коленом хрящ сустава травмируется. Хрящевая ткань коленного сустава не подлежит полному восстановлению.
Постановка диагноза
Чтобы выявить синдром медиопателлярной складки проводится осмотр колена пациента, собирается тщательный анамнез. При выраженной симптоматической картине для врача-ортопеда не будет проблемой поставить диагноз после осмотра поврежденного колена. Для получения более детальной картины патологического процесса назначается прохождение УЗИ.
Синдром медиопателлярной складки – одно из немногих заболеваний коленного сустава, для диагностики которого можно применять метод ультразвукового исследования. При подозрении на осложнения необходимо пройти магнитно-резонансную томографию.
Терапия
В Центре спортивной травматологии и восстановительной медицины лечение синдрома проводится консервативными методами. Необходимо убрать воспаление, для чего пациенту подбираются препараты противовоспалительного спектра действия как в таблетированной форме, так и в виде мазей и гелей.
Обязательное условие для полноценного выздоровления – ограничение нагрузок на нижние конечности сроком от 2 недель до 1,5 месяцев. Специалисты Центра подготавливают для каждого пациента реабилитационную программу.
Квадрицепс – мышца, отвечающая за стабилизацию коленного сустава, и без постоянной умеренной нагрузки она быстро атрофируется.
При отсутствии положительной динамики от консервативного лечения требуется хирургическое удаление медиопателлярной складки.
В Центре спортивной травматологии и восстановительной медицины удаление складки проводится методом артроскопии.
Это малоинвазивная операция, не требующая полостных разрезов, имеющая минимальные риски осложнений и характеризующаяся коротким восстановительным периодом.
После полной резекции медиопателлярной складки вероятность того, что она вновь появится, исключается. Риск рецидива возможен только в том случае, если складка была удалена не полностью, и на оставшихся ее частях может вновь возникнуть воспаление. В таких случаях требуется проведение новой операции.
Структура лечения
Для восстановления полноценной функции движения колена и предупреждения формирования процесса воспаления назначается комплексное, индивидуальное лечение:
- Примем медицинских препаратов.
- Гимнастика лечебного типа.
- Физиотерапевтические процедуры.
- Операция.
Особо важным является своевременное лечение для исключения оперативного вмешательства.
Медикаментозная терапия:
- Назначаются противовоспалительные средства нестероидного типа, чаще всего применяется Ибупрофен, а также озон-кислородные смеси, которые вводятся непосредственно в сустав.
- В определенных ситуациях, когда боль слишком выражена назначаются такие средства как Дексаметазон и Преднизолон.
- Если процесс воспаления слишком значительный применяются стероидные гормоны, рекомендовано использование Гидрокортизона.
Больным в обязательном порядке подбираются специальные виды упражнений для устранения симптоматики заболевания и укрепления мышц. Посредством правильно подобранных упражнений улучшается кровообращение и обменные процессы, что позволяет быстро устранить процесс воспаления.
Дополнительным видом лечения считается магнитотерапия, фонофорез, ионофорез. Посредством такой процедуры купируются симптомы, которые ярко выражены, снимается отечность и снижается проявление боли.
Если консервативные методы не позволили получить желаемых результатов используется операция. Рекомендовано проведение резекции – артроскопии, когда осуществляется иссечение воспалительной или же утолщенной зоны медиопателлярной складки. В ходе процедуры врач производит небольшие разрезы и посредством специальных инструментов удаляет поврежденные части.
Коленный сустав промывается специальными препаратами и накладываются швы. Использование повязок не рекомендуется. После удаления складки восстановительный процесс составляет не менее трех недель. После чего снимаются швы, проводятся различные физиотерапевтические процедуры и назначается гимнастика лечебного типа.
Профилактика
- Правильное питание, контроль веса (значительный вес провоцирует возникновение серьезных нагрузок).
- Правильные физические тренировки для укрепления мышц и восстановительных процессов.
- Сочетание физических нагрузок с отдыхом.
- Систематический профилактический прием витаминных комплексов.
- При восстановительном процессе рекомендуется прием хондропротекторов.
- При проявлении неприятных симптомов в колене рекомендуется сразу же обратиться к врачу.
Что это такое?
Под синдромом медиопателлярной складки (код по МКБ-10 М22.2) понимается воспаление этого отростка, обусловленное внешним воздействием.
Рудимент сохраняется после рождения у 30-50% людей. В большинстве случаев отросток не вызывает дискомфорта. Симптомы, связанные с синдромом медиопателлярной складки, объясняются анатомией коленного сустава. Последний располагается в капсуле, внутренняя часть которой выстлана синовиальной оболочкой. Такой «мешок» синтезирует жидкость, обеспечивающую подвижность сустава.
Рекомендуем также прочитать статью: «Что такое хондромаляция коленного сустава?».
Методы терапии
Лечение воспаления внутрисуставной перегородки колена может быть консервативным или оперативным.
На ранних этапах формирования патологии применяют консервативную терапию, которая включает медикаментозное лечение и физиотерапию.
К широко используемым физиопроцедурам, которые позволяют остановить воспалительный процесс и устранить болевой синдром, относятся:
- магнитотерапия;
- лазеротерапия;
- электрофорез;
- ультразвуковая терапия.
На период лечения больному показано ограничить физические нагрузки и избегать резких движений. Также рекомендовано носить ортопедические наколенники. Специальные изделия помогают разгрузить колено, устранить боль и снять воспаление.
Для восстановления функционального состояния сустава назначается лечебная гимнастика. Комплекс упражнений подбирается индивидуально.
Медикаментозная терапия предполагает прием лекарственных средств, направленных на устранение воспаления синовиального выступа. Для этого используют противовоспалительные нестероидные препараты. Они не только снимают воспаление, но и оказывают обезболивающее действие.
Для лечения синдрома существует большое количество всевозможных форм НПВП. Это могут быть мази и гели для местного применения, капсулы и таблетки, а также инъекционные препараты для внутрисуставного введения.
К наиболее часто назначаемым препаратам относятся:
- Нимесулид;
- Диклофенак;
- Индометацин;
- Кеторолак;
- Мелоксикам;
- Кетопрофен;
- Мовалис.
Если консервативные меры оказываются безуспешными, и патология прогрессирует, целесообразно прибегнуть к оперативному вмешательству. Для удаления суставного фрагмента применяют артроскопию. Эта процедура представляет собой малоинвазивную операцию, в ходе которой производится резекция (полное удаление) суставного фрагмента.
Проводится она методом прокола под местной анестезией. В полость коленного сустава вводят специальный прибор (артроскоп), при помощи которого хирург производит иссечение воспаленной складки. Восстановление пациента после данного вмешательства проходит достаточно быстро.
Осторожно! Видео операционного характера. Не рекомендуется лицам до 18 лет, беременным и людям с нестабильной психикой.
Выбор тактики лечения зависит от степени запущенности патологического процесса и болевого синдрома.
На ранних этапах формирования патологии применяют консервативную терапию, которая включает медикаментозное лечение и физиотерапию.
На первых этапах развития синдрома не проводят оперативного вмешательства. Избавиться от патологии удается с помощью ограничения физических нагрузок. Это позволит уменьшить гипертрофию коленного сустава.
Диагностика синдрома
Ультразвуковое исследование — помогает оценить состояние мягких тканей, сустава и связок
Диагностирует патологию врач-травматолог, исходя из визуального осмотра, опроса пациента и использовании следующих инструментальных методов исследования:
- Магниторезонансная томография (МРТ) — самый действенный и достоверный способ выявления болезни. Благодаря ему, врач осматривает степень поражения сустава и обнаруживает локализацию воспаления.
- Ультразвуковое исследование — помогает оценить состояние мягких тканей, сустава и связок.
- Рентгенография — не менее эффективный метод обследования, с помощью которого тоже можно обнаружить заболевание, оценить тяжесть воспалительного процесса и степень разрушения сустава.
Более действенным способом диагностики является артроскопический метод. Благодаря ему врач может подробнее рассмотреть коленный сустав и медиопателлярную складку. Развитию патологии будут способствовать появление гипертрофии, снижение или полное отсутствие сосудистого рисунка и фиброзирование.
Реабилитация
При восстановительном периоде после операции требуется четко следовать инструкциям лечащего доктора. Коленный сустав не подвергают иммобилизации. Впервые повязка накладывается на второй день после терапии, а потом по мере необходимости.
Ходить пациент способен уже спустя 3 часа после оперативного вмешательства. При передвижении необходимо пользоваться костылями и не нагружать пораженный сустав. Нагрузку начинают с 4 дня реабилитации, постепенно увеличивая ее.
Спондилоэпифизарная дисплазия нижних конечностей
Со 2 дня после операции рекомендуется выполнять упражнения из лечебной физкультуры. Они помогают укрепить мышечные ткани бедра и голени. Через неделю снимаются швы. На протяжении 2 недель человек посещает физиотерапевтические процедуры для наиболее быстрого восстановления функциональности сустава.
Симптомы
Интенсивные физические нагрузки вызывают гипертрофию (утолщение) медиопателлярной складки. Последняя после такого воздействия напоминает натянутую струну и разрушает хрящ мыщелка бедра.
Одновременно с этим гипертрофированная складка раздражает синовиальную оболочку, вследствие чего происходит замещение нормальной ткани соединительной и возникает воспалительный процесс (в суставе появляются рубцы).
Синдром медиопателлярной складки вызывает:
- болевые ощущения, локализующиеся в коленном суставе (спереди и сзади);
- ощущение слабости в колене при совершении движений;
- ощущение, будто сустав заблокирован.
Болевой синдром носит ноющий либо эпизодический характер. Интенсивность этого симптома увеличивается при надавливании на проблемный сустав или физических нагрузках.
Важно! Ввиду того что воспаление медиопателлярной складки затрагивает обычно оба колена, это усложняет диагностику синдрома.
У худощявых пациентов образование нередко прошупывается при пальпации. О наличии воспаления в коленном суставе свидетельствуют щелчки, возникающие при движении ногой или телом.
Синдром медиопателлярной складки требует своевременного врачебного вмешательства. Без адекватной терапии патологический процесс в суставе провоцирует развитие пателлофеморального артроза. Гипертрофированная складка представляет собой подобие наждачной бумаги, которая при каждом движении ногой стирает хрящевую ткань и кости надколенника.
Группы риска
В группу риска возникновения синдрома медиопателлярной складки коленного сустава входят люди, которые регулярно занимаются спортом и посещают тренажерный зал. Основные виды спорта, которые могут стать причиной нарушений в коленном суставе, следующие:
- бег;
- велоспорт;
- прыжки, в которых предусматривается перегрузка коленного сустава.
Нередко данный синдром развивается у людей, чья работа предполагает долгое пребывание на ногах.
Патология может возникнуть и у спортсменов со старыми травмами, затрагивающими поражение мениска, коленного сустава и крестообразной связки.
Боль, которую опасно терпеть
Боль в суставах уже даёт о себе знать, а Вы всё выжидаете и пытаетесь обойтись народными средствами, не решаясь на визит к врачу? Не забывайте, что есть синдромы – и это особенно актуально для ортопедических проблем! – которые нельзя игнорировать: так, воспаление колена на фоне дефицита внутрисуставной жидкости, сопровождающееся ощутимым болевым эффектом, может сигнализировать о синдроме медиопателлярной складки коленного сустава – заболевании, чреватом опасными последствиями, вплоть до инвалидизации из-за стирания суставного хряща и развития злокачественного процесса.
Ортопеды-травматологи клиники «Долголетие» напоминают, что за помощью нужно обращаться только к профессионалам! Важно сделать это вовремя, пока проблема не переросла в более угрожающее состояние. Чтобы записаться к ведущим врачам Санкт-Петербурга, специализирующимся на лечении коленного сустава, звоните по номеру: 7 – консультанты колл-центра подберут удобное время для Вашего визита.
Как правило, данное заболевание развивается на фоне профессиональной деятельности – в частности, у артистов балета, спортсменов и людей, подвергающихся тяжелой физической нагрузке. Складка, которая должна вырабатывать внутрисуставную жидкость, при травме колена либо в силу особенностей строения коленного сустава постепенно утрачивает данную функцию, из-за чего происходит разрастание фиброзной ткани – поэтому складка теряет эластичность и мешает нормальному движению сустава.
Классификация
Складка может быть одиночной, двойной или (редко) тройной, а её поверхность – целостной или перфорированной. Визуализировав складку, ногу пациента несколько раз сгибают и разгибают в коленном суставе. Небольшая складка (тип1) не контактирует с медиальным мыщелком бедра во время этих манипуляций. Складка больших размеров (тип 3) может соприкасаться с мыщелком бедра и/или надколенником.
Выделяется три типа медиопателлярной складки:
- Тип 1 – рудиментарное гребнеподобное образование переднемедиальной капсулы.
- Тип 2 – складка, не соударяющаяся с медиальным мыщелком бедра и/или фасеткой надколенника при сгибании в коленном суставе.
- Тип 3 – складка, соударяющаяся с медиальным мыщелком бедра и/или фасеткой надколенника при сгибании в коленном суставе.
Очень большая складка может ущемляться и при разгибании. Складка очень больших размеров затрудняет перемещение артроскопа из пателло-феморального сочленения в медиальный отдел. Во избежание перфорации складки следует избегать форсированного перемещения оптики. Для доступа в медиальный отдел сустава используется одна из следующих методик:
Максимальное разгибание колена. В некоторых случаях данный прием позволяет создать пространство между складкой и мыщелком бедра, через которое удаётся продвинуть артроскоп в дистальном направлении.
Доступ в медиальный отдел через медиальный заворот. Место отхождения складки от капсулы обычно располагается на небольшом удалении от мыщелка бедра. При этом пространство, через которое можно попасть дистально в медиальный заворот и далее, в медиальный отдел сустава, остаётся свободным.
Доступ в медиальный отдел через латеральный заворот. Артроскоп отводят к латеральному мыщелку бедра, по поверхности которого его перемещают в дистальном направлении, а затем проводят над межмыщелковым пространством, достигая медиального компартмента. Преимуществом такого доступа является возможность осмотра нижней поверхности складки. При исследовании необходимо обращать внимание на сопутствующие изменения складки и окружающих суставных поверхностей:
Разволокнение свободного края складки. Такие изменения указывают на постоянное ущемление складки между надколенником и мыщелком бедра.
Гиперплазия синовиальной ткани на складке или медиальном мыщелке бедра. Это свидетельствует о постоянном раздражении складки, при ущемлении или контакте с медиальным мыщелком бедра во время длительного сгибания.
Рубцово-изменённый и утолщённый край складки. Это признак постоянного раздражения, вызванного «прокатыванием» края складки по медиальному мыщелку бедра при сгибании и разгибании.
Повреждения хряща на медиальном мыщелке бедра. Длительное сдавление складки при сгибании в коленном суставе может повредить хрящ медиального отдела блока бедренной кости или проксимальной части медиального мыщелка.
Повреждения хряща медиальной фасетки надколенника. При ущемлении складки между мыщелком бедренной кости и надколенником может повреждаться хрящ медиальной фасетки последнего. Артроскопическая оценка медиопателлярной складки выполняется в «неестественных» условиях, так как полость сустава растянута жидкостью или газом. В результате расстояние между мыщелком бедра, надколенником и складкой представляется большим, чем без растяжения.
Методы лечения
Для восстановления двигательной функции колена и предупреждения воспалительного процесса, при медиопателлярной складке назначают индивидуальное комплексное лечение. Для этого используют следующие методы:
- Прием лекарственных средств.
- Лечебная гимнастика.
- Физиотерапия.
- Хирургическое вмешательство.
Особенно важно начать терапию своевременно, чтобы предотвратить осложнения болезни и быстро возобновить утраченные функции конечности.
Медикаментозная терапия
Используется, как правило, при начальном развитии патологии. При запущенной стадии, когда происходит разрушение сустава и медиопателлярной складки, препараты не действуют. Среди лекарственных групп, пациентам назначают нестероидные противовоспалительные средства, озон-кислородные смеси для внутрисуставного введения.
Противовоспалительные препараты отпускаются в различных формах, помогают снимать боль, воспаление и препятствуют разрушению складки. Использовать лекарства необходимо только по назначению лечащего врача.
ЛФК при медиопателлярной складке
Такие лечебные процедуры считаются вспомогательными и помогают эффективно разрабатывать пораженный сустав. При гипертрофии медиопателлярной складки, больному подбирают определенные виды упражнений, исходя из степени развития патологии, физической подготовки и возможностей. Гимнастика проводится только в больнице под наблюдением специалиста. Она направлена на подавление воспалительного процесса и помогает снимать отечность за счет ускорения кровообращения и обменных процессов.
При таком заболевании, упражнения подбираются, чтобы укрепить медиальную часть бедра, повысить эластичность связок и сухожилий, а также снять излишнее напряжение с коленного сустава.
Физиопроцедуры для лечения болезни
Еще одним дополнительным методом лечения медиопателлярной складки является физиолечение, которое основано на воздействии природных источников. Чаще применяют магнитотерапию, ионофорез, фонофорез, УФО, УВЧ. Цель данной процедуры — купировать выраженные симптомы, а именно снизить воспаление, боль и отечность.
Манипуляции проводят по сеансам, длительность которых определяет лечащий врач.
Оперативное вмешательство
Когда синдром медиопателлярной складки не удается вылечить консервативными методами, применяют операцию. Чаще проводят артроскопию (резекцию), которая определяется иссечением утолщенной и воспаленной зоны медиопателлярной складки.
Хирургическое вмешательство
Если лечение медиопателлярной складки медикаментозными препаратами не дало должного результата, и патология затянулась на несколько месяцев, то в этом случае рекомендовано хирургическое вмешательство.
Данный метод оперативного вмешательства называется артроскопией. Во время процедуры врач через предварительно сделанные проколы вводит в коленный сустав артроскоп, который соединен со специальной видеокамерой. Благодаря встроенной видеокамере на монитор выводится внутренняя полость коленного сустава, и под контролем артроскопа медиопателлярная складка полностью удаляется.
Во время артроскопии можно провести полную диагностику сустава и, если это необходимо, устранить другие повреждения коленного сустава, к примеру, разрывы мениска или связок.
Восстановительный период после проведенного хирургического вмешательства по удалению медиопателлярной складки длится не более полутора месяца. Во время него применяются физические упражнения, помогающие поддерживать оптимальный тонус мышц.
Последствия и осложнения
Отсутствие грамотного лечения провоцирует возникновение многочисленных дегенеративных изменений в суставе, практически полностью истощается и исчезает хрящевая ткань, что провоцирует развитие иных патологий. Происходит быстрое утолщение медиопателлярной складки, что формирует стирание суставного хряща и многочисленные травмы мягких тканей. Последствия таких действий могут быть критичными, вплоть до инвалидности.
Медиопателлярная складка или медиальный шельф может повреждаться в результате прямой травмы (падение на колено) или при манипуляциях инструментами во время артроскопии
Общая характеристика заболевания
В колене находиться целых три складки:
- складка, которая соприкасается с суставом;
- рудиментарная;
- не соприкасающаяся складка.
Образование данной складки начинается еще у эмбриона в утробе матери. Она играет роль разделителя в суставе. На девятом месяце беременности матери, перепонка у ребенка должна исчезнуть. Если же этого не произошло, то такое отклонение не считается патологией. Это не будет влиять на развитие и рост дитя.
Данная перепонка обнаруживается у 50% взрослых, и она не приносит им никакого дискомфорта. Это считается нормальным явлением.
Сустав находится в мешочке, заполненном синовиальной жидкостью. Эта жидкость служит смазкой для него, как масло в моторе двигателя. Без нее сустав начнет сильно тереться и стираться, что будет приводить к невыносимым болям. В конечном итоге человек вовсе не сможет ходить.
Через синовиальную оболочку проходит множество кровеносных сосудов и сухожилий. Медиопателлярная складка также проходит через этот мешочек и выглядит как небольшое утолщение.
В повседневной жизни она ни как не проявляет себя: не болит, не ноет, не подает никаких признаков существования. Но стоит только удариться, вывихнуть, оступиться, и тут же она даст о себе знать болью.
Артроскопические данные
Инфрапателлярная складка проходит кпереди от передней крестообразной связки (ПКС), ее анатомия крайне вариабельна. Однако все анатомические варианты, от отсутствия складки до полного разделения медиального и латерального компартментов. В норме складка распространяется от верхних отделов межмыщелкового пространства до жирового тела.
Классификация
Предложено большое количество классификационных описаний инфрапателлярной складки. Wachtler (1979) выделяет 5 типов, и в некоторых из них – несколько подтипов. Эта классификация интересна с научной точки зрения, но имеет небольшое клиническое значение.
Складка представляет собой изолированный тяж, расположенный кпереди от ПКС. Описаны два и даже три свободных тяжа инфрапателлярной складки.
Передний край складки имеет сетевидный вид и широко вплетается в ПКС. Такая складка в большинстве случаев плохо отделяется от ПКС.
При отсутствии инфрапателлярной складки открывается прямой вид на ПКС.
Начинающий артроскопист может принять плотную, тяжеподобную складку за неповрежденную ПКС. При выявлении утолщенной и рубцово-измененной складки следует обратить внимание на ход ПКС, которая берет начало на заднемедиальной поверхности латерального мыщелка бедра. Напротив, инфрапателлярная складка начинается значительно ближе кпереди от крыши межмыщелкового пространства. Место прикрепления ПКС можно осмотреть лучше, если расположить кончик артроскопа латеральнее складки и привести колено в неполное положение «четверки».
Рубцовые изменения складки (которую можно принять за ПКС) вызывают натяжения жирового тела. Артроскопические манипуляции в остром периоде травмы могут привести к кровотечению из ткани складки, а также к ее частичному или полному разрыву.
Складка расположена на переднемедиальной капсуле сустава. Она может выглядеть как тонкая хорда или как широкий тяж, прикрывающий медиальный мыщелок бедра и/или медиальную фасетку надколенника, что может затруднить дальнейшие артроскопические манипуляции.
Причины болевых ощущений
Главные факторы развития синдрома медиопателлярной складки коленного сустава – чрезмерная физическая нагрузка или травма. Обычно с таким явлением сталкиваются спортсмены. Особенно это проявляется в первое время занятий, когда человек пренебрегает разминкой перед тренировками.
Признаки, лечение и прогноз рака ТБС
Важно всегда разогревать мышцы и разминать кости, связки перед основным занятием. Это позволяет организму хорошо переносить нагрузки. Если не подготовить его, а сразу перейти к тяжелым упражнениям, то последствия могут быть неблагоприятными.
Также синдром может носить врожденный характер. Но это происходит редко.
К чему приводит патология?
Синдром медиальной складки влечет за собой проявление негативных симптомов, которые привносят сильный дискомфорт в жизнь пациента. Но это не главная опасность суставной болезни. Неблагоприятные последствия возникают тогда, когда человек игнорирует боль, пренебрегая походом к врачу и проведением лечения.
Таким образом, синдром медиопателлярной складки надо устранять своевременно, чтобы избежать разрушения сустава ноги. Для поддержания здоровья нижних конечностей следует регулярно заниматься спортом, но не забывать следить за правильностью выполнения упражнений.
Причины воспаления
Основной причиной воспаления медиопателлярной складки считаются частые нагрузки на коленный сустав.
Спровоцировать патологический процесс в этой зоне способны следующие факторы:
- частые движения коленным суставом;
- травмы мениска, связок, хрящевой ткани;
- раздражение жировой ткани;
- воспалительные заболевания (синовит, артрит);
- нарушение кровоснабжения или иннервации нервов в коленном суставе.
Группы риска
В группу риска развития синдрома медиопателлярной складки входят спортсмены и лица, которые регулярно занимаются фитнесом.
Рудимент воспаляется при:
- беге;
- езде на велосипеде;
- прыжках и иных действиях, связанных с повышенной нагрузкой на коленный сустав.
Также в группу риска развития синдрома входят лица, чья профессиональная деятельность предусматривает долгое пребывание на ногах.
Когда появляются болевые ощущения и дискомфорт
Одной из основных причин развития воспаления являются частые и чрезмерные нагрузки на коленный сустав. Провокаторами развития синдрома являются:
- Частые и повторяющиеся на протяжении длительного времени сгибания и разгибания коленного сустава.
- Воспалительные процессы, возникающие при таких заболеваниях, как артрит и синовит.
- Повреждения хрящевой ткани, связок и мениска, раздражение жировой ткани. Травмы внутренней части коленного сустава, которые могут быть спровоцированы ударом мяча во время игры в футбол, дорожно-транспортным происшествием, пинком в колено во время драки.
- Нарушение кровоснабжения.
- В некоторых случаях развитие синдрома медиопателлярной складки может быть связано с патологиями коленного сустава врожденного характера.
Одной из причин воспаления медиопателлярной складки являются чрезмерные нагрузки. Патология может развиваться при:
- повторяющемся сгибании и разгибании сустава;
- травмах и скручивании колена;
- раздражения жировой подушки;
- изменения биомеханики сустава;
- внутренних травм, таких как разрыв мениска.
Предрасположенность к шелф-синдрому возникает при гипотонии четырехглавой мышцы из-за нарушенного кровоснабжения или иннервации. Потому к патологии склонны футболисты, у которых происходит пережатие бедренного нерва подвздошно-поясничной мышцей на уровне паховой складки. Заболеванию предшествуют хронические боли в колене, а у спортсменов предпосылкой является травма и болезнь Осгуда-Шлаттера.
Во время возникновения воспалительного процесса медиопателлярная складка в коленном суставе утолщается в результате ее отечности, что провоцирует возникновение болей.
В случае, когда воздействие патогенного фактора продолжается, симптоматика усиливается. Такое может происходить, когда болевой синдром неравномерный и пациент продолжает заниматься спортом (например, катается на велосипеде, бегает, делает обычную зарядку).
Это приводит к тому, что медиопателлярная складка дальше отекает, приобретает форму струны, которая раздражает другие элементы сустава. В запущенных случаях данный процесс способен вызывать воспаление коленных мыщелков. Боль также усиливается, становится постоянной.
Медиопателлярная складка в коленном суставе может также вызывать раздражение синовиальной оболочки. Если подобный процесс длится в течение долгого времени, то это может привести к разрушению данной структуры.
В некоторых случаях травмы крестообразных связок и менисков могут вызывать рубцевание в складке, что ведет к постоянному болевому синдрому ноющего характера.
Узнайте, как выбрать ортопедические стельки при плоскостопии.
Клиника не имеет особенных признаков. Чаще всего выглядит она следующим образом:
- Как упоминалось выше, главный признак синдрома – наличие боли в области колена, его внутренней поверхности.
- Также пациенты ощущают характерные щелчки при движении.
- После долгого положения сидя больных беспокоит чувство тяжести.
- При долгом течении воспалительный процесс может переходить на область бедренной кости, что способно спровоцировать поражение суставной оболочки не только колена, но и бедра.
- При неправильном лечении может образоваться артроз. Это крайне неблагоприятное заболевание, способно спровоцировать невозможность осуществлять движения в данной области.
Клиническая картина может говорить о большом количестве патологий, по этой причине диагностика часто затягивается, что нередко провоцирует осложнения.
Медиопателлярная складка доставляет проблемы пациенту, когда она воспалена и утолщена. Воспаление может формироваться, в тех случаях, когда складка длительно раздражается при определенных многократно повторяющихся движениях в коленном суставе. При беге, езде на велосипеде, занятиях фитнессом, коленный сустав неоднократно сгибается и разгибается.
Также гипертрофированная складка раздражает окружающую ее синовиальную оболочку, которая тоже воспаляется и рубцово видоизменяется.
Иногда медиопателлярная складка воспаляется после прямого удара по внутренней поверхности коленного сустава, например, при игре в футбол или при дорожно-транспортном происшествии.
В некоторых случаях застарелые повреждения менисков и передней крестообразно связки вызывают воспаление синовиальной оболочки, приводящее к отеку и образованию грубых плотных рубцов в области медиопателлярной складки.
Основным проявлением синдрома медиопателлярной складки является боль и щелчки по внутренней поверхности коленного сустава. Синдром чаще всего распространен среди молодых пациентов. У худощавых пациентов иногда представляется возможным пропальпировать складку под кожей.
Симптомы могут усиливаться при физической нагрузке и ходьбе по лестницам.
Гимнастические упражнения
Выбор гимнастических упражнений при синдроме медиопателлярной складки коленного сустава полностью зависит от характера нарушений и от того, в какой степени развивается патологический процесс.
Все занятия должны проводиться под строгим контролем физиотерапевта, и только в условиях стационара. Курс лечебной физкультуры помогает устранить болевой синдром, остановить воспалительный процесс и нормализовать кровообращение в проблемной зоне.
Во время занятий рекомендуются упражнения по укреплению медиальной части бедра, а также те, которые повышают эластичность сухожилий и связочного аппарата.
Воспалительный процесс, развивающийся в коленном суставе при синдроме медиопателлярной складки, очень опасен и может привести к разрушению хрящевой ткани, что впоследствии может грозить инвалидностью больному. Поэтому при первых исмптомах следует незамедлительно посетить врача. Вовремя начатое лечение намного ускорит процесс выздоровления.
Причины заболевания
Широкое распространение гипертрофированной медиопателлярной складки объясняется тем, что коленный сустав является самым задействованным суставом в передвижении людей. Он участвует почти во всех попытках к движению и включается в работу при многих упражнениях.
Анатомическое расположение складки характеризуется участком между бедренной костью и надколенником. Образуется из синовиальной полости, поэтому при воздействии на организм негативных факторов, она ущемляется и происходит ее воспаление.
Главными факторами образования такой болезни являются:
- Возраст — у пожилых людей риски развития патологии повышаются, поскольку со временем организм теряет прежние свойства, суставы изнашиваются и быстро подвергаются внешним воздействиям. После 40 лет первое место по распространенности среди всех артрозов занимает гонартроз.
- Высокая физическая нагрузка — это основная причина медиопателлярной складки колена. Особенно она встречается среди спортсменов и любителей подвижного образа жизни, которые пренебрегают растяжке и предварительному разогреву перед выполнением упражнений.
- Травматизация конечности.
- Наличие способствующих патологий суставов.
Предрасполагающими факторами в возникновении болезни могут выступать переохлаждения, лишняя масса тела, неправильное питание, наследственность и несвоевременное лечение заболеваний опорно-двигательного аппарата.