Этиология мышечного миозита довольно широка, и может быть связана как с глубинными скрытыми инфекционными, аутоиммунными системными процессами, дистрофическими дегенеративными изменениями, паразитарными инвазиями, так и с внешними факторами воздействия:
- хроническим перенапряжением шейных мышц на профессиональной почве;
- переохлаждением;
- термическим воздействием;
- интоксикациями и другими факторами.
Разнообразны и сами формы проявления миозита:
- Затрагивать он может не только мышцы, но и кожу, протекая в форме дерматомиозита.
- Одновременно возможно поражение и нервов (нейромиозит).
- Последствиями заболевания являются изменения структуры фиброволокон (фибромиозит) и даже их кальцификация и оссификация (кальцифицирующий и оссифицирующий миозит).
- Отличается и характер течения болезни (острый, хронический, гнойный), и масштабность (единичный миозит и полимиозит).
Обо всем этом подробно мы уже рассказывали в статье о мышечном миозите. Но стоит упомянуть более подробно еще одну разновидность патологии, часто распространенную — это миозит шеи.
Миозит мышц шеи – описание заболевания
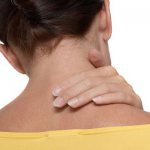
Миозит мышц шеи
Под этим медицинским термином понимается воспаление мышц шеи, которые непосредственно крепятся к скелету.
Существует несколько распространенных форм миозита, но шейный вариант встречается в подавляющем большинстве случаев. Его локализация затрагивает шейный и позвоночных отделы, проявляется в болевых ощущениях между лопаток, а в редких случаях и в затылке.
Запущенные формы могут приводить к возникновению хронических болей обеих сторон шеи, которые также часто передаются в височную область головы.
У пациентов может ухудшаться глотательный рефлекс, дыхание становится прерывистым, поэтому на помощь придут только врачи «скорой помощи» или своевременное обращение к лечащему врачу.
Миозит шейный может быть острым и хроническим. Часто не долеченный острый миозит трансформируется в хронический. В зависимости от степени распространения миозит подразделяется на локализованный и диффузный.
При полимиозите воспаление захватывает несколько групп мышц. При дерматомиозите в воспалительный процесс вовлекаются мышцы и кожа, а при нейромиозите – мышцы и нервные волокна.
Симптоматика заболевания
Миозит мышц шеи проявляется остро или протекает практически незаметно в хронической форме, обостряясь лишь под действием негативных факторов. Признаки почти всегда достаточно выраженные, что позволяет специалисту без труда диагностировать патологию на первичном приеме. Основными симптомами бывают:
- Боль. Возникать она может в обеих сторон или только с одной, к примеру, справа. Затрагивает весь отдел и нередко отдает в другие области, спину, плечи, затылок. Интенсивность ощущения всегда нарастающая, воспалительный процесс легко распространяется в мягких тканях. Невыносимым болевой синдром становится при активных физических действиях или дополнительных нагрузках.
- Головная боль. Пациенты нередко жалуются на сдавливающие ощущения в области висков. Это связано с защемлением нервов и распространяющимся воспалительным процессом.
- Отченость. Область шеи немного припухает, увеличивается в размерах, что ощущается при пальпации. Жидкость может скапливаться с одной или сразу с двух сторон.
- Зажатость. Мускулы в поврежденной области скованные, постоянно напряжены, поэтому любые попытки повернуть голову, наклонить ее приводят к серьезному дискомфорту.
- Беспричинный кашель. Если воспаление распространяется, то это приводит к таким негативным последствиям, как отечность дыхательных путей. Это нарушает работу гортани, поэтому появляется удушье или першение, кашель.
- Повышение температуры тела. Если вовремя не начать лечить миозит, то воспалительный процесс начинает распространяться, пораженный участок становится болезненным, появляется покраснение, увеличивается температура тела до отметок 37,5–38,5С.
Признаки хронической формы менее выраженные, и пациент ощущает лишь небольшую скованность, особенно при физических нагрузках, боль в шее или плечах, головную боль. Поэтому общие симптомы не позволяют диагностировать патологию, из-за игнорирования таких системных нарушений здоровья. Легче определяется посттравматический миозит, так как в процессе реабилитации пациент находится под контролем врачей, и такая симптоматика не остается без внимания.
Важно! Обращаться к врачу следует даже при слабой симптоматике, так как заболевание легче поддается лечению на ранних стадиях.
Теплый компресс при миозите приносит лишь временное облегчение
Классификация и виды миозита мышц шеи
В медицине используются несколько классификаций миозитов. Самое основное подразделение — по месту поражения мышц. Выделяют шейный, поясничный, грудной, редко возникает ягодичный миозит. Врачами используется и классификация миозита по провоцирующей причине:
- Гнойный миозит относится к самым тяжелым, вызывают его различные виды бактерий, в основном стафилококки и стрептококки. Данная форма развивается при проникновении возбудителя инфекции в открытую рану, это может случиться при оперативных вмешательствах на шее или при различных травмах. Гнойный миозит может привести к весьма грозным осложнениям – флегмонам, абсцессам, поэтому для его лечения подбирается эффективная антибактериальная терапия.
- Инфекционный миозит развивается во время или после гриппа, ОРВИ, красной волчанки, ревматизма. Инфекционное негнойное поражение отличается меньшей тяжестью симптоматики по сравнению с гнойным миозитом.
- Нейромиозит – форма миозита, при которой поражаются не только шейные мышцы, но и периферические волокна нервов. Нейромиозит часто протекает хронически, что приводит к возникновению дистрофических изменений в мускулатуре. Возникновение поражения нервов и мышц возникает при одновременном влиянии значительного физического перенапряжения и действия холодных температур или сквозняков.
- Болезнь Мюнхмейера или оссифицирующий миозит характеризуется появлением очагов большого количества кальция в скелетных мышцах. Этиология до конца не выяснена, заболевание нередко определяется как врожденное, бывает, что очаги окостенения возникают после травм.
- Полимиозит – одновременное поражение нескольких групп мышц. Обычно данная форма развивается при аутоиммунных заболеваниях, для недуга характерна не только боль, но и нарастающая слабость в мышцах, в дальнейшем развивается атрофия. Если заболевание выявлено у ребенка, то нужно обследовать легкие, сердце – в этих органах также наблюдаются патологические процессы. Пациент мужского пола после 40 лет с диагнозом миозит часто страдает от опухолей внутренних органов. Полимиозит – одна из самых тяжелых форм повреждения мышц.
- Дерматомиозит охватывает несколько систем – мышцы, кожу, внутренние органы. Данный тип миозита чаще всего выявляется у молодых женщин, способствовать заболеванию могут гормональные нарушения, наследственная предрасположенность. Кожная симптоматика определяется появлением мелкоточечных высыпаний, отеком век и губ. Все симптомы могут возникнуть как стремительно, так и нарастать постепенно за несколько дней.
Врачи подразделяют шейный миозит на острый и хронический. Нетрудно догадаться, что постоянно игнорируемые больными признаки острого миозита могут привести к хроническому течению заболевания.
Степень миозита:
- Острая. Обычно приступ заболевания впервые регистрируется после того, как человек перенес какую-либо генерализированную инфекционную патологию, а также после травмы, отравления, перенапряжения.
- Хроническая. Чаще всего хроническая степень прогрессирует из острой, если неправильно подобрать лечение миозита. При этом фиксируются периодические болевые приступы, провоцируемые воздействием какого-либо фактора извне.
Миозит можно также разделить на две основные формы в зависимости от его распространенности и количество пораженных мышц:
- ограниченный тип означает, что поражена только одна мышца или какая-то небольшая группа;
- диффузный тип говорит о поражении нескольких групп мышц, которые иногда располагаются в разных частях тела.
Миозит шеи дает о себе знать через несколько часов после воздействия каких-то негативных факторов или же после сна. Для миозита также характерна асимметричность болей: они всегда сильнее с какой-нибудь одной стороны, их степень может возрастать при погодных изменениях или физических нагрузках.
Иногда это заболевание может влиять и на мускулы гортани, пищевода, глотки. У больного возникают определенные проблемы с дыханием и проглатыванием еды.
При дерматомиозите под кожей скапливаются соли кальция. Кроме того, при этой форме заболевания мышцы шеи на долгое время становятся дряблыми.
Формы тендинита
Тендинит сухожилия может протекать в четырех формах:
- Фиброзный. На поврежденных участках возникает фиброзная ткань, которая создает дискомфорт, давит на волокна. Результатом становится их атрофия. Фиброзный тендинит можно победить. Для этого требуется консервативное лечение.
- Асептический. Травма становится причиной разрывов сосудов, нервов и прочего. Справиться с такой формой заболевания можно при грамотном консервативном лечении.
- Оссифицирующий. Ткань подвергается изменениям, начинается отложение солей. Развитие болезни необратимо.
- Гнойный тендинит. Клетки сухожилия распадаются, отмирают. Процесс охватывает и другие, рядом расположенные ткани. Необходимо оперативное лечение тендинита. Прогноз осторожный.
Причины возникновения недуга
Выделяют следующие с возникновения миозита:
- Инфекции. К развитию заболевания нередко приводят перенесенные ОРВИ, ангина, тонзиллит. Постинфекционная форма миозита возникает в результате дисбаланса иммунитета.
- Профессиональная деятельность, когда возникает спазм мышц шеи. Заболеванию в большей степени подвержены операторы компьютеров, пианисты, скрипачи – то есть, люди, ежедневно вынужденно находящиеся в неудобной позе в течение нескольких часов.
- Травмы. Миозит может возникнуть в результате прямых ударов по шейному отделу, ушибов и переломов верхних конечностей.
- Переохлаждения, влияние сквозняков, когда пациент говорит, что застудил мышцы шеи.
- Длительные стрессовые ситуации.
- Паразитарные инфекции. Заражение ими приводит к общей интоксикации, от которой помимо органов, страдают еще и мышцы.
- Болят мышцы шеи и при таких заболеваниях позвоночника и суставов, как: грыж межпозвоночных дисков, остеохондроз, унковертебральный артроз, спондилез.
- Токсические воздействия, возникающие на фоне нарушения обмена веществ при диабете, хронической подагре, общих отравлениях организма химическими веществами.
Возникновение миозита может быть связано с кокаиновой зависимостью, алкоголизмом.
Стоит отметить, что в некоторых случаях миозит развивается в результате воздействия сразу нескольких провоцирующих факторов.
У подростков мышечные боли могут возникать после тренировок, при стрессовой ситуации во время сдачи экзаменов.
Таким образом, если вы начали испытывать непонятные боли в шейном отделе, не стоит думать о том, что это является результатом перенапряжения на работе. Все может быть куда хуже, ведь заболевания может протекать без явных признаков.
Еще одна распространенная причина развития миозита мышц шеи – нахождение человека в стрессовой ситуации.
Давно доказано, что стресс – это провокатор сокращения мышечных волокон. Соответственно, частые и непроизвольные сокращения могут привести к возникновению спазмов и воспалительным процессам.
Специалисты выделяют и профессиональный подвид заболевания, когда по роду деятельности человеку приходится большую часть времени находиться в одной позе. Такая особенность также может стать причиной спазмов.
Вирусные заболевания должны лечиться по рецепту и назначению врача, ведь их запущенная форма (особенно ОРВИ) часто становится причиной развития миозитов.
Причины растяжения
Основной причиной подобного повреждения мягких тканей шеи являются травмы, получаемые при ДТП, удара, падения. Растяжение можно получить:
- на тренировке, при выполнении упражнений без разогревающей мышцы разминки;
- при высокой физической активности, поднятии слишком тяжелых предметов;
- при длительном неестественном положении головы (происходит во время сна, сидения за компьютером);
- в случае вывихов и подвывихов шейного отдела позвоночника;
- при наличии сквозняков, переохлаждения, что вызывает спазм мышц.
Провоцирующими растяжение связок и мышц шеи факторами можно назвать межпозвонковую грыжу, артроз шейных позвонков, фибромиалгию.
Как протекает болезнь?
Зачастую к воспалению ведет любая инфекция, которая попала в организм. Это могут быть как вирусы, так и бактерии.
В организме здорового человека они находятся в минимальном количестве, а при благоприятных условиях начинают молниеносно размножаться.
Эти микроорганизмы не только вызывают всевозможные заболевания (ангину, воспаление легких или менингит), но и отравляют продуктами своей жизнедеятельности организм. С током крови такие вещества разносятся по всему организму и нередко оседают в мышцах.
Так же инфекция может попасть в мышцы другим путем – через травмирование кожных покровов или через неквалифицированные манипуляции. Стрептококковую инфекцию следует рассмотреть отдельно, потому что механизм ее воздействия на организм отличается от других видов инфекций.
В основном из-за нее возникает миозит у детей, чья иммунная система начинает атаковать не только стрептококки, но и клетки собственного оргазма. В этом случае воспаление охватывает все структурные части мышцы вплоть до сухожилий.
Но что характерно, эти волокна поражаются одни за другими, начиная от внешних коллагеновых и заканчивая более плотными клетками сухожилий.
Миозит может возникнуть и как осложнение после интоксикации организма различными соединениями или даже ядами. Эти токсины могут быть как продуктами переработки организмом различных соединений, так и попадают в организм снаружи (через кожу или орально). Даже медикаменты или алкогольные напитки могут привести к такому роду интоксикации.
Как оказать первую помощь?
Шею необходимо максимально обездвижеть. Из-за опасности развития отека и нарушения кровообращения доврачебную помощь следует оказывать немедленно. Алгоритм действий:
- Уложить пострадавшего на твердую поверхность.
- Подложить под шею тугой валик.
- Ограничить любые движения головой.
- Приложить холод, предварительно завернув лед в чистую ветошь.
- Дать обезболивающее (малышам — детские лекарства).
- Транспортировать в травмпункт.
Что категорически запрещено?
Медики не рекомендуют делать при растяжении шейных мышц следующее:
- прогревать больное место сразу после получения травмы;
- грубо массировать шею;
- делать резкие движения головой, превозмогая боль.
Шейный миозит у ребенка
Миозит шейных мышечных структур – это патология, от которой не застрахованы и маленькие дети. Наиболее частая причина появления заболевания у них – это перенесенные вирусные или бактериальные инфекции, а также переохлаждение.
У детей миозит характеризуется теми же симптомами, что и у взрослых. У грудничков патологию можно заподозрить только по поведенческим реакциям (ухудшение сна, капризность), а также некоторым симптомам, таким как признаки общей интоксикации, локальное изменение цвета кожных покровов. Дети постарше, страдающие от миозита, смогут пожаловаться на боль и дискомфорт в области шеи.
Детский миозит нельзя лечить без консультации врача. Дело в том, что мышцы детей еще недостаточно окрепли, чтобы полноценно сопротивляться патологии.
При неправильном лечении ребенок может на всю жизнь остаться с искривленной шеей, потерять подвижность в пораженных мышцах или потерять способность ровно держать голову. Для детей из-за несовершенства мышечной системы миозиты представляют большую опасность, нежели для взрослых людей.
Симптомы: как проявляется травма?
- сильная простреливающая боль при попытке двигать шеей, отдающая в затылок;
- отек;
- неестественное положение головы (временная кривошея);
- чувство онемения и мышечные спазмы в верхних конечностях.
Из-за отека могут пережиматься кровеносные сосуды, поэтому нарушается мозговое кровообращение. К основным симптомам добавляются:
- вялость;
- повышенная сонливость;
- психоэмоциональная нестабильность;
- обморок.
Симптомы
Довольно часто миозит шеи может развиться после перенесенных вирусных, респираторных инфекций, гриппа, ангины. Специалисты убедительно доказали, что причины развития этого недуга коррелируются с нахождением человека в стрессовых ситуациях.
Это неудивительно, ведь стрессы заставляют сокращаться мышечные волокна, таким образом, частые и непроизвольные сокращения провоцируют спазмы и воспаления.
Острый миозит развивается только спустя пару часов, в редких случаях дней после воздействия неблагоприятного фактора, этим он отличается от остеохондрозов и радикулитов, при которых резкая боль может возникать в момент наивысшей физической нагрузки.
Шейный миозит имеет характерные симптомы:
- Интенсивные и нарастающие боли. Болезненность усиливается при совершении движений и в момент их пальпации. Ощутимая боль наблюдается на всей руке до фаланг пальцев.
- Мышцы шеи наряжены, ограничены привычные движения в суставах.
- Над пораженными мышцами выявляется припухлость.
- При гнойном миозите кожа краснеет, повышается местная и общая температура.
- Возможно появление лихорадки.
- При миозите шеи возникает головная боль, фиксируемая в затылке, висках. Напряжены жевательные мышцы, иногда до такой степени, что пациент не может совершать движение челюстями.
- При хроническом миозите развивается атрофия, боли усиливаются ночью, при перемене погодных условий.
- Паразитарный миозит приводит к возникновению болей в грудной клетке, конечностях, болезненности языка.
При легкой симптоматике болезнь может пройти самостоятельно через несколько дней. Но под влиянием переохлаждений, смены погоды, стрессов болезнь снова проявится всеми острыми признаками.
Характерной особенностью миозита будет то, что он может протекать в острой форме, а может быть и хроническим. Хроническая форма заболевание развивается из-за не долеченной острой формы миозита.
Тяжесть симптомов зависит от того, сколько и какие мышцы были поражены. Чем больше площадь воспаленных мышц – тем ярче выражены будут симптомы. Крупные мышцы поражаются чаще всего. Небольшие мышцы и группы мышц воспаляются вследствие интенсивного физического труда, требующего длительного мышечного напряжения.
Миозит шеи имеет наиболее выраженные болевые симптомы. Чаще всего он возникает из-за переохлаждений и сквозняков. При этом шея может практически полностью потерять подвижность.
Из-за особенностей строения этого участка нередко воспаление передается на связки и нервные окончания.
При отсутствии своевременного лечения боль может распространиться, отдавай в плечи, затылок и виски. Больной обнаруживает у себя шейный миозит чаще всего утром, когда при пробуждении чувствует скованность и сильнейшую боль. У молодежи миозит шейных мышц дает о себе знать после ночного сна, в особенности тогда, когда голова занимала неправильное положение на подушке.
В некоторых случаях больные жалуются на то, что боль дает о себе знать не только в области шеи, но даже в области рук, вызывает повышенную слабость и утомляемость, что, в свою очередь, мешает сосредотачиваться и правильно организовывать свои повседневные дела. И это неудивительно, ведь постоянно зажатые мышцы мешают нормальному протоку крови в мозг.
До определенной степени можно говорить о том, что шейный миозит — это социальная болезнь, которая может негативно отражаться на учебе и карьере человека, в особенности если его сфера деятельности требует нахождения тела в постоянной позе: водители, офисные работники, операторы ПК и т.д.
Грудной миозит и мышц спины встречается у людей зрелых. Для него характерны болезненность и стянутость мышц. При пальпации можно заметить некоторое уплотнении в мышцах, иногда даже визуально наблюдается отечность. Иногда в мышцах могут образовываться гнойные узлы. Их возникновение можно определить по повышению температуры и локальному покраснению кожи.
Миозит различной локации и этимологии может сопровождаться реакциями со стороны кожного покрова. Имеется ввиду не только отечность из-за задержки жидкости, но и высыпания, и зуд.
Если имеют место гнойные накопления в мышцах, может наблюдаться некроз тканей кожного покрова, но это происходит крайне редко.
Воспаление может сказываться и на подвижности, а точнее на спектре выполняемых движений. Все зависит от того, какая область поражена и сколько мышц задействовано. К примеру, миозит грудной клетки характеризуется затрудненным дыханием и спазмами диафрагмы. Если воспаляются мышцы конечностей, то может наблюдаться полная обездвиженность.
Реакции со стороны нервных волокон крайне непредсказуемы. Могут наблюдаться жжение и покалывание в районе воспаленных мышц. Иногда чувствительность увеличивается, иногда снижается. При длительном отсутствии лечения миозит переходит в хроническую стадию, а мышцы начинают ссыхаться.
Симптомы миозита
При миозите шеи симптомы развиваются очень быстро. Следующие признаки могут сказать о развивающемся недуге:
- В шее появляются интенсивные болевые ощущения, они отдают в плечи, голову, лицо.
- В области поражения появляется резкое ограничение движений.
- Над воспаленным участком появляется покраснение или гиперемия.
- При ощупывании ощущается болезненность, мышечные волокна уплотняются.
- После отдыха болевой дискомфорт не проходит, он сохраняется в состоянии покоя. Чаще всего боль появляется после сна.
Диагностика патологии
Диагностика миозита всегда начинается с опроса пациента. Врач должен представлять, каков характер испытываемой боли, есть ли иррадиация куда-либо от места поражения, насколько сильно поражены мышечные структуры.
При опросе врач примерно составляет картину заболевания, может сделать предположения относительно степени и возможной причины.
После опроса обязательно проводится осмотр пораженных миозитом мышечных структур. Во время осмотра внимание фокусируется на таких изменениях, как покраснения или локальные повышения температуры, какие-либо неанатомические выпуклости, узлы и бляшки, которых не должно быть в месте осмотра. Врач может ощупать больное место, обращая при этом внимание на то, есть ли усиление боли.
Обязательный этап осмотра – это оценка активных и пассивных движений, которая помогает определить, насколько сильно патологический процесс затронул окружающие мышцы и ткани. Сильное ограничение подвижности свидетельствует о глубоком поражении мышц.
Важное лабораторное исследование, проводимое при подозрении на миозит – это ревматопробы. Благодаря им удается исключить заболевание, сформировавшееся в результате одной из ревматических болезней.
Также ревматопробы дают возможность врачу опровергнуть или подтвердить аутоиммунную природу патологии.
В диагностике болезни используется также методика биопсии. При этом у человека берут образец мышечной ткани, который подвергается тщательному исследованию. Биопсия помогает обнаружить изменения мышечных структур и доказать наличие именно воспалительной патологии, поразившей мышцы.
Вспомогательными методами диагностики, позволяющими установить тип шейного миозита, могут быть рентгенография, электромиография, клинические анализы мочи и крови. В ряде случаев возможно использование УЗИ-аппаратуры для диагностики, а также аппаратов КТ и МРТ. Последние способы диагностического поиска используются в том случае, если причину заболевания установить не удалось.
Диагностика
Сначала врач внимательно осматривает больного, проводя осторожную пальпацию и изучает внешние изменения (отек, синюшность). Чаще всего для уточнения степени растяжения, установления возможных причин (патология шейных позвонков: грыжа, вывих, подвывих) врачами дается направление на:
- рентген шейного отдела;
- МРТ;
- ультразвуковое исследование;
- компьютерная томография.
Подобные инструментальные методики диагностирования способны уточнить наличие разрывов мышц, факторов, провоцирующих растяжение (межпозвонковая грыжа шейного отдела позвоночника, вывих и подвывих шейных позвонков, болезни артроз и фибромиалгию), сдавливания нервов и сосудов. На основании проведенной диагностики врачом назначается лечение, максимально подходящее для данного больного.
Лечение болезни
Эта болезнь хорошо поддается лечению, но только в том случае, если его проводит квалифицированный специалист, и только после тщательно проведенных анализов. Лечить миозит самостоятельно категорически не рекомендуется, так как без соответствующих исследований обыкновенному человеку тяжело определить его форму и первопричины появления.
Любую стратегию лечения предопределяет грамотная диагностика. При подозрении на гнойный миозит пациент направляется на бактериальный посев и общий анализ крови.
Нейромиозит диагностируют с помощью электромиографии. Для общей диагностики используют рентгенографию, для проверки диагноза «полимиозит» применяется электрокардиограмма и общий анализ крови. В некоторых, особо запущенных случаях применяется и биопсия тканей.
Только таким образом можно установить первопричины недуга и назначить адекватные формы лечения. Нужно помнить, что, откладывая визит к врачам (терапевту, невропатологу, в некоторых случаях хирургу), человек рискует заболеть хронической формой миозита.
Общим в стратегии лечения данного заболевания является необходимость купирования воспалительных процессов, улучшение питания мышечных волокон и компенсация электролитных нарушений.
Следует помнить, что больному с миозитом необходим покой, в некоторых случаях постельный режим в течение дня, так как без этого попросту невозможно добиться расслабления в области шеи и заставить мышцы «прийти в себя», что, в свою очередь, очень важно для достижения позитивного эффекта.
Лечение миозита мышц шеи сводится к обязательному соблюдению постельного режима, соблюдению противовоспалительной диеты (то есть в питании должно быть много клетчатки, а мало соленого, острого, сладкого и алкоголя), лечение мазями и компрессами, прием антибиотиков при инфекционном заболевании, противогельминтных препаратов при паразитарном миозите, противовоспалительных препаратов, массаж, мануальная терапия, лечебная гимнастика.
Лечение миозита шеи лекарствами направлено на устранение воспалительного процесса. А в случае инфекции назначают антибиотики широкого спектра воздействия, такие как флуимуцил, гентамицин.
При любом миозите назначают нимесулид, кеторолак, метамизол для купирования острой, боли, что значительно поможет улучшить состояние больного. Противовоспалительные препараты при шейном миозите представлены в основном нестероидными противовоспалительными средствами.
Они купируют воспаление в мышцах, снижают температуру и снимают боль, поэтому очень часто применяются в медицине при остром и хроническом миозите шеи.
К таким препаратам относят диклофенак, ибупрофен, анальгин, аспирин, амизон, целекоксиб. Только такие препараты при длительном применении могут оказывать негативное влияние на печень, желудок и другие органы пищеварения.
Нестероидные противовоспалительные препараты нельзя применять при гастритах, язвах желудка, пиелонефрите. Запивают их исключительно водой. Нельзя смешивать несколько видов НПВС, так как это может оказать слишком большую нагрузку на печень и пищеварительные органы.
В период лечения нельзя употреблять спиртные напитки. Новые нестероидные препараты имеют меньше побочных действий и более безопасны для организма человека.
К ним относят:
- мелоксикам (мовалис), средство, которое выпускается в виде капсул, свечей и инъекций;
- целекоксиб очень хороший препарат, который назначают по 200 мг в сутки, разделив его на два приема;
- ксефокам, который принимают пару раз в день.
Хорошо помогает при шейном миозите массаж. Он облегчает симптомы боли, снимает воспаление и устраняет застойные явления в мышцах. Особенно хорошо сочетать массаж и рефлексотерапию. Поверхностный массаж сочетается с постановкой спиртовых компрессов. Также хорошо натирать шею пихтовым маслом или скипидаром.
Лечение миозита шеи у детей происходит исключительно под контролем врача. Лучше всего применять сухое тепло и согревающие компрессы.
Только врач может назначить лечение, которое направлено на устранение первопричины заболевания. Ошибки в лечении могут негативно отразиться на здоровье малыша.
При лечении миозита шейных мышц не обойтись без мазей и гелей. Они расслабляют спазмированную мускулатуру, ускоряют обменные процессы, выводят из организма продукты метаболизма, уменьшают болевые симптомы, улучшают циркуляцию крови и лимфы.
Мази способствуют разогреву мышц, купированию отеков и снятию воспалительного процесса. При миозите шейных мышц применяют мазь апизартрон. Она сделана на основе пчелиного яда, поэтому хорошо разогревает мышцы, и снимает воспаление.
Хорошо снимают боли и отеки Випросал, Випратокс. Они сделаны на основе змеиного яда. Можно применять гепариновую мазь, финалгон, меновазин. Все эти мази безопасны и не имеют токсического действия. Побочными действиями могут быть аллергические реакции организма на компоненты мази.
Особенности лечения
Как только получены результаты анализов, назначается комплексное лечение, включающее в себя купирование симптоматики, облегчение состояния, подавления воспалительного процесса и восстановление подвижности шеи. Схема и тактика борьбы подбирается специалистом индивидуально, исходя из общего самочувствия пациента. Допускается лечение амбулаторно, то есть в домашних условиях. Но необходимо строгое соблюдение всем рекомендаций врача.
Медикаментозная терапия
Лечение миозита предполагает прием лекарственных препаратов, направленных на купирование болевого синдрома, подавление роста патогенной микрофлоры. Для этого врачом назначаются:
- Нестероидные противовоспалительные препараты («Диклофенак», «Некст», «Кеторолак»). Они позволяют снять отечность, уменьшить воспалительный процесс.
- Миорелаксанты («Гидроксизин», «Мидокалм», «Тизанидин», «Баклофен»). Назначаются для снятия напряжения, расслабления мускулатуры и восстановления подвижности шеи.
- Кортикостероиды («Метилпреднизалон», «Гидрокортизон»). Включаются в комплекс, если миозит аутоиммунного происхождения. Благодаря действующим веществам, они облегчают общее состояние, снижают активность реакции. Самостоятельно их принимать без рекомендации врача нельзя, так как они имеют массу побочных симптомов.
- Антибактериальные препараты (группа пенициллинов). Широкий спектр действия позволяет подавить рост патогенной микрофлоры и эффективно лечить миозит инфекционного характера.
- Согревающие мази («ФастумГель», «БыструмГель», «Випросал»). Растирание положительно влияет на восстановление кровообращения, подавляет болевой синдром и воспаление, улучшает самочувствие.
- Иммуносупрессоры («Дексаметазон», «Бетаметазон», «Гидрокортизон»). Подавление распространения воспаления.
Медикаментозная терапия является основой лечения, но почти никогда не используется самостоятельно, так как одними таблетками, мазями и инъекциями патологию не устранить. Препараты подбираются в зависимости от интенсивности проявления болезни, и степени распространения воспалительного процесса. Медики часто назначают интерфероны для стимулирования иммунитета, к примеру, такие препараты, как «Виферон», «Гриппферон», «Цикроферон» и противовирусные средства.
Коррекция питания
В период острой фазы и активного лечения миозита, необходимо отказаться от употребления всех вредных блюд (жирное, копченое, соленое). Рацион состоит из диетических блюд, приготовленных на пару или путем тушения. В меню включается большое количество овощей и фруктов, рыбы. За день рекомендуется выпивать более 2 литров воды. Чистую жидкость можно легко чередовать с компотами, зеленым чаем, отваром из шиповника и узваром из сухофруктов.
Массажные процедуры
Лечение миозита предполагает также массаж, как незаменимый элемент тактики борьбы, направленный на улучшение кровообращения, стимулирования обменных процессов, снятие боли. Проводится он исключительно опытными медицинскими сотрудниками. Они рассчитывают силу воздействия, время работы и отдыха мышц, контролируют процесс. Такие сеансы успешно комбинируются с медикаментозной терапией и гимнастикой.
Массаж воротниковой зоны при миозите улучшает настроение, снимает напряжение, улучшает кровоток и движение лимфы
Лечебная физкультура
Борьба с миозитом шеи в домашних условиях ведется с использованием лечебной физкультуры. Это незаменимый элемент при проблемах с позвоночником, который современная медицина широко задействует и сегодня. Упражнения подбираются индивидуально, чтобы улучшить состояние и не спровоцировать ухудшение.
Все рекомендованные движения должны выполняться плавно, без резких рывков, с контролем дыхания. Если назначается комплекс ребенку, то проводится он под наблюдением медперсонала. Кроме регулярной зарядки, рекомендуется также езда на велосипеде, плавание в бассейне. О каждой методике ЛФК больше расскажут отзывы опробовавших их на себе пациентов.
Эффективность терапии миозита напрямую зависит от тщательности соблюдения всех предписаний врача. Поэтому не следует самовольно менять дозировку, игнорировать необходимость занятий или пытаться выполнять массаж самостоятельно. Часто такие действия приводят к серьезным осложнениям.
Народные методы борьбы
Традиционное лечение миозита шеи целесообразно сочетать с применением методик нетрадиционной медицины.
Наружные средства:
- Размять 2 листа капусты, обработать их хозяйственным мылом, присыпать пищевой содой и приложить к пораженному участку. Компресс закрепить при помощи теплого платка или шарфа, оставить на 7—10 часов.
- Сварить 2 картофелины в кожуре, размять их, нанести полученное пюре на чистую салфетку и приложить ее к шее. Компресс держать до полного остывания овощей. После процедуры протереть пораженную зону водкой и укутать ее теплым платком.
- Растереть в ступке 50 сухих лавровых листьев, залить полученный порошок ¾ стакана оливкового масла, продержать в темноте в течение недели, профильтровать. Для того чтобы вылечить миозит шеи у ребенка, необходимо растворить несколько капель лекарства в теплой воде, смочить в полученной смеси полотенце, выжать его и прижать к больному участку на 25—35 минут.
- Перетереть в порошок сушеную траву полевого хвоща и соединить ее с нутряным жиром (1:4). Мазью трижды в день натирать пораженный участок.
- Обдать доведенной до кипения водой 4 молодых листа лопуха, прижать их к больному участку шеи и закрепить шарфом. Компресс держать 5—6 часов.
- Пропитать тонкую марлевую салфетку спиртом, прижать ее к больному участку, накрыть сверху целлофановым пакетом или куском пищевой пленки, перевязать шарфом из шерсти. Оставить компресс на ночь.
- Растопить 2 чайные ложки сливочного масла и соединить его с 3 щепотками порошка бадяги. Полученный крем втереть в больной участок шеи, укутать фланелью и оставить на ночь. Процедуру проводить раз в неделю.
- Растереть в ладонях 6 хорошо просушенных соцветий ромашки и смешать полученный порошок с чайной ложкой мягкого сливочного масла. Трижды в сутки обрабатывать кремом больное место.
- Взбить яблочный уксус, скипидар и яичный желток (2:1:1). Вечером втереть полученный состав в кожу в области поражения, укутать плотной тканью и оставить на ночь.
- Растереть в ступке горсть ивовых почек и соединить их с таким же количеством мягкого сливочного масла. Мазью обрабатывать больную шею четырежды в сутки.
- Соединить мед с натертым корнем хрена (1:1). Перед сном приложить к пораженному месту салфетку, пропитанную полученным составом, покрыть ее куском целлофана и укутать фланелью. Оставить компресс на ночь.
- Большую горсть сушеных цветков сирени залить ¾ стакана водки и настоять 6 дней. Полученной настойкой растирать больной участок шеи.
- Растопить небольшую горсть парафина, при помощи широкой кисти нанести его на кожу в области поражения, прикрыть куском марли и пленкой. Продержать компресс не менее получаса.
- На дно стакана насыпать 2 столовые ложки порошка, приготовленного из высушенного корня алтея. Емкость заполнить до краев кипящей водой и оставить настаиваться на 6—7 часов. Пропитать процеженным лекарством хлопчатобумажную ткань, наложить ее на больную шею, прикрыть пленкой и теплым шарфом. Продержать компресс 4 часа.
- Натереть на терке 2 крупные луковицы, смешать полученное пюре с половиной стакана спирта и настоять 2—3 часа. Влить в смесь ¾ литра камфорного масла, размешать и использовать для растираний.
- Проварить стакан свежей хвои с мягкими шишками в литре воды в течение получаса, настоять 8—10 часов, процедить. В слегка подогретый отвар добавить овсяные хлопья и отруби (по столовой ложке на стакан жидкости), размешать, настоять 18—20 минут. Полученный состав распределить по марлевой салфетке, прижать к больному участку, накрыть куском клеенки и перевязать плотным шарфом. Оставить компресс минимум на 4 часа.
- Свиное сало без соли измельчить блендером в кашу. Полученную мазь втирать в пораженный участок шеи каждые 6—7 часов.
- Смешать масляную вытяжку из розмарина с любым растительным маслом (1:3). Растирать полученным составом шею раз в 4 часа.
Наружные средства:
- Чайную ложку цветов бурачника заварить стаканом кипятка, выдержать в тепле 5—6 часов, пропустить через сито. Каждые 6 часов выпивать по чайной ложке настоя.
- Насыпать в полулитровую стеклянную банку чайную ложку горицвета, наполнить ее кипятком, укутать и настоять 1 час. Каждые 8 часов выпивать по столовой ложке средства.
- Залить 1 часть раздробленной коры барбариса 10 частями спирта. Смесь настоять 9 дней, профильтровать через марлю и принимать по 90 капель в сутки.
- Измельчить сухую ивовую кору, залить водой 1:18, проварить полчаса и процедить. Лечение шейного миозита с применением полученного средства нужно проводить по следующему алгоритму: в первый день выпить 8 больших глотков отвара, во второй — 6 глотков, в третий и последующий дни — по 4 глотка.
- Измельчить свежее корневище лопуха и настоять его в кипятке 2 часа (на большую горсть растительного сырья — 2 стакана воды). Профильтрованный настой пить по 1,5—2 стакана в сутки.
- Развести в стакане слегка подогретой воды ½ чайной ложки уксуса и чайную ложку меда. Перемешать напиток и выпить за день.
- В кипящую воду (½ литра) опустить 13 крупных созревших плодов физалиса и проварить 9—10 минут. Выпить полученный отвар за день.
Как лечить миозит шеи
При миозите шеи лечение должно быть комплексным. Врач определит причины, которые привели к проблемам со здоровьем, затем назначит лечение. Это может быть медикаментозная терапия с использованием обезболивающих и противовоспалительных средств нового поколения, массаж, иглорефлексотерапия, мануальная терапия, ЛФК. Применяются и методы народной медицины в качестве дополнения к основной терапии или совместно с ней с разрешения доктора.
Медикаментозная терапия при шейном миозите
Медикаментозная терапия направлена на устранение болевого синдрома, снятие воспаления. Назначаются противовоспалительные и анальгетические препараты: Мовалис, Ибупрофен, Диклофенак и другие препараты. Наиболее безопасным и эффективным считается Аркоксия, продолжительность лечения — 5 дней по 60 мг.
Для устранения боли в мышцах врач порекомендует мазь местного применения. Одинаково эффективны: Ибупрофен гель, Апизартрон, Эфкамон, Гимнастогал, Фастум гель, Скипидарная мазь, Вольтарен. При лечении необходимо ознакомиться с противопоказаниями, многие препараты противопоказаны при болезнях ЖКТ.
При инфекционном миозите будут назначены антибактериальные препараты, а при ревматическом — глюкокортикоиды. По показаниям применяются средства, влияющие на этиологию заболевания.
Как долго нужно пить лекарства? Противовоспалительные препараты назначают до устранения воспаления. Если миозит имеет паразитарную форму, эффективны антигельминтные средства. Анальгетики обычно пьют на всем протяжении лечения. Мази и гели используют, пока не снизятся болевые ощущения, не уйдет спазм.
Немедикаментозное лечение миозита
Методы мануальной терапии, массаж, иглоукалывание неплохо зарекомендовали себя в лечении поражения мышц шеи. Они направлены на возвращение мышцам нормального анатомического положения, снятие напряжения.
Назначаются физиотерапевтические процедуры, это лазеротерапия, ультразвук, магнитотерапия, УВЧ с введением лекарственных препаратов которые будут снимать воспаление. Некоторые врачи рекомендуют кинезиотейпирование, когда на пораженную мышцу накладывают специальный пластырь.
Вас может заинтересовать: Грудной миозит
Лечебный массаж можно проводить после уменьшения боли, вывода болезни из острой стадии. Тогда же стоит заняться лечебной гимнастикой. ЛФК позволит повысить эффективность проведенной терапии. Регулярное выполнение индивидуальных упражнений позволит снять напряжение, улучшить состояние мышц.
Во время проведения лечения необходимо придерживаться правильного питания. Из рациона следует полностью исключить острые, жареные и чрезмерно соленые блюда. Добавить продукты с повышенным содержанием клетчатки (морковь, капуста). Обязательно употреблять больше жидкости.
Народные средства для лечения миозита
Лечить миозит шеи можно с помощью народной медицины. Необходимо подбирать рецепты, которые уменьшат период использования медикаментов, предупреждая воспаление.
Компресс из капустных листьев, натертых хозяйственным мылом и обсыпанных содой, прикладывается к шее, закрепив теплым шарфом. Процедуру делают на ночь.
Можно приготовить смесь из скипидара (1 ч. ложка), яичного желтка и столовой ложки яблочного уксуса. Смесь используется для растирания шеи, чтобы снять боль и напряжение.
Листья лопуха нужно обдать кипятком, сложить стопкой и зафиксировать на больной шее. Это поможет снять воспаление мышц шеи.
Быстрее справиться с недугом поможет обычная кожура картофеля. Ее проваривают 20 минут, процеживают и немного охлаждают. Кожуру еще горячей кладут в полотенце и прикладывают к больному участку. Сверху укутывают. После остывания картофеля компресс снимают, а шею растирают спиртовой настойкой и укутывают.
Из 25 г высушенного полевого хвоща и 100 г топленого сала можно приготовить мазь. Должна получиться однородная масса, которую прикладывают на ночь к пораженному участку, укрывают шерстяным платком.
Поможет ускорить выздоровление прием противовоспалительных отваров. На 300 мл кипящей воды берут столовую ложку коры ивы. Настаивают около часа. Принимают по 50 мл, в день нужно выпить 200 мл. Можно использовать настой из малины или листьев черной смородины.
Несмотря на то, что народные средства не противопоказаны при миозите, не стоит забывать, что это серьезное заболевание, и без консультации врача не обойтись. Если не лечить его, оно очень быстро примет хронический характер. Могут развиться осложнения.
Профилактические мероприятия
Хроническую форму миозита мышц шеи может спровоцировать не только инфекционное заболевание, но и простой сквозняк. Поэтому каждый пациент должен уделять повышенное внимание собственному здоровью.
Старайтесь выбирать одежду, полностью соответствующую погоде за окном. Ноги постоянно должны быть в тепле, поскольку их переохлаждение в зимний период может стать причиной проблемы.
Если вам приходится большую часть времени проводить на работе в неудобной позе, то следует каждые два часа делать отдых для мышц шеи, выполняя легкие разминающие упражнения головой.
Таким образом, лечить миозит мышц шеи можно, но для этого вы должны быть уверены в том, что вам удастся победить недуг и делать все необходимое для достижения поставленной цели!
Придерживаясь некоторых рекомендаций, можно существенно сократить случаи возникновения воспаления скелетной мышечной ткани.
О каких ситуациях идёт речь:
- Не допускайте перенапряжения мышц.
- Избегайте перемерзаний.
- Старайтесь не работать в условиях сильного холода без соответствующей экипировки.
- Берегите шею от сквозняков.
- Ведите активный образ жизни.
- Занимайтесь спортом.
- Не делайте резких движений, особенно шеей или головой.
- Перед тяжёлой физической нагрузкой хорошо разомните те группы мышц, которые будут задействованы в выполнении этой работы.
- Спать необходимо в правильном положении. Желательно на ортопедическом матрасе, особенно если у вас имеются проблемы со спиной.
- Откорректируйте свой рацион, сделав его полноценным и сбалансированным.
Чтобы ваша мышечная система всегда находилась в тонусе, разбавьте свою жизнь посещением бассейна, занятием фитнесом, ездой на велосипеде или ежедневными пешими прогулками.
Источники: sustavu.ru, pomogispine.com, spinazdorov.ru, kiberlekar.ru, vsetelo.com, fitoinfo.com, stophondroz.ru, sustavlife.ru
Почему воспаляется сухожилие
Данная проблема может возникать по следующим причинам:
- В результате частых физических нагрузок. Нечто подобное может происходить на фоне профессиональных занятия спортом.
- Наличие у человека каких-либо сопутствующих заболеваний. В качестве примера можно назвать такие недуги: диабет, туберкулез, артрит.
- Профессии и занятия, которые основываются на выполнении однообразных физических нагрузок. Речь идет о слесарях — станочниках, механиках, музыкантах, теннисистах, художниках. При этом чаще всего воспалением страдают двухголовая мышца, ахиллово сухожилие, коленная чашечка и плечевой отдел. Чрезмерной нагрузке подвергается и сухожилие в голеностопном суставе.
Воспаление ахиллова сухожилия может возникать в результате двух причин:
- Постоянное ношение обуви на высоких каблуках.
- Перекручивание на фоне избыточной пронации (вращение стопой).
Стоит сказать, что для женщин-спортсменок актуальными могут являться одновременно обе вышеприведенные причины.
О боли в сухожилиях
О боли в сухожилиях мы часто можем услышать от любого человека, особенно часто с такой проблемой встречаются спортсмены. Сухожилие — образование из соединительной ткани, которое объединяет пучки мышечных волокон вместе, продлевая их за пределы мышцы. Благодаря сухожилиям, мышцы надежно фиксируются к костям скелета. Сухожилия плохо кровоснабжаются, практически не имеют нервных окончаний. Сухожилие включает в себя коллагеновые волокна, именно поэтому оно высокопрочно и низко растяжимо. Сухожилия бывают различной формы: цилиндрической (чаще у длинных мышц), плоской, пластинчатой (апоневрозы широких мышц).
Боль в сухожилиях бывает совершено различной. Так сильная, длительная или циклическая болевая реакция говорит о серьезном заболевании или повреждении.
Как упоминалось выше, чаще травмы сухожилия бывают у спортсменов. При осуществлении ряда упражнений, спортсмены подвергают свой организм сильному перенапряжению. При этом может произойти небольшое повреждение сухожилия (например, растяжение), которое, при соблюдении режима и отдыха вскоре заживает. Кроме того, происходит ремоделирование структуры сухожилия, в результате чего оно как бы приспосабливается к данным физическим нагрузкам и выдерживает более сильные напряжения. Но, при отсутствии покоя, необходимого отдыха или же при получении сильной травмы (частичный или полный разрыв сухожилия) процесс ремоделирования не запускается, а результатом является переход процесса в хронический.
Чаще других повреждаются и беспокоят сухожилия бицепса, пяточное сухожилие и сухожилие сгибателя руки. Сухожилия могут нагнаиваться, при этом боль будет еще сильнее. Также, в тканях сухожилия может наблюдаться отложение солей кальция, что приводит к их обызвествлению (кальцификации).
Причины боли в сухожилиях
Причины боли в сухожилиях следующие:
- Частые, сильные физические нагрузки;
- Недостаточная растяжка перед выполнением физических упражнений;
- Травмы, приводящие к повреждению сухожилий;
- Неправильная осанка;
- Такие заболевания, как: ревматоидный артрит, подагра, псориатический артрит
Вышеперечисленные причины часто приводят к развитию следующих заболеваний, которые так же провоцируют возникновение боли в сухожилиях:
- Тендиноз (вызывает боль в сухожилии, за счет частичного или полного его разрыва).
- Тендовагинит (воспалительное поражение соединительнотканных оболочек, которые окружают сухожилие).
- Тендинит (воспаление сухожилия, которое также сопровождается сильной болью).
Противопоказания к использованию местных средств
При использовании местных лекарств имеется ряд ограничений, противопоказаний:
- Аллергия на компоненты применяемого лекарства (риск развития крапивницы, отека Квинке, анафилаксии).
- Возрастные ограничения – запрет на использование до двух-трех лет.
- Наличие сопутствующих патологий у пациента — астматический статус, болезни печени (почечной системы), дерматологических дефекты кожного покрова.
- С осторожностью применяют в период беременности, грудного вскармливания, используют только после консультации с доктором женской консультации.
- При наличии онкологической патологии — злокачественного или доброкачественного генеза (высокий риск провокации роста новообразований).
- Воспалительные процессы бактериальной природы, с наличием отхождения гноя на поверхность кожи (свищи, прорыв гнойной капсулы).
- Ограничение в применении при острых инфекционных болезнях – острый тонзиллит, грипп, ОРВИ, ОРЗ, детских инфекционных болезнях (краснуха, корь, ветряная оспа) с высыпаниями на коже.
Важно помнить, что назначение, подбор каких-либо лекарственных форм осуществляется только после консультации лечащего врача. Сочленения суставных сумок требуют комплексной терапии.
Статья проверена редакцией
Болезнь Вагнера как одна из разновидностей миозита
Синдромом Вагнера называется дерматомиозит – системное заболевание мышц (включая гладкую мускулатуру) и фиброзной ткани, характеризующееся изменениями кожного покрова и стойким прогрессирующим расстройством двигательной функции. Дерматомиозит относится к редким видам миозитов и встречается чаще у пациентов женского пола в возрасте 30-50 лет. В основе патофизиологии болезни Вагнера лежит отечность кровеносных и лимфатических сосудов микроциркуляторного русла, кальцификация воспаленных мышц и поражение кожи по типу узелковой эритемы. Нередко заболевание осложняется гнойно-некротическими поражениями поперечнополосатых и гладких волокон и поражением внутренних органов: желудка, кишечника, бронхо-легочной системы и т.д.
Проявление болезни Вагнера
Дерматомиозит в МКБ-10 обозначается кодом M.33. Продолжительность больничного листа при данной форме миозита определяется морфологическими и клиническими изменениями и может составлять от 2 недель до 3-6 месяцев.
Симптомы болезни Вагнера (лиловой болезни)
| Пораженный орган (группа или система органов) | Клинические признаки |
| Кожный покров и слизистые | На коже появляются красноватые узелки и шишки, имеющие неяркую окраску и шелушащуюся структуру. От других кожных заболеваний подобные высыпания отличаются своей локализацией (преимущественно в области разгибательной поверхности суставов). Мелкоточечная сыпь красного или розового цвета также может появляться по всей поверхности тела, включая веки, ягодицы и голени. При локализации гелиотропной сыпи в области век у больного нередко возникает вторичный отек глазного яблока |
| Бронхо-легочная система | Поражение дыхательных путей выявляется примерно у 35% пациентов с диагнозом «дерматомиозит». Морфологические изменения могут проявляться экссудативной пневмонией, альвеолитом, плевритом и снижением вентиляционной функции легких. Больного может мучать сухой кашель, одышка, хрипы во время дыхания и разговора |
| Мышцы | Миофасциальный синдром при дерматомиозите может быть слабо или умеренно выражен. Основным клиническим проявлением заболевания является миастения (патологическая слабость в воспаленной мышце). На начальной стадии больной может не ощущать болезненных ощущений, но при прогрессирующем течении достаточно выражен синдром сухожильно-мышечных контрактур. Для дерматомиозита также характерно симметричное поражение мышц. Клинически изменения в мышечной ткани могут выражаться существенным ограничением двигательной активности и нарушением нервно-мышечной передачи: больному тяжело подниматься по лестнице, удерживать голову, наклоняться и выполнять привычные действия |
Среди других клинических проявлений дерматомиозита также могут быть расстройства со стороны пищеварительного тракта (нарушение желудочно-кишечной моторики, слабые кровотечения) и сердца. Кардиологическая симптоматика болезни Вагнера проявляется изменением сердечного ритма, поражением миокарда, приглушенностью сердечных тонов, тахикардией.
Дерматомиозит
Важно! Длительность больничного при дерматомиозите определяется клинической картиной и имеющимися нарушениями. Например, при поражении легких (пневмонии) пациент чаще всего нуждается в стационарном лечении, а общая продолжительность лечения может составлять до 3-4 недель. Вовлечение в воспалительный процесс миокарда может стать причиной инфаркта: в этом случае лист временной нетрудоспособности выдается на срок от 1 до 3-4 месяцев (период лечения, поддерживающей терапии, восстановления и реабилитации).
Проведение лечения воспалений различной локализации
Есть один хороший рецепт, снимающий воспаления. Требуется в течение двух часов настоять в стакане кипятка одну столовую ложку высушенного сумочника обыкновенного. В получившемся растворе следует смочить марлевую повязку и наложить ее на воспаленное место. Держать данную повязку требуется до полного высыхания жидкости.
Следует отметить, что облегчения, а иногда и полного устранения симптоматики удается добиться ограничением нагрузки на больной сустав. В таких случаях признаки заболевания проходят уже спустя два или три дня. Но при наличии осложнений боль может сохраняться неделями.
В настоящее время в полной мере предотвращать воспаление сухожилий невозможно. Но специалисты рекомендуют сводить к минимуму любые нагрузки на больные суставы. Такая мера позволит избежать различных проблем не только с суставами, но и сухожилиями. Кроме снижения нагрузки, прекрасно помогают специальные упражнения, разработанные специалистами — ортопедами.
При каких симптомах необходимо обратиться к врачу?
Основанием для открытия больничного листа при миозите является первичная постановка диагноза «неуточненное поражение мышц» (код по МКБ-10 — M.62). Данный диагноз до прохождения комплексного обследования ставится на основании физикального осмотра, в котором большое значение имеет пальпации триггерных точек, а также данных медицинского анамнеза. Триггерными точками называются участки максимальной болезненности и мышечного напряжения в виде подкожных шишек и узелков, образующихся в месте воспаления.
Места локализации болезненных точек при миозите
Выявление триггерных точек и признаков миофасциального болевого синдрома является основанием для предварительного диагностирования миозита при сочетании со следующими клиническими симптомами:
- Локальная мышечная боль. Больной может точно показать место, в котором у него возникают болезненные или неприятные ощущения, а также описать связь болевого синдрома с физической нагрузкой, стрессовым воздействием и другими внешними факторами. Боли усиливаются при надавливании на пораженную мышцу и являются результатом защитной мышечного напряжения.
- Гиперемия кожи. Кожа в области воспаления становится горячей, краснеет, а под кожей явно прощупывается скопление воспалительного экссудата (внешне выглядит как отек и припухлость).
- Отсутствие облегчения после отдыха. Это один из симптомов, позволяющих отличить миозит от других мышечных заболеваний. Боли при воспалении мышц не проходят после длительного покоя и могут усиливаться при отсутствии нагрузки (например, после ночного сна). Часть пациентов описывают связь мышечных болей с изменениями погодных условий.
- Мышечная слабость. В зависимости того, какие именно мышцы поражены, пациент может жаловаться на слабость в определенных частях тела. При прогрессирующем течении наблюдается резкое снижение способности к самообслуживанию и выполнению трудовых обязанностей.
Так выглядит мышца пораженная миозитом
При распространении патологического процесса на мышцы дыхательной системы или глотки могут появляться специфические симптомы миозита: одышка, нарушение глотания, ощущение инородного тела в горле, постоянный умеренный кашель без отделения мокроты.
Инфекционный миозит нередко протекает на фоне повышенной температуры тела и проявлений общей интоксикации: головной боли, отсутствия аппетита, головокружения, сонливости, астенического синдрома.
Осложнения и профилактика
Любые микротравмы приводят к снижению эластичности мышц. При более сильных разрывах волокон в костно-мышечном аппарате перераспределяется нагрузка на суставы и ткани, что приводит к развитию дегенеративных и дистрофических процессов. В результате повышается риск травмирования даже при незначительном внешнем воздействии. Кроме того, может уменьшиться подвижность головы.
Чтобы в будущем не допустить появления более серьезных патологий, следует выполнять профилактические меры:
- больше двигаться;
- если работа за компьютером мешает вести активный образ жизни, следует регулярно делать упражнения, направленные на разработку мышц шеи;
- перед занятиями спортом нужно обязательно разогреться, при этом выполняется короткая разминка, направленная на повышение тонуса мышц.
Необходимо соблюдать осторожность при движении в опасных местах, во время сна нужно принимать удобную позу.
Проведение лечения ахиллова сухожилия
Оно расположено в области пятки. Для лечения воспаления ахилловых сухожилий следует смешать две капли пихтового масла и столько же лавандового в одной чайной ложке. Полученную смесь необходимо втирать легкими движениями в кожу в районе воспаления. Проводить данную процедуру следует каждый день по утрам и вечерам.
Что еще применяется в лечении воспаления сухожилий? Рассмотрим самые популярные народные способы.
Профилактические меры
В любых сухожилиях человеческого организма могут возникнуть воспалительные процессы. Но чаще всего происходит так, что воспаление сухожилий развивается именно в кистях рук. Причиной такой болезни служит перенапряжение сухожильного влагалища из-за многократного выполнения какого-либо однообразного движения. Никто из нас от подобных ситуаций не застрахован, поэтому меры предотвращения данного заболевания следует знать каждому.
В проведении эффективного лечения воспалений сухожилий кисти первостепенную роль играет снижение физических нагрузок. Но при этом необходимо подчеркнуть, что полное прекращение движений, которые выполняются с участием больного сухожилия, тоже нежелательно. Поэтому движения обязательно должны быть, но их следует производить плавно и медленно.
Чтобы обеспечить поврежденным сухожилиям фиксацию, но не сдавливать ткани, нужно использовать эластичные бандажи. Второе их полезное свойство — предупреждение отеков. Для снятия болей следует делать несколько раз в день холодные компрессы. Чтобы провести такую процедуру, достаточно приложить лед к больному участку всего на пять минут.
Если воспаление развивается в районе сухожилий ступней, то пациенту могут рекомендовать пользоваться костылями или тростью. Если поражено сухожилие в суставе ног, с целью уменьшения отечности больному потребуется лечь на спину и подержать ноги в поднятом состоянии в течение нескольких минут.
Если домашнее лечение не помогает
Не всегда домашние методики приносят должный результат. Особенно это касается случаев, когда состояние уже запущено и на протяжении длительного времени не проводилось должное лечение. В таком случае необходим приём у профильного специалиста. Если домашнее лечение не помогает, то обращение к профессионалу и соответствующие методики лечения должны привести к желаемому результату.
Какой врач лечит миозит шеи?
Большинство людей попросту не осведомлены какой врач лечит миозит шеи. Прежде всего, рекомендуется обратиться к своему терапевту. По результатам полученных анализов можно будет определить, что же послужило возникновению острого состояния. Если заболевание находится в острой или хронической форме, то невролог и хирург помогут назначить правильное и адекватное лечение, основанное на нескольких этапах. Ревматолог специализируется на дерматомиозитах и полимиозитах.
Важно определить причину, а после этого лечить следствие. А какой врач лечит миозит шеи можно определиться в процессе постановки диагноза.
Сколько длится миозит шеи?
Однозначно сказать сколько длится миозит шеи практически невозможно. Одним людям при правильном лечении достаточно потерпеть боль 2-3 дня. Другим приходится бороться с недугом на протяжении нескольких недель. Необходимо отметить, что правильное и своевременное лечение помогает в разы уменьшить срок течения заболевания и сделать боль менее значительной.
Первая помощь: что делать
Важно помнить, что шея – это нежная структура, и любое неаккуратное движение может спровоцировать ухудшение не только местных проявлений растяжения, но и общего состояния пострадавшего. Стоит знать, что, следуя определенным пунктам по оказанию помощи, можно предотвратить последствия и облегчить госпитальное лечение больного. Первая помощь предполагает выполнение ряда пунктов:
- Для начала проведения манипуляций человеку нужно обеспечить покой, снять с его шеи нагрузку и положить его на ровную поверхность. Под шею необходимо подложить мягкий валик. Такое приспособление можно сделать из мягких тканей. Таким действием обеспечивается равномерная нагрузка на шейные позвонки, мышцы и связки;
- Использование холодного компресса. Лед является хорошим примером. При использовании холода необходимо знать то, что, прикладывая к шее холод, пострадавший будет ощущать сильный дискомфорт, поэтому лед нужно обворачивать в ткань. Кроме того необходимо следить за общим состоянием больного, ведь охлаждение льда действует на температуру магистральных сосудов, что может привести к его ухудшению. Также лед снимает развитие отеков;
- Уместным является принятие противовоспалительных средств. Кроме, собственно, снятия развития воспаления, эта группа средств может утолить сильную боль. Известными представителями таких средств является ибупрофен, кетанов или баралгин.
Терапия сухожилий кисти
Солевые повязки могут послужить эффективным средством для того, чтобы снять болевые ощущения, которые беспокоят человека. Для лечения воспаления сухожилий кисти руки нужно выполнить следующий алгоритм действий:
- В стакане теплой воды развести одну столовую ложку соли. Содержимое требуется перемешать до полного растворения кристаллов.
- В полученном составе следует смочить марлевую салфетку, слегка ее отжать и поместить в полиэтиленовый пакет.
- Пакет положить на несколько минут в морозильную камеру холодильника.
- Замороженную салфетку требуется наложить на больное место. Далее вместе с салфеткой болезненную область бинтуют и держат в таком состоянии до полного высыхания жидкости.
Миозит — клиники в
Клиника восточной медицины «Саган Дали»
+7
- Консультация от 1500
- Диагностика от 0
- Рефлексотерапия от 1000
0 Написать свой отзыв
Семейные
Центр китайской медицины «ТАО»
+7
- Консультация от 1000
- Массаж от 1500
- Рефлексотерапия от 1000
0 Написать свой отзыв
Семейные
Клиника «Ваше здоровье плюс»
+7
- Консультация от 1850
- Рефлексотерапия от 2000
- Неврология от 500
0 Написать свой отзыв
Показать все клиники Москвы
Миозит — специалисты в Москве
Батомункуев Александр Сергеевич
Массажист
Закревская Наталья Алексеевна
0 Написать свой отзыв
РевматологТерапевт
Как подтверждается диагноз?
Основным методом диагностики миозита является ЭМГ (электромиография). Исследование мышечной проводимости может проводиться как с накожным стимулированием электродами, так и внутримышечным введением игольчатых электродов, которые фиксируют колебания в отдельных мышцах или мышечных группах. При отсутствии достаточных данных и невозможности постановки диагноза пациенту назначаются дополнительные обследования: исследование крови, рентгенография, МРТ, мультиспиральная компьютерная томография. В ряде случаев может применяться гистологическое исследование мышечной ткани с применением биопсии (забора биологического материала).
Видео – Симптомы и лечение миозита
Профилактика
Если у работников офиса и других специалистов, преимущественно работающих сидя, возникает ощущение, как будто мышцы перенапряжены или заспазмированы, то стоит обратить внимание на состояние своего здоровья. В таких случаях рекомендуется принять профилактические меры:
- избегать мест, где работает кондиционер;
- избегать сквозняка;
- избегать переохлаждения и носить удобную одежду, которая подходит для сезона;
- вовремя лечить простудные заболевания, ОРВИ и другие инфекционные болезни;
- во время работы проводить небольшие разминки шейных мышц;
- заниматься физкультурой или ЛФК;
- регулярно проходить медицинские осмотры.
Профилактические мероприятия необходимо соблюдать регулярно, иначе их эффективность снижается. Ребенка лучше заранее приучить к водным процедурам и зарядке. Это поможет повысить защитные механизмы их организма.
Лечение боли в сухожилиях
Лучшее лечение боли в сухожилиях Вам предложат в нашей клинике. Именно здесь Вы получите консультацию наших опытных врачей-травматологов, которые в индивидуальном порядке подберут для Вас метод диагностики и лечения. Все врачи-травматологи нашей клиники являются профессионалами своего дела. Они работают на самом высоком уровне, используя лучшее современное оборудование и свой богатый опыт.
При обращении на консультацию, для установления точного диагноз, врач-травматолог проведет тщательное обследование. При повреждении сухожилия врач отметит:
- Боль при выполнении активных движений, которые активизируют поражённое сухожилие. При этом пассивные движения не будут сопровождаться болью.
- Боль при пальпации.
- Гиперемия (покраснение кожных покровов в месте повреждения сухожилия), гипертермия (увеличение температуры кожи над областью поражённого сухожилия);
- Потрескивание (крепитация) при выполнении движений, затрагивая при этом сухожилие. Крепитация слышна через фонендоскоп или без него.
После установления причины появления боли в сухожилии, врач назначит Вам наиболее эффективное лечение боли в сухожилиях, которое поможет устранить симптомы и забыть о боли в кротчайшие сроки. Лечение боли в сухожилиях может включать в себя консервативную терапию (покой, холод, нестероидные противовоспалительные средства). Кроме того, необходимо применение ультразвуковой терапии и магнитной физиотерапии.
Медикаменты
Облегчить страдания больных и уменьшить симптоматику можно посредством применения нестероидных противовоспалительных препаратов, например, аспирина или диклофенака. В некоторых ситуациях для профилактики повторных воспалений врачи назначают использование инъекций кортизона в комплексе с физиотерапией. Если по истечении десяти дней у пациента не наблюдается каких-либо улучшений, то стоит немедленно прекратить употребление того или иного лекарственного препарата. Необходимо подчеркнуть, что ни в коем случае нельзя использовать вышеупомянутые средства без назначения врача. Также нельзя забывать о том, что любое самолечение часто заканчивается не исцелением, а развитием более серьезных осложнений заболевания.
Особые указания
Назначая методы терапии, нужно ориентироваться на симптомы воспаления сухожилий.
На практике врачи часто назначают больным инъекции сильнодействующих противовоспалительных средств, таких как кортизон. Его вводят в область больного сухожилия. Параллельно назначается прием нестероидных препаратов. Кортизон может подавлять воспаление, но также способен привести к повреждению ткани, вплоть до ее разрыва. Учитывая плохую циркуляцию крови в больном органе, противовоспалительные таблетки также не всегда оказываются безвредными, так как способны вызвать ряд побочных реакций.
Профилактика и реабилитация
После исчезновения острых симптомов и прохождения острой фазы врач назначает реабилитационный курс. В него входит лечебная гимнастика для мышц шеи (наклоны, повороты головой и другое), специальные физиопроцедуры ( электрофорез, электростимуляция мышц, магнитотерапия, лазеротерапия, УФО ) и массаж (разминание, поглаживание, растирание).
Реабилитацию начинают примерно на третий день при отсутствии осложнений.
Полностью защититься от растяжения шейного отдела не получится. Но выполнять рекомендации по его предупреждению под силу каждому: осторожно поднимать тяжелые предметы, в холодное время года одеваться по погоде, не допускать сквозняков в помещении, где находитесь. Не стоит тренироваться без разминки всех групп мышц и проработки суставов. Кроме этого, полезно делать упражнения на укрепление мышц шеи. Стоит поддерживать физическую активность на должном уровне.
Растяжение мышц шеи даже в легкой степени способно принести массу неудобств и неприятных ощущений. Лечение травмы нужно начинать сразу и вместе с грамотным врачом. Для снижения риска получения растяжения нужно соблюдать меры профилактики. Народное лечение должно только дополнять традиционное медикаментозное.
Несложные упражнения, которые помогут разработать мышцы шеи при растяжении и остеохондрозе